
Глава 5. Врачебный контроль при закаливании
Врачебный контроль является важной частью мероприятий по закаливанию детей раннего возраста. Его цель - обеспечить правильную и высокую эффективность закаливающих мероприятий в соответствии с нормативами роста и развития ребенка, содействовать оздоровительной направленности закаливающих мероприятий для детей раннего возраста.
Врачебный контроль при закаливании ставит перед собой цель, аналогичную той, что и при проведении занятий физической культурой [Хрущев С. В., 1977]:
1. Медицинское обследование состояния здоровья, физического развития и функционального состояния детского организма с целью выявления показаний к проведению мероприятий закаливания, дозированных закаливающих мероприятий, распределение детей раннего возраста на группы - для проведения закаливающих мероприятий по группам.
2. Контрольные наблюдения для объективной регистрации и учета влияния систематических закаливающих мероприятий на организм ребенка.
3. Санитарно-гигиенический контроль за местами проведения закаливающих мероприятий и условиями их проведения, за соответствием закаливающей нагрузки физическим возможностям ребенка.
4. Профилактика нежелательных последствий закаливающих мероприятий.
5. СаниТарно-просветительная работа среди родителей, с детьми которых проводят закаливающие мероприятия, консультации по вопросам закаливания, агитация и пропаганда оздоровления детей.
Различные закаливающие воздействия (световоздушные ванны, водные процедуры, прогулки) в зимнее время могут быть связаны и с излишней, чрезмерной адаптацией детей к холоду. В этой связи не исключено возникновение различных изменений в деятельности организма, которые будут характеризоваться "поломом" адаптивных механизмов ребенка. Явных признаков заболеваний может и не быть, но уровень здоровья у таких детей существенно ниже, чем при оптимальном уровне закаливающих воздействий.
Каковы основные особенности чрезмерных адаптивных воздействий на организм развивающегося ребенка? Как говорилось в гл. 1, адаптация человека к трем факторам внешней среды (гипоксии, холоду и скелетно-Мышечной активности) влияет на те системы, которые связаны с "борьбой за кислород": сердечно-сосудистую и систему крови. Именно эти системы и обеспечивают полноценный захват и транспорт кисло-рода к тканям. Наши исследования, а также исследования других авторов показали, что при чрезмерных адаптивных воз-действиях на растущий организм функциональная активность сердечно-сосудистой системы и системы красной крови не снижается, в то время как деятельность других органов претерпевает изменения. В целом, при неоптимально высоких нагрузках на скелетную мускулатуру, как и при других адаптивных воздействиях, происходит разобщение между ростом ребенка и его развитием. Как показано в многочисленных исследованиях, происходит ретардация роста. Так, при адаптации детей к условиям высокогорной гипоксии Перуанских Анд (более 3000 м над уровнем моря) и в южной высокогорной Киргизии рост детей во все возрастные периоды меньше, чем детей, постоянно проживающих в низкогорье или на равнине, причем чем больше высота, к которой адаптируется ребенок, тем больше ретардация роста. В Перу на высоте около 4600 м над уровнем моря масса новорожденных на 500 г меньше, чем в норме [Stevenson К., 1973]. На меньшей высоте (2500 м над уровнем моря в Киргизской ССР) масса новорожденных на 200 г меньше, чем в условиях низкогорья [Миклашевская Н. Н. и др., 1973].
В условиях высокогорья процесс роста задержан не только в антенатальном, но и в постнатальном периоде. P. Baker (1966, 1969) было показано, что на высоте 4000-5000 м над уровнем моря в Перуанских Андах процесс роста детей существенно замедлен. У детей, постоянно проживающих на высоте 2500 м над уровнем моря, средние размеры тела (в возрасте от 2 до 17 лет) меньше, чем аналогичные показатели у детей низкогорья. Так, девочки в возрасте 11-16 лет ниже своих сверстниц из низкогорья на 3,5 см. Ширина плеч, ширина таза, поперечный и продольный диаметр грудной клетки у мальчиков и девочек меньше, чем у школьников низкогорья [Миклашевская Н. Н. и др., 1973].
Дети, постоянно проживающие в условиях Заполярья, также отстают в росте по сравнению с детьми, проживающими в средней полосе или на юге. Исследования показали, что адаптация к средовым воздействиям (высокогорной гипоксии и холоду) в условиях Заполярья приводит к увеличению заболеваемости рахитом [Афанасенко П. П. и др., 1973; Рапопорт Ж. Ж., 1979]. При чрезмерных закаливающих воздействиях плаванием у детей первого года жизни выявлена тенденция к заболеванию рахитом, нежели у детей, занимающихся плаванием в оптимальном режиме. Данная тенденция является общей по отношению ко всякого рода адаптивным воздействиям чрезмерного характера. Приведенное свидетельствует о том, что рахит является показателем чрезмерной, неоптимальной адаптации к средовым факторам и требует внимательного отношения к его предупреждению и лечению.
Очевидно, что в условиях экстремальных воздействий происходит перераспределение солей кальция и нарушение их баланса в организме. Соли кальция в большей степени принимают участие в деятельности жизненно важных органов, в связи с чем они извлекаются даже из костной ткани.
В связи с существенным улучшением социальных условий жизни в Заполярье в нашей стране заболеваемость рахитом и другими болезнями снижается, улучшаются показатели физического развития.
В современных условиях заболеваемость рахитом значительно снижена, ликвидированы тяжелые его формы. В первые 3 мес жизни ребенок особенно тщательно должен наблюдаться врачом, так как именно в течение этого периода обнаруживаются наиболее ранние проявления рахита. Особенно это относится к детям, матери которых во время беременности страдали токсикозом. Вот почему существенное значение приобретают факторы интенсивной профилактики рахита приемом витамина D и ультрафиолетовым облучением матерей во время беременности. При этом необходимо назначать за 2 мес до родов витамин D в дозе 500-1000 ME в сутки и 10-15 процедур УФ-облучения в женской консультации.
В правильной профилактике рахита имеют значение рациональное вскармливание ребенка, правильный режим дня. Особенно важное значение приобретает сбалансированный состав питания в отношении белков, жиров и углеводов, аминокислот, солей кальция и фосфора. При правильном, сбалансированном питании и рациональном режиме дня у детей, находящихся на естественном вскармливании, в летнее время, когда имеется достаточное количество ультрафиолетовых лучей, нет необходимости в существенном дополнительном введении витамина D.
Исследования показали, что в организме активен не сам витамин D, а его метаболиты: 2,5-оксихолекальциферол, образующийся в печени, и 1,25-дигидроксихолекальциферол, образующийся в почках. Под действием витамина D, его активных форм, его метаболитов в организме осуществляются важные процессы, содействующие поддержанию гомеостаза кальция и фосфора: всасывание кальция и фосфора в кишечнике, реабсорбция в почечных канальцах, мобилизация кальция и фосфора из костной ткани. Эти новые представления о витамине D указывают на некоторое сходство в механизме его действия с гормональными веществами.
Начинать специфическую профилактику детям следует с 2-3 недельного возраста при ежедневном введении витамина D в дозе 400-500 ME на протяжении всего первого года жизни. При использовании для вскармливания детей смесей, обогащенных витамином D (смеси "Малыш", "Малютка", "Виталакт" содержит в 100 мл до 100 ME витамина D), дополнительного введения витамина D не требуется.
Наши экспериментальные исследования и исследования C. Bloor и A. Leon (1968) показали, что тренировка (адаптация) животных в раннем постнатальном возрасте к холоду и плаванию приводит к возникновению адаптивных реакций сердечно-сосудистой и дыхательной систем к данным нагрузкам, в то время как рост этих животных отстает от контрольных. Помимо этого, уменьшаются в размерах почки, печень, головной мозг, мозжечок, селезенка. В почках уменьшается количество нефронов, а в печени - гепатоцитов.
Характер изменения относительной массы органов в раннем возрасте при адаптации к средовым факторам подчинен общебиологической закономерности изменения особенностей энергетики растущего организма. Показано, что в раннем возрасте (до 1 года) изменение относительной массы внутренних органов не сопровождается изменением интенсивности обмена; более того, кривые эти разнонаправленны. Так, на первом году жизни величина энергетических затрат на единицу массы увеличивается, а относительная масса внутренних органов снижается [Bruch К., 1970]. Начиная с годовалого возраста, изменения относительной массы внутренних органов и изменение интенсивности основного обмена идут параллельно. Действительно, с 1½-годовалого возраста обнаруживается тесная коррелятивная связь между величинами энергетического обмена и суммарным значением относительной массы внутренних органов и мозга.
Приведенные особенности дают основание считать, что возрастание энергетических и пластических ресурсов растущего организма, в частности путем адаптации к холоду, гипоксии и скелетно-мышечной активности, может привести к неуклонному снижению относительной массы внутренних органов и головного мозга. Экспериментальные исследования подтвердили приведенные теоретические представления. Адаптация экспериментальных животных к Холодовым экспозициям, гипоксии, плаванию, которое связано с возрастанием скелетно-мышечной активности, действительно, приводит к снижению относительной величины внутренних органов и головного мозга [Празников В. П., 1969].
Приведем лишь одну иллюстрацию выявленной особенности развития экспериментальных животных. В наших исследованиях проведен научный анализ для оценки сбалансированности деятельности различных органов на экспериментальных животных - крысах. Подопытные животные со второго дня после рождения плавали в ванне, где температура воды составляла 36,5 °С, т. е. являлась комфортной для животных этого возраста. Длительность плавания составляла от 1 мин в возрасте 2-5 дней до 10 мин в возрасте 1 мес. Крысы после плавания длительное время были адинамичны. Столь высокая нагрузка на скелетные мышцы приводила к значительному утомлению. В конце месячного срока тренировки определялись относительные весовые характеристики различных органов, а также оценивалась детоксицирующая функция печени. Установлено, что относительная масса сердца у тренированных и контрольных животных достоверно не отличалась (0,75 у опытных и 0,73 у контрольных - р<0,9). Иными словами, функциональная система поддержания газового состава крови нормально адаптировалась к повышенным нагрузкам. Но относительная масса головного мозга у опытных животных была меньше, чем у контрольных. Так, У опытных составлял 3,37, у контрольных - 3,88 (р<0,05). У опытных животных снижается относительная масса легких по сравнению с контрольными. Так, у тренированных она составляла 1,21, у контрольных - 1,57 (р<0,001). у тренирующихся плаванием животных отмечается снижение функции печени по сравнению с контрольными по показателю детоксикации ксенобиотика фенобарбитала. Таким образом, при экспериментальных нагрузках у животных наблюдается несбалансированное развитие. Функциональная система поддержания газового состава крови не претерпевает изменений, т. е. адаптируется в условиях повышенных нагрузок удовлетворительно, но за счет других функциональных систем, а именно за счет ретардации в развитии мозга, печени, легких.
Сопоставление экспериментальных данных с клиническими, а именно характера адаптации детей к условиям холода Заполярья и высотной гипоксии в горах Киргизии, показало, что у детей выявляются такие же изменения, какие имеют место у животных. В Заполярье выявлено большее количество детей, страдающих почечными заболеваниями и болезнями печени, в то время как сердечно-сосудистая система адаптируется достаточно удовлетворительно - увеличивается минутный и ударный объем сердца по сравнению с детьми г. Красноярска, находящимися на одном меридиане [Рапопорт Ж. Ж., 1979]. У детей высокогорья Киргизии отмечено большее количество заболеваний ЦНС [Афанасенко П. П. и др., 1973]. Сердечно-сосудистая и дыхательная системы у детей-горцев, так же как и система крови, адаптируются к гипоксии удовлетворительно [Празников В. П., 1972].
На основании полученных нами данных [Празников В. П., 1969, 1972, 1988], а также данных литературы [Bloor С, 1968; Афанасенко П. П., 1973; Раппопорт Ж. Ж., 1979] показано, что нормальный онтогенез человека и животных, начиная с антенатального периода, может осуществляться только в Условиях сбалансированного развития функциональных систем. Любые длительно осуществляющиеся экспериментальные воздействия, стресс, гипоксия и другие факторы у детей приводят к нарушению баланса в деятельности функциональных систем. При этом жизненно важные функциональные системы адаптируются в этих условиях, как правило, нормально, но за счет других функциональных систем. Причем, чем меньше возраст развивающегося организма, тем больше вероятность возникновения несбалансированного развития в условиях воздействия экспериментальных факторов среды.
Предложенная нами теория сбалансированного развития имеет отношение не только к межсистемным взаимосвязям в организме. Нам представляется, что нормальный онтогенез может быть лишь в условиях сбалансированных отношении и в подсистемах одной и той же функциональной системы. Помимо этого, теория сбалансированного развития предусматривает нормальные взаимоотношения между ростом и развитием органов и организма в целом.
Вместе с тем, нормально развивающийся организм отнюдь не является системой с абсолютно уравновешенными взаимоотношениями в деятельности между различными органами. Совершенно очевидно, что физиологически оптимальные воздействия могут вести к нарушению в балансе функций. Но в этих условиях компенсация нарушений наступает значительно быстрее, нежели при долгосрочных воздействиях. Сверхтяжелые нагрузки на скелетные мышцы, которые приводят к некомпенсированному баллансу в деятельности различных функциональных систем, способствуют возникновению патологического процесса.
Таким образом, нормальное развитие как в антенатальном, так и в постнатальном онтогенезе может осуществляться лишь в условиях строго сбалансированного роста и развития различных функциональных систем.
В настоящее время разработаны и некоторые клинические методы контроля физических упражнений в дошкольном возрасте. Оценивается главным образом деятельность сердечнососудистой системы и дыхания. Реакция на физические упражнения считается благополучной, когда после занятий пульс учащается на 15-20 % по отношению к исходной величине, а число дыханий увеличивается на 10-15 в 1 мин. Время возвращения пульса и дыхания после занятий к исходным величинам не должно превышать 1,5-2 мин [Юрко Г. П. и др., 1978].
У части дошкольников в последнее время имеется склонность к повышению максимального уровня артериального давления как реакция на физические упражнения [Юрко Г. П. и др., 1978]. В этой связи необходим врачебный контроль артериального давления при выполнении физических упражнений и других закаливающих процедур.
Для детей 3-7 лет можно использовать пробу с 20 приседаниями за 30 с. В норме после функциональной пробы пульс учащается на 25-50 % по отношению к исходной величине, дыхание - на 4-6 в 1 мин, максимальное артериальное давление повышается на 5-15 мм рт. ст.
Все показатели должны вернуться к исходным величинам в первые 2-3 мин.
Закаливание строго контролируется врачом. После перенесенной болезни, например скарлатины, детям ограничивают физические упражнения с повышенной нагрузкой (бег). Врач использует функциональные пробы и другие клинические исследования для решения вопроса о возможности занятий "физической культурой. При освобождении от занятий закаливанием, в том числе и физкультурой, врач осматривает ребенка 1 раз в месяц.
Если функциональные пробы и состояние ребенка стали нормальными, закаливание можно продолжить.
В настоящее время разработаны некоторые принципы нормирования физической культуры детей дошкольного возраста. Недостаточно определить длительность занятий, необходимо зрать, насколько интенсивно они проводятся. Для этого введены такие критерии, как "моторная плотность" и "общая плотность" занятий [Юрко Г. П. и др., 1978; Лайзане С. Я., 1979].
При определении общей плотности учитываются время, затрачиваемое на выполнение движений, объяснения воспитателя, перестроение, расстановка и уборка спортивного инвентаря (полезное время) за вычетом времени, затраченного нерационально по вине воспитателя или на восстановление нарушенной дисциплины.
Общая плотность времени занятия представляет собой отношение полезного времени к общей продолжительности времени всего занятия, выраженное в процентах:
| Общая плотность= | Полезное время | х100 |
| Продолжительность занятия |
Общая плотность занятия должна быть не менее 80-90 %.
Моторная плотность характеризуется отношением времени, непосредственно затрачиваемого ребенком на выполнение движений ко всему времени занятия, выраженному в процентах. При достаточной двигательной активности она должна составлять не менее 70-85 %. В зависимости от задач конкретного занятия и его содержания может меняться моторная плотность, особенно в младших возрастных группах (от 60 до 85 %):
| Моторная плотность= | Время, затраченное на движения | х100 |
| Общее время занятия |
При правильной организации физкультурных занятий на открытом воздухе общая плотность должна составлять 90-95 %, моторная - 80-90 %.
Для проведения врачебного контроля моторной и общей плотности врач секундомером фиксирует и записывает время общего проведения занятий, а вторым секундомером - отдельные отрезки выполнения движений одним ребенком в течение всего занятия. Затем время суммируется и вычисляется общая и моторная плотность в процентах.
Степень закаленности детей дошкольного возраста отражается не только в способности быстро адаптироваться, приспосабливаться к различным условиям окружающей среды, но и в увеличении скоростно-силовых характеристик скелетных мышц, которые измеряются по показателям основных движений. В табл. 5 представлены средние показатели и допустимые отклонения от них.
Врачебный контроль при проведении физкультурных занятий на воздухе. Абсолютных противопоказаний для занятий на воздухе в течение круглого года у детей, посещающих дошкольные учреждения, не имеется. Дети, болеющие хроническими заболеваниями, должны приступить к занятиям в летнее время. Возможность их участия в занятиях в холодное время года решается врачом. В каждой возрастной группе имеется 4-5 детей, нуждающихся в индивидуальном назначении.
После перенесенных заболеваний, протекавших без осложнений, здоровые дети, ранее закаливаемые, освобождаются на 1-2 занятия. Дети, не закаленные и имеющие функциональные отклонения в состоянии здоровья, освобождаются на 2-3 занятия.
| Возраст, лет | Пол | Виды основных движений | |||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|
| Бег 10 м/с | Прыжок в длину с места, см | Прыжок в длину с разбега, см | Прыжок в высоту с разбега, см | Метание мешочка с песком (150-200 г) на дальность, м | |||||||
| Город | Село | Город | Село | Город | Село | Город | Село | Город | Село | ||
| 3 | М | 4,0+0,3 | 3,9+0,3 | 51+9 | 53+9 | - | - | - | - | 3,22+0,8 | 3,46+0,8 |
| Ж | 4,0+0,3 | 4,1+0,3 | 46+9 | 47+9 | - | - | - | - | 2,61+0,6 | 2,75+0,7 | |
| 4 | М | 3,5+0,3 | 3,8+0,4 | 66+9 | 72+8 | - | - | - | - | 3,97+0,7 | 3,64+0,9 |
| Ж | 3,7+0,3 | 4,0+0,4 | 64+9 | 64+8 | - | - | - | - | 3,92+0,5 | 3,18+0,8 | |
| 5 | М | 3,3+0,2 | 3,4+0,5 | 80+8 | 83+11 | 144+20 | 140+21 | 46+4 | 41+4 | 5,8+0,9 | 5,87+1,3 |
| Ж | 3,4+0,2 | 3,7+0,3 | 76+9 | 81+10 | 123+16 | 121+18 | 45+4 | 40+4 | 4,55+0,6 | 3,7+0,9 | |
| 6 | М | 3,1+0,2 | 2,9+0,3 | 99+10 | 97+12 | 167+17 | 160+23 | 54+6 | 49+7 | 7,96+1,4 | 7,65+1,5 |
| Ж | 3,2+0,2 | 3,0+0,5 | 95+9 | 89+11 | 152+14 | 141+23 | 53+4 | 46+7 | 5,54+0,5 | 5,21+1,8 | |
Дети, имеющие хронические заболевания, после обострения основного или других заболеваний допускаются к занятиям только с разрешения врача.
Для врачебного контроля над закаливанием детей раннего возраста, в особенности детей первого года жизни, имеет значение оценка специфической реакции организма на физическую нагрузку или иные формы физического или эмоционального напряжения. В этих условиях у здоровых детей возникает возврат к тем особенностям физиологии, которые были на предыдущих этапах постнатального развития (регресс функций). В условиях оптимального воздействия стрессового фактора физической закаливающей нагрузки регрессивные изменения длятся на протяжении 5-7 мин. В том случае, если длительность регрессивных изменений становится большей, то следует выяснить, почему они возникли. Они могут быть вызваны двумя причинами: низкими адаптивными воздействиями развивающегося организма (или заболеванием ребенка) и несоизмеримо высокой нагрузкой для ребенка данного возраста и группы здоровья.
Врачебный контроль при закаливании плаванием детей первого года жизни имеет некоторые особенности. Существенное значение имеет отбор, во время которого нельзя допускать к плаванию детей, имеющих признаки постгипоксической энцефалопатии.
Выше обращалось внимание на то, что при плавании детей первого года жизни, в особенности при дебюте плавания, происходят регрессивные изменения в активности скелетной мускулатуры. Так, у детей 4-5 мес в естественных условиях утрачиваются так называемые рефлексы новорожденных - миотатический, хватательный рефлексы, рефлексы Моро, Бабинского и др. При плавании они вновь начинают осуществляться (рис. 51), причем регрессивные изменения у здоровых детей выражены на протяжении короткого времени, равного 5-7 мин. У детей с постгипоксической энцефалопатией уже на суше регистрировали большую электромиографическую активность, которая у больных детей не утрачивается в 2 ½-3 мес. Во время плавания у детей в возрасте 4-6 мес регрессивные изменения в активности скелетной мускулатуры выражены значительно интенсивнее и более длительное время (рис. 52). У больных детей в этих условиях мы выявили рефлекс Грефе - отставание верхнего века при взгляде вниз. У здоровых детей этот рефлекс не наблюдался [Празников В. П., 1985].
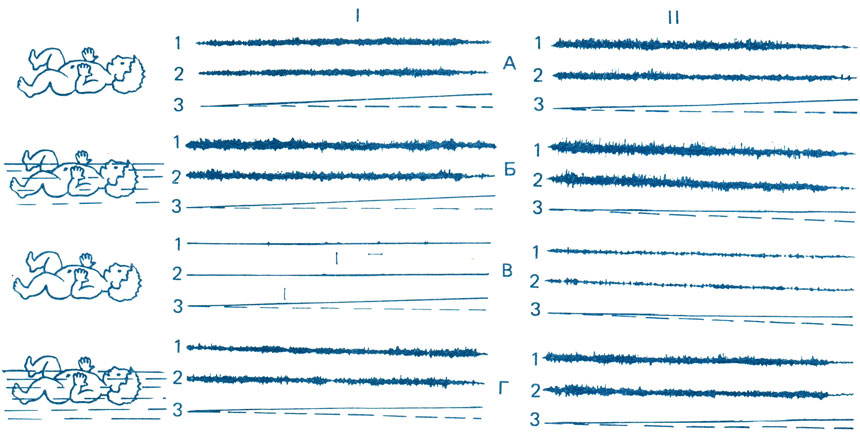
Рис. 51. ЭМГ разгибателей (1) и сгибателей (2) предплечья при осуществлении рефлекса Моро у здоровых детей (I) и больных постгипоксической энцефалопатией (II). Обычные условия (А), в воде (Б) (возраст 1 ½ мес); в возрасте 4-6 мес в обычных условиях (В) и в воде (Г). Калибровка ЭМГ 300 мкВ, калибровка времени 1 с. Стрелка - момент вызова двигательной реакции
Иными словами, в том случае, когда у детей 4-6 мес и старше регрессивные изменения в активности скелетной мускулатуры длятся более 5-7 мин, необходимо прервать процедуру с последующим обследованием ребенка у психоневролога или невропатолога.
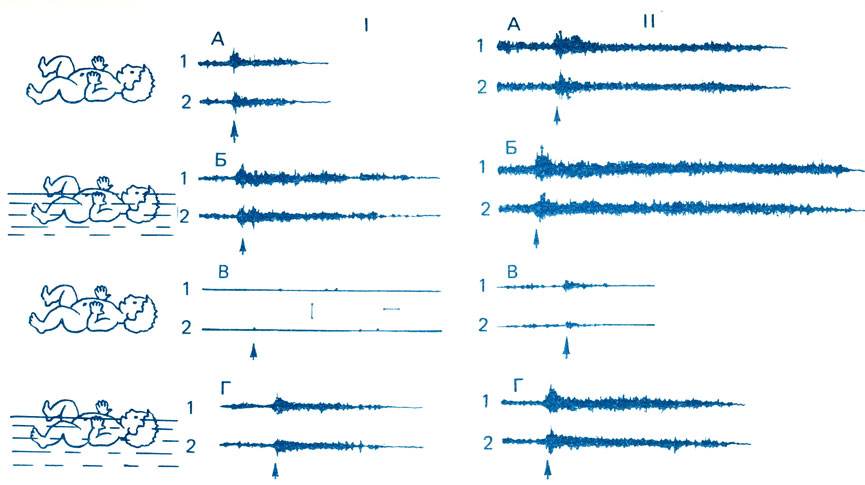
Рис. 52. ЭМГ разгибателей (1) и сгибателей (2) предплечья и угловые перемещения в локтевом суставе (3) у здоровых детей (I) и больных постгипоксической энцефалопатией (II). Миотатические рефлексы (возраст 1½ мес) в обычных условиях (А), в воде (Б); в возрасте 4-6 мес в обычных условиях (В) и в воде (Г). Калибровка ЭМГ 300 мкВ, угловых перемещений в суставе 30°, отметка времени 1 с
Помимо регрессивных изменений, во время закаливания могут быть и такие преобразования в организме, которые приводят к опережению развития одних функциональных систем по отношению к другим. В том случае, если подобная акселерация по времени не продолжительна и составляет 5-7 мин, она может быть расценена как физиологическая, в других случаях - как отклонение от нормального развития.
При плавании существенное значение имеет контроль за температурой воды в ванне или бассейне. Форсированное снижение температуры может привести к тому, что у здоровых детей будет увеличиваться тонус скелетных мышц на суше, а в этих условиях формируются те особенности активности скелетной мускулатуры, которые свойственны детям со спастическим синдромом постгипоксической энцефалопатии. И, напротив, в том случае, когда температура воды остается достаточно высокой, она может быть фактором, понижающим тонус скелетных мышц.
В частности на рис. 53 показано, что у ребенка со спастическим синдромом постгипоксической энцефалопатии водная иммерсия при температуре воды +36,5 °С приводит к снижению тонуса скелетных мышц.
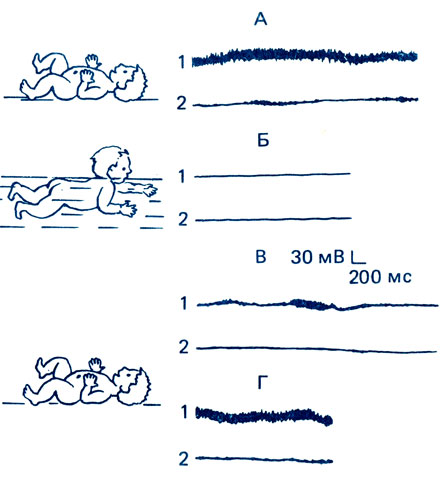
Рис. 53. Электромиографическая активность скелетных мышц бедра аддукторов (1) и абдукторов (2) у ребенка 2 мес жизни со спастическим синдромом постгипоксической энцефалопатии. А - на суше при разведении бедер; Б - в воде (t + 36 °С) через 10 мин; В - на суше через 5 мин; Г - на суше через 30 мин
В яслях медицинское обследование детей и назначение комплекса массажа и физических упражнений на первом году жизни проводит врач 1 раз в месяц.
Противопоказаниями к проведению массажа и гимнастики являются все заболевания в остром периоде, сопровождающиеся лихорадочным состоянием и общей интоксикацией, воспалительными заболеваниями кожи, подкожной жировой клетчатки, лимфатических узлов, суставов, костей и др.
В старшем преддошкольном и дошкольном возрасте назначение средств и форм физического воспитания осуществляют во время плановых углубленных осмотров, дополнительных осмотров детей, длительно и часто болеющих, осмотров детей перед началом закаливающих процедур.
Хронометраж занятия. С помощью секундомера засекают время каждой части занятия, затем сравнивают полученные результаты с должными и проводят анализ.
Определение степени закаленности организма. Первоначальные исследования проводят в комфортных условиях (температура воздуха в помещении - 22-18 °С в зависимости от возраста ребенка), последующее - с постепенным снижением ее до 15 °С. Скорость движения воздуха, относительная влажность в помещении должны быть в комфортных пределах (скорость движения воздуха - не более 0,1 м/с, относительная влажность - 40-60 %).
После установления необходимой температуры воздуха в помещении раздетый ребенок ложится под одеяло в постель.
С помощью электротермометра измеряют температуру кожи нижней трети грудины и температуру тыльной поверхности ногтевой фаланги I пальца левой ноги. Измерения проводятся через 20 мин после того, как ребенок пролежит в постели под одеялом, и каждые 5 мин после снятия одеяла. У закаленного ребенка при снижении температуры воздуха в помещении до определенного предела температура кожи изменяется незначительно. Так, при хорошем тепловом состоянии температура кожи груди падает на 0,5-1,5°С, стопы - на 1-2,5 °С. У детей с незначительным ухудшением теплового состояния падения температуры кожи груди почти не отличается от падения ее у детей с хорошим тепловым состоянием (снижается на 1-1,8 °С), но температура кожи I пальца ноги падает на 3-5 °С.
Большое падение температуры кожи наблюдается у детей со значительными нарушениями теплового обмена: температура кожи груди падает на 2-3 °С, ноги - на 5 °С и более.
Дополнительным критерием теплового состояния является градиент между температурой кожи груди и I пальца ноги.
При разнице температур до 4 °С отмечается удовлетворительное тепловое состояние ребенка; увеличение этой разницы в сторону понижения температуры ноги более чем на 4 °С свидетельствует о нарушении теплового состояния - охлаждении; сближение показателей наблюдается при перегреве.
Помимо абсолютных температур, определяют средневзвешенные температуры кожи отдельных точек различных сегментов тела. Таких точек можно выбрать от 5 до 18. За единицу принимают всю поверхность тела.
Долю поверхности, приходящуюся на каждый сегмент, умножают на температуру данного участка. Сумма произведений представляет средневзвешенную температуру кожи (свк). Расчет производят по формуле:
TСВК = 0,5tгруди = 0,18tбедра + 0,20tголени + 0,07tлица + 0,5tкисти
Этот же расчет можно вести, приняв поверхность тела за 100 %.
У закаленного ребенка средневзвешенная температура в заданных температурных условиях изменяется незначительно, у незакаленного - наблюдается ее значительное падение. В комфортных микроклиматических условиях средневзвешенная температура равна 33-35 °С.
Исследование сосудистой реакции на охлаждение. Чем больше закален организм, тем совершеннее и адекватнее реакция его сосудов на охлаждение. Для точного объективного исследования сосудистой реакции используют холодовую пробу М. Е. Маршака (1957) в модификации В. Н. Кардашенко с соавт. (1983). Она состоит в определении времени восстановления температуры охлажденного участка кожи. Холодовым раздражителем служит металлический цилиндр диаметром 3-5 см и толщиной стенок 1-1,5 мм, наполненный льдом. Микроклиматические условия в помещении, где проводят исследования, должны быть комфортными.
Несколько детей (5-6) раздеваются до пояса и спокойно сидят на стульях в течение 20-25 мин для адаптации к данным микроклиматическим условиям. Затем с помощью электротермометра у них измеряют температуру кожи по левой сосковой линии на 2 см выше соска. Затем к данному участку кожи с измеренной температурой на 3 с без нажима прикладывают цилиндр, наполненный льдом. Как только цилиндр отнимают от кожи, с помощью того же секундомера начинают следить за восстановлением температуры охлажденного участка. В процессе закаливания организма время восстановления температуры охлажденного участка кожи уменьшается. У закаленного ребенка оно составляет не более 3,5 мин.
Исследования термоасимметрии. Вегетативная асимметрия может не сопровождаться никакими другими явлениями и быть выраженной только в разнице температуры кожи на симметричных участках от 0,2 до 1 °С и выше. Такая разница температур встречается у 70 % практически здоровых людей. В процессе закаливания у детей с ранее наблюдавшейся термоасимметрией отмечается уменьшение или даже полное исчезновение ее за счет совершенствования общих механизмов терморегуляции.
Исследуют термоасимметрию на любых симметричных участках тела (предплечье, бедро, голень и др.), но чаще всего - в подмышечных впадинах. Ребенок, раздетый до пояса, зажимает в подмышечной впадине рабочий конец электротермометра и держит его до точного установления стрелки гальванометра.
Одним из существенных показателей эффективности проведения закаливания, в частности ножных ванн, является оценка центральной и периферической гемодинамики. Как показали исследования, далеко не всегда обливание или ножные ванны ступней и голени приводят к улучшению гемодинамики даже после растирания ног. Как видно на рис. 54, у ребенка 5 лет после обливания голеней и ступней водой температуры 28 °С и длительностью 20 с с последующим растиранием ног снизились показатели гемодинамики. Так уменьшилась амплитуда дифференцированной реоплетизмограммы, уменьшился пульсовой кровоток.
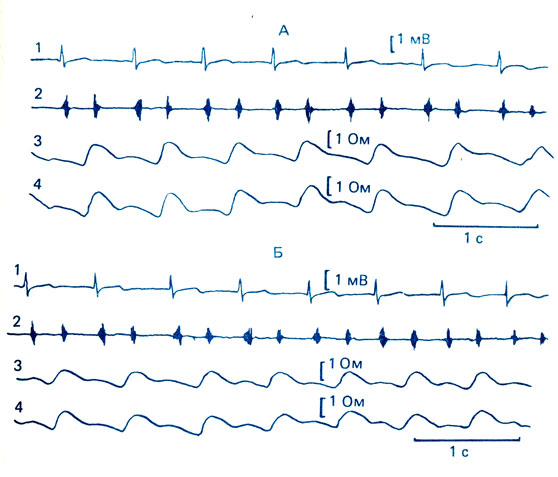
Рис. 54. Особенности гемодинамики у ребенка 5 лет в исходном состоянии (А) и после обливания ног водой (t+28 °С) на протяжении 20 с (Б). 1 - ЭКГ; 2 - ФКГ; 3 - дифференцированная реоплетизмограмма правой ноги; 4 - то же левой ноги
В этой связи следует отметить, что часто болеющим детям (2-й группы здоровья) совершенно недопустимо начинать проведение закаливания со специальных закаливающих мероприятий. Обычно им вначале проводят комплекс неспецифических закаливающих воздействий и лишь по мере снижения частоты простудных заболеваний приступают к специальным закаливающим воздействиям.
Определение иммунологической реактивности организма ребенка. Обычно проводится исследование гуморального и клеточного неспецифического иммунитета. В настоящем разделе рассматриваются методика определения бактерицидности кожи и фагоцитарная активность лейкоцитов крови. Помимо этого, в практическом здравоохранении возможны и другие методы оценки иммунологической реактивности, а именно: определение активности миелопероксидазы клеток гранулоцитарного ряда по методу Грэхема-Кнолля [Бутенко 3. А. и др., 1974], содержание неферментных катионных белков по методу В. Е. Пигаревского (1978), реакция бласттрансформации лимфоцитов периферической крови по методу Баха и Хиршгорна (1953) в модификации М. П. Григорьевой и И. И. Капеляна (1972), реакция бляшкообразования периферической крови по методу Н. Н. Клемпарской в модификации В. С. Кислякова (1976), миграция лейкоцитов под агаром по методу, предложенному М. Б. Титовым и соавт. (1978), количество антителообразующих клеток по методу Джерна и Нордина (1963) и уровень антител к эритроцитам барана общепринятым методом.
Вместе с тем наиболее доступными методами являются определение бактерицидности кожи открытых и закрытых ее поверхностей по методу Н. Н. Клемпарской и фагоцитарной активности лейкоцитов крови (по способу В. М. Бермана и Е. М. Славской в модификации С. Г. Алексеевой и А. П. Волковой).
Для анализа бактерицидной активности кожи используют суточную (выращенную в питательном бульоне) культуру Е. coli, штамм 675, или F2 в разведении 1:(5·10-4). Культуру наносят на кожу внутренней поверхности предплечья и живота. Сразу же после этого, а затем через 3-6 мин снимают отпечатки на половинку предметных стекол, залитых предварительно 7 % питательной средой Эндо. Спустя сутки после выращивания в термостате при температуре 37 °С со стекол производят оттиск на бумагу. Количество колоний, выросших на оттиске, соответствующее первому снятому отпечатку, принимают за 100 %. Количество колоний, выросших на втором и третьем отпечатках, выражают в процентах к первому.
Определение фагоцитарной активности лейкоцитов крови производится следующим образом.
Используют суточную культуру Е. coli, штамм 675, или выращенную на косом агаре и разведенную затем изотоническим раствором натрия хлорида до стандарта мутности 5 ед. В центрифужные пробирки с предварительно налитым 2 % раствором цитрата (0,03 мл) вносят сначала 0,06 мл крови, а затем 0,03 мл разведенной культуры. Пробирку ставят на 15 мин в термостат при температуре 37 °С, после чего из ее содержимого делают два мазка: один на чистое стерильное предметное стекло, второй на чашку Петри, залитую агаром. После этого с агара делают отпечаток на предметное стекло. Первый мазок и отпечаток просушивают и фиксируют обычным способом, а затем окрашивают по Романовскому.
При микроскопии мазков удается проследить обе фазы фагоцитоза - поглощения и переваривания, а также переваривающую способность плазмы крови. Отдельные показатели фагоцитарной активности лейкоцитов крови именуются и рассчитываются по указаниям С. Г. Алексеевой и А. П. Волковой.
Первая фаза фагоцитоза (поглощение) оценивается по совокупности трех показателей: 1) фагоцитарный индекс - количество микробов на 1 нейтрофил из 100 сосчитанных (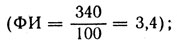 );
);
2) процент фагоцитоза, т. е. процент клеток с фагоцитозом (например, всего сосчитано 100 нейтрофилов, из них участвуют в фагоцитозе 88; следовательно, - 88%); 3) фагоцитарное число - количество микробов на один активный, участвующий в фагоцитозе нейтрофил 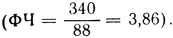
Вторая фаза фагоцитоза (переваривание) характеризуется двумя показателями: 1) процент переваривания (ГШ) - процентное отношение количества переваренных микробов (М) к количеству поглощенных:
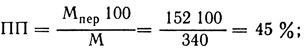
2) индекс переваривания (ИП) - количество переваренных микробов на 1 нейтрофил из 100 подсчитанных:
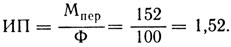
Помимо приведенных клинических методов, для анализа иммунобиологической сопротивляемости может быть использован назальный секрет.
Для врачебного контроля двигательной активности, помимо шагомера, могут быть использованы и другие современные точные методы. Нами разработаны [Аджимолаев Т. А., Бальсевич В. Празников В. П., Костин А. И. и др., 1987] методы оценки движений у детей самого раннего возраста, а именно до 15-18 мес жизни (подография, тензометрия и анализ угловых перемещений в суставах). С помощью этих методов оцениваются не только ходьба и бег детей, но и ползание, "пританцовывание", "кручение педалей" и др.
Известны методы оценки подограммы угловых перемещений в суставах и тензометрии (опорных реакций) для взрослых и детей старше 3 лет [Янсон X. А., 1975, 1980]. Однако эти методы совершенно не применимы для изучения локомоций у детей первых недель и первых месяцев жизни в связи с тем, что как датчики, так и обувь, на которые они крепятся (за исключением датчиков измерения угловых перемещений в суставах), представляют собой конструкции, в которых линейные размеры, масса и эластичность не являются доминирующими. Применение таких датчиков может привести к изменению натуральной ходьбы детей и искажению результатов исследований. Для изучения биомеханики ходьбы и бега у детей нами созданы иные по конструкции датчики и рекомендована удобная, не искажающая натуральную ходьбу обувь.
Датчики подографии и тензометрии закрепляются на специальную обувь, предназначенную для детей первых месяцев жизни, которая выпускается обувной промышленностью. Вместо относительно тяжелых латунных полос, которые для изучения подограммы взрослых крепятся на подошву туфель, в настоящей конструкции использовались миниатюрные и легкие стальные заклепки массой 500 мг в количестве 4-10 штук в зависимости от размера пинеток. Каждый участок подошвы (стальная заклепка) через соответствующий резистор (различный для различных участков подошвы) соединялся со входом многоканального электромиографа. При проведении исследования ребенок ходит по металлической дорожке (с поддержкой взрослых либо самостоятельно), в результате чего происходит замыкание контактов с дорожкой, которая является вторым электродом в цепи регистрации подограммы. Блок-схема регистрации представлена на рис. 55. При замыкании контактов между электродами через соответствующие резисторы (4-10 номиналов) протекает ток, обратно пропорциональный величинам сопротивлений. На рис. 56 можно видеть подограммы детей раннего возраста при осуществлении ходьбы.
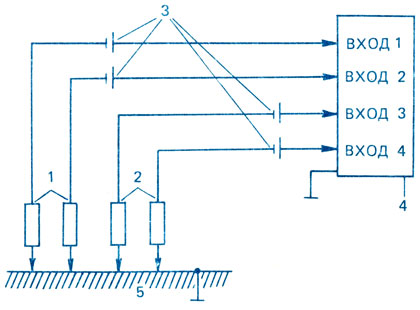
Рис. 55. Блок-схема регистрации подограммы. Резисторы в цепи регистрации подограммы: 1 - пятки; 2 - носка; 3 - источник питания; 4 - многоканальный самописец; 5 - токопроводящая дорожка
В результате применения данного метода обнаружился ряд особенностей локомоции у детей первых недель жизни. В этом возрасте в основном представлен тот вариант подограммы, при котором касание пола осуществляется только носком. Лишь по мере роста и развития происходит становление ходьбы, аналогичной у взрослых, а именно вначале касание пола пяткой, а затем носком.
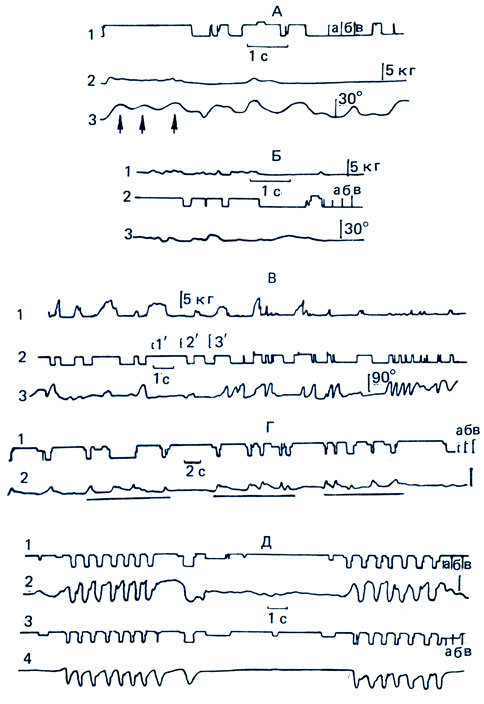
Рис. 56. Подограмма, тензограмма и угловые перемещения в коленном суставе детей 1 мес жизни (А); 5 мес жизни (Б) и 8 мес жизни (В), 10 мес (Г) и 12 мес (Д). А: 1 - подограмма; 2 - тензограмма; 3 - угловые перемещения в коленном суставе. Б и В: 1 - тензограмма; 2 - подограмма; 3 - угловые перемещения в коленном суставе. А и Б: а - касание пола пяткой; б - всей ступней; в - носком. В: Г - касание пола пяткой; 2' - всей ступней; 3' - носком. А: стрелками обозначен момент приседания перед осуществлением ходьбы. Г: 1 - подограмма, 2 - угловые перемещения в суставах. Д: 1 - подограмма левой ноги; 2 - тензограмма левой ноги; 3 - подограмма правой ноги; 4 - тензограмма правой ноги: а - касание пола пяткой; б - всей ступней; в - носком
Методика анализа тензограммы также имеет свои особенности. В современной биомеханике широко используется метод оценки динамических составляющих движений с помощью различных тензометрических методов. В качестве тензочувствительного элемента используются серийно выпускаемые тензодатчики типа 2ПК-10-100 ГБ и др. Известно, что упругий элемент в тензодатчике давления деформируется по статистически определенной схеме с чистым растяжением, сжатием или изгибом. В настоящее время применяют тензодатчики давления, упругий элемент которых деформируется по закону, близкому для деформации балочки чистого изгиба. К ним относятся тензодатчики кольцевой и арочной конструкции, которые отличаются простотой и удобством крепления на исследуемом объекте и могут быть выполнены в миниатюрных размерах, что важно для создания соответствующих датчиков для анализа локомоции у детей первых недель жизни.
В используемом нами тензодатчике имеется элемент арочной формы в виде изогнутой двухопорной балки (рис. 57), у которой один конец закреплен жестко, а другой может перемещаться, преодолевая силу трения. Датчиками такого типа были оборудованы специальные устройства, а именно пинетки для измерения вертикальной составляющей реакции опоры. Картонные стельки, вставляемые в пинетки, извлекались, и вместо них вкладывались стельки, изготовленные из тонкой пружинящей листовой стали толщиной 0,3 мм, на которые устанавливались тензодатчики. Каждый датчик крепился на стельке в носковой и пяточной части.
На рис. 57 можно видеть особенности опорных реакций при осуществлении ходьбы с поддержкой взрослых детей раннего возраста. Видно, что опорные реакции у детей месячного возраста еще незначительны и составляют 2,3±0,2 кг, в то время как у детей 8 мес они увеличиваются до 3,9±0,3 кг (р<0,05).
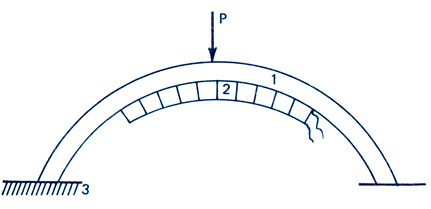
Рис. 57. Кинематическая схема арочного типа тензодатчика. 1 - двухопорная арочная балка, один конец закреплен; 2 - тензорезистор; 3 - место закрепления одного конца датчика
Датчики угловых перемещений в суставах представляют собой переменные сопротивления, которые соединены двумя браншами. Одна из них крепится к корпусу резистора, другая - к его ручке. Изменение угла поворота ручки при движении конечностей меняет сопротивление в цепи. Изменение направления в цепи регистрируется на электромиографе.
Отличительная особенность датчика угловых перемещений в суставах, предназначенного для детей первых недель жизни, состоит в следующем. Датчик был изготовлен из легких деталей, резистора малых размеров (СПО-05).
Регистрация подограммы, тензограммы и угловых перемещений в суставах может осуществляться на электрокардиографе, электромиографе или электроэнцефалографе. В наших исследованиях использовали электрокардиограф ЭЛКАР-б, электромиограф фирмы "Диза" и электроэнцефалограф фирмы "Санисуки" (Япония). Для регистрации тензограммы, помимо этого, использовался тензоусилитель ТА-5.
Описываемые методы, можно сочетать с регистрацией различных физиологических параметров.
В настоящее время разработаны нормативы для оценки двигательной активности детей раннего возраста с помощью приведенных методов [Празников В. П., 1987].
|
ПОИСК:
|
© ROGHDENIEREBENKA.RU, 2010-2019
При копировании материалов активная ссылка обязательна:
http://roghdenierebenka.ru/ 'Беременность, рождение и первые годы жизни ребёнка'
При копировании материалов активная ссылка обязательна:
http://roghdenierebenka.ru/ 'Беременность, рождение и первые годы жизни ребёнка'