
Глава II. Методы исследования почек
Для исследования функции почек пользуются обычными методами, за исключением тех, которые могут быть опасны для развития плода.
Важнейшее значение имеет исследование мочи. Здоровая женщина за сутки выделяет 1200 мл мочи, причем в дневные часы - 75 - 80% суточного количества мочи. Никтурия (преобладание ночного диуреза) может быть признаком заболевания почек, в частности хронической почечной недостаточности. Появляется никтурия и при декомпенсации кровообращения. В начале беременности диурез может быть увеличен до 1300 - 1400 мл в связи с возрастанием клубочковой фильтрации, а к концу беременности он уменьшается до 1100 мл. При измерении диуреза следует учитывать не только количество выпитой жидкости, но и потребление воды с пищей. Кроме того, определенное количество воды в организме образуется в результате окисления органических составных частей пищи. Выделение воды происходит не только почками, но и кишечником, кожей, легкими.
Поскольку измерения количества выпитой жидкости и величина диуреза не всегда дают правильное представление о водном балансе организма, целесообразно часто (лучше ежедневно) взвешивать женщину, особенно при подозрении на задержку жидкости в организме.
Для качественного анализа пользуются первой утренней мочой, собранной после тщательного туалета наружных половых органов. Исследуют среднюю порцию мочи. Правильно собранная средняя порция мочи позволяет отказаться от катетеризации мочевого пузыря даже для бактериологического исследования мочи. Многочисленными исследованиями показано, что у женщин, которым производилась катетеризация мочевого пузыря с целью взятия мочи на анализ, гораздо чаще развивается инфекция мочевыводящих путей.
Относительная плотность мочи зависит от потребления жидкости и величины диуреза: чем больше выделено мочи, тем ниже ее относительная плотность, и наоборот. Относительная плотность утренней порции мочи здорового человека колеблется от 1,015 до 1,026. О характере этого показателя удобнее всего судить, используя пробу Зимницкого. Для этого мочу собирают каждые 3 ч.
Проба Фольгарда на концентрацию и разведение менее физиологична. Особенно нежелателен метод разведения у больных с отеками из-за опасности отека мозга при избыточном введении жидкости. Правильное представление о максимальной концентрационной способности почек можно получить только после ликвидации отеков. Концентрационную способность почек ограничивает и соблюдаемая в течение длительного времени бессолевая диета. Поэтому для проведения исследования методом концентрации следует за несколько дней до пробы давать по 5 г поваренной соли ежедневно.
Относительная плотность мочи ниже 1,015 (гипостенурия) при малых колебаниях ее (изостенурия) свидетельствует о снижении концентрационной способности почек. Этот показатель повышается, если в моче содержатся белок или сахар. Каждые 3,0 г/л (3,0‰) белка увеличивают относительную плотность на 0,001, а 1% сахара - на 0,004. Относительная плотность мочи возрастает также при ограничении приема жидкости, нарастании отеков, большой потере жидкости с рвотой, поносом, обильным потоотделением.
Белок в моче здорового человека практически не определяется. Белок, фильтруемый в гломерулах, подвергается в дальнейшем канальцевой реабсорбции. В концентрированной утренней моче может быть не более 0,02 г/л (0,02‰) белка, а в суточном количестве мочи у здоровых беременных менее 0,075 г белка. Несмотря на значительное увеличение клубочковой фильтрации, во время беременности протеинурия не появляется. Это связано с увеличением канальцевой реабсорбции протеинов или же с устойчивостью гломерул к плазменным белкам. Однако протеинурия может возникнуть у здоровых беременных, как и вне беременности, после физической нагрузки, волнений, длительной пальпации почек. Такая протеинурия обычно невелика и непродолжительна.
Существует мнение, что любое появление белка в моче у здоровых беременных следует рассматривать как патологический синдром. Такое мнение не вполне оправданно. К преходящей протеинурии следует отнести и ортостатическую, возникающую в вертикальном положении тела при отсутствии патологических изменений почек. Чтобы обнаружить ортостатическую протеинурию, производят ортостатическую пробу. Для этого первую порцию мочи собирают в горизонтальном положении женщины, до того как она встанет с постели. Вторую порцию берут, как только женщина встанет с постели после нагрузки. Отсутствие белка в первой и появление его во второй порции свидетельствует об ортостатической природе протеинурии. Лишь у небольшого числа женщин с ортостатической протеинурией в дальнейшем выявляется заболевание почек, поэтому диагностика этого состояния не служит препятствием для благополучного течения беременности и родов.
В поздние сроки нормальной беременности может развиться протеинурия, обусловленная застоем в почках и повышенным давлением в почечных венах. Эта протеинурия обычно незначительна и не сопровождается патологическим осадком мочи и развитием гипертонии. Попытки дифференцировать застойную протеинурию от протеинурии при заболеваниях почек или позднем токсикозе беременных с помощью электрофореза белков мочи практического применения не получили.
Причиной протеинурии при поражении почек является повышенная проницаемость гломерул, в основе которой лежат сосудистые нарушения воспалительного характера или структурная дезорганизация базальной мембраны. Как известно, основные белки мочи происходят из сыворотки крови, однако определенная их часть является результатом секреции почечных канальцев, а также синтеза некоторых белков в почках. При всех заболеваниях почек может появиться протеинурия с колебаниями от десятых долей грамма до 100 г/л (100‰). Пиурия, вызванная воспалительным процессом в нижних мочевых путях, также может быть причиной протеинурии. В этом случае она обычно не превышает 0,165 г/л (0,165‰).
Белок с мочой выводится неравномерно в течение суток. В утренней порции мочи его может не быть совсем. Поэтому более надежным показателем, позволяющим судить о динамике протеинурии, является количественное определение белка в моче, собранной за сутки (методы Лоури или Кьельдаля). Выраженная протеинурия (более 2 г белка в сутки) свидетельствует о заболевании почек. Протеинурия может достигать 50 г белка в сутки. Выделение 4 - 5 г белка в сутки представляет опасность для плода.
Следует иметь в виду, что протеинурия может быть ложной. Белок в моче определяется и в том случае, если в нее попадут влагалищные выделения, лохии, кровь или гной.
Поскольку сахара в моче здоровой женщины нет, обнаружение глюкозурии является основанием для определения сахара в крови, для того чтобы дифференцировать почечную глюкозурию от латентно текущего сахарного диабета. Для уточнения диагноза имеют значение семейный анамнез (диабет у ближайших родственников) и рождение крупных детей при предыдущих беременностях. Глюкозурия может появиться в связи с применением некоторых лекарств, например гипотиазида.
Нормальная реакция мочи слабокислая, pH колеблется от 5 до 7. Белковая и жирная пища увеличивает кислотность мочи, преимущественно молочно-растительная диета делает реакцию мочи щелочной. При длительном хранении мочи ее реакция переходит в щелочную и форменные элементы в ней растворяются. Кроме того, в щелочной моче хорошо размножаются бактерии. Такая моча становится непригодной для исследования.
Гематурия может быть вызвана патологическим процессом в разных отделах мочевого тракта. Для выяснения источника гематурии пользуются трехстаканной пробой. Одинаковое содержание эритроцитов во всех стаканах наблюдается при почечном генезе гематурии. Наличие крови только в первом стакане свойственно поражению уретры, в третьем - мочевого пузыря, так как последняя порция мочи обусловлена его сокращением. Сгустки крови появляются при гематурии из нижних отделов мочевого тракта. Обнаружение при микроскопии выщелоченных эритроцитов имеет ограниченное диагностическое значение для суждения о локализации поражения. Появление выщелоченных эритроцитов зависит в значительной мере от реакции мочи, длительности ее нахождения в мочевом пузыре, продолжительности хранения мочи до момента исследования, интенсивности гематурии. Гематурия может быть и внепочечного происхождения: при геморрагических диатезах, передозировке антикоагулянтов и пр.
Лейкоцитурия (пиурия) свидетельствует об инфекции мочевых путей, если определяется более 6 - 8 лейкоцитов в поле зрения. Для топической диагностики пиурии применима трехстаканная проба.
С целью обнаружения скрытой эритроцитурии, лейкоцитурии и цилиндрурии, особенно в начальных стадиях заболевания, дифференциальной диагностики заболеваний почек и наблюдения за динамикой процесса используют пробы Каковского - Аддиса или Нечипоренко. Проба Каковского - Аддиса заключается в количественном подсчете в гематологической счетной камере клеток крови и цилиндров из осадка мочи, собранной за 12 ч, с последующим пересчетом на суточный объем ее. У здоровых беременных выделяется менее 2·106/сут эритроцитов, 3×106/сут лейкоцитов и 104 сут цилиндров. Проба Нечипоренко отличается тем, что подсчитывают количество форменных элементов не в суточном объеме, а в 1 мл мочи. У здоровой беременной выделяется не более 2×103/мл эритроцитов, 4×103/мл лейкоцитов и 1 - 3/мл цилиндра. Проба Нечипоренко предпочтительнее у беременных потому, что для исследования берут среднюю одноразовую порцию мочи, а не количество ее за 12 ч, так как беременной трудно длительно не мочиться. По методу Амбюрже мочу собирают в течение 3 ч и определяют выделение клеток за 1 мин. В норме лейкоцитов выделяется до 2,5×103, эритроцитов - до 103, цилиндров - 1 - 2 в минуту. При любом методе исследования соотношение лейкоцитов и эритроцитов у здоровых приблизительно соответствует 2:1.
О наличии и активности воспалительного процесса в органах мочевыделения можно судить по обнаружению в моче клеток Штернгеймера - Мальбина или "активных лейкоцитов". Клетки Штернгеймера - Мальбина представляют собой лейкоциты, приобретающие особую окраску, при использовании реактива, содержащего софранин и генциановый фиолетовый. В связи с изменением осмотических свойств мочи в ней появляются "активные лейкоциты". Это живые клетки Штернгеймера - Мальбина с выраженным броуновским движением элементов цитоплазмы. "Активные лейкоциты" становятся заметны под микроскопом при добавлении к капле мочи дистиллированной воды и метиленового сине" у. Клетки Штейнгеймера - Мальбина и "активные лейкоциты" неспецифичны для пиелонефрита, как полагали раньше. Поэтому они не могут служить целям дифференциальной диагностики, но очень важны для суждения о прогрессировании или угасании воспалительного процесса.
При пиелонефрите для уточнения одно- или двустороннего поражения почек и остроты воспалительного процесса мочу собирают раздельно катетером из правого и левого мочеточников и исследуют отдельно.
Цилиндры в моче появляются при наличии протеинурии. Поскольку здоровые люди могут выделять небольшое количество белка, то в моче здоровых беременных иногда встречаются единичные цилиндры. При исследовании мочи по методу Каковского - Аддиса они выявляются часто.
Гиалиновые цилиндры подтверждают почечное происхождение протеинурии. Цилиндры формируются преимущественно в дистальной части нефрона (в канальцах). Материалом для гиалиновых и зернистых цилиндров является мукопротеин Тамма - Хорсфолла. Эпителиальные цилиндры образуются в случаях, если клетки почечного эпителия агглютинируют в условиях, где происходит преципитация протеинов; это свидетельствует о серьезных дегенеративных изменениях канальцев почек. Эпителиальные и зернистые цилиндры в моче здоровых людей не встречаются. Восковидные цилиндры являются признаком тяжелых воспалительных процессов в почках. Кровяные, эритроцитарные цилиндры появляются при гематурии и состоят из слепившихся эритроцитов. Лейкоцитарные цилиндры - это "слепки" лейкоцитов, они возникают при пиурии. Цилиндры образуются в кислой среде, в разведенной или щелочной моче цилиндры растворяются и разрушаются при хранении мочи. Отсутствие цилиндров не исключает заболевания почек.
Цилиндроиды образуются из слизи и появляются при воспалении нижних отделов мочевыводящих путей.
Соли уратов, фосфатов, карбоната кальция в виде кристаллов появляются при мочевых диатезах.
Моча здорового человека стерильна или в ней может содержаться небольшое количество непатогенных микробов. О наличии инфекции мочевых путей свидетельствует обнаружение более 105 бактерий в 1 мл мочи. Определение количества микробов путем посева мочи на агаре с последующим подсчетом колоний - наиболее точный метод диагностики, но он трудоемок и продолжителен (24 - 48 ч). Поэтому разработаны упрощенные методы, например посев на питательные среды в чашках Петри мазком-штрихом. К менее точным методам относятся микроскопия окрашенного осадка мочи (10 бактерий в поле зрения соответствуют 105 в 1 мл мочи), микроскопия при помощи фазовоконтрастного устройства (1 микроб в поле зрения соответствует 105 в 1 мл мочи), химические экспресс-методы (нитрит-тест, основанный на изменении цвета мочи при добавлении реактива, если в моче больше 105 микробов в 1 мл); ТТХ-тест (трифенилтетразол хлорид), основанный на способности бактерий восстанавливать реактив до красного нерастворимого осадка формазона при наличии бактериурии больше 105 в 1 мл мочи. Точность химических методов достигает 80 - 85%.
Помимо количественного определения бактериурии, важное значение имеют идентификация микроорганизмов, L-форм и определение чувствительности микробной флоры к антибиотикам и антибактериальным препаратам (антибиограмма).
Основными функциональными пробами почек являются, кроме пробы Зимницкого (при помощи которой определяется концентрационная способность почек), исследование клубочковой фильтрации и почечного кровотока. Оба эти исследования производят методом клиренса. Клиренс соответствует объему плазмы, очищаемому почками от какого-либо вещества за единицу времени.
Клубочковая фильтрация изучается методом клиренса эндогенного креатинина. Определяют содержание креатинина в двухчасовой порции мочи и в плазме крови, взятой натощак. Инулин, часто применяемый для исследования клубочковой фильтрации, не рекомендуется вводить беременным, так как нередко он вызывает температурную реакцию и его использование связано с частой катетеризацией мочевого пузыря.
Исследование клубочковой фильтрации будет неточным при очень большом диурезе (более 3,5 - 4 мл/мин). Извращает результаты и очень низкий диурез. Оптимальным для определения клубочковой фильтрации является диурез от 1,5 до 2,5 мл/мин.
Специальными работами показано, что при нормальном количестве фильтрата в исследованиях, проведенных в положении лежа или сидя, существенной разницы нет; следовательно, клубочковую фильтрацию можно определять амбулаторно. Однако у больных со сниженной фильтрацией, находящихся в вертикальном положении, получены более низкие цифры, чем в положении лежа. Поэтому при сниженной фильтрации амбулаторные результаты исследования, проведенного в положении женщины сидя, не могут считаться надежными. Как правило, исследование клубочковой фильтрации, как и другие клиренс-методы, производится в положении больной лежа, причем в третьем триместре беременности - в положении на боку, поскольку в положении на спине уменьшается приток крови к сердцу, сокращаются сердечный выброс и тем самым поступление крови к почкам.
Клубочковая фильтрация позволяет оценить степень поражения почек и косвенно отражает количество функционирующих нефронов; динамическое исследование клубочковой фильтрации характеризует направление развития патологического процесса. Величина клубочковой фильтрации в значительной степени может способствовать распознаванию морфологического типа гломерулонефрита и указать на степень выраженности склероза клубочков при хроническом пиелонефрите (Ратнер М. Я., 1972).
Определив клубочковую фильтрацию, нетрудно вычислить канальцевую реабсорбцию почек. Она равна разнице между клубочковой фильтрацией и минутным диурезом, отнесенной к клубочковой фильтрации и выраженной в процентах.
Показателем функционального состояния почек, как клубочкового, так и канальцевого аппарата, является клиренс мочевины. При физиологической беременности клиренс мочевины несколько выше, чем у небеременных. При заболевании почек уменьшение клиренса мочевины наступает раньше, чем увеличение содержания мочевины в крови. Этим объясняется целесообразность использования клиренса мочевины для выявления ранних признаков неполноценности функции почек. Клиренс мочевины считается сниженным, если его величина на 30% ниже нормального уровня. Нормальный или увеличенный клиренс мочевины (как и клиренс креатинина) отмечается у некоторых больных при поражении почек.
Методом клиренса кардиотраста или парааминогиппуровой кислоты определяется эффективный почечный плазмоток, зная который, рассчитывают почечный кровоток, т. е. количество крови, проходящее через функционально активную почечную паренхиму. Определение почечного кровотока имеет диагностическое и прогностическое значение. Исследование почечного кровотока технически более сложно, чем клубочковой фильтрации, и поэтому применяется реже.
Наиболее целесообразно одновременно исследовать ряд функций почек. Дифференциально-диагностические возможности таких исследований обусловлены локализацией патологического процесса в различных отделах почек и последовательностью нарушения функции отдельных частей нефрона при разных заболеваниях почек. Так, концентрационная способность почек наиболее рано и существенно снижается при хроническом пиелонефрите, Клубочковая фильтрация страдает в первую очередь при гломерулонефрите. При гипертонической болезни отмечается снижение почечного кровотока, при этом фильтрация остается неизмененной или повышается. Резкое сокращение почечного кровотока и клубочковой фильтрации свойственно нефропатии беременных.
Зная почечный кровоток и клубочковую фильтрацию почек, можно вычислить фильтрационную фракцию, т. е. часть плазмы, профильтрованную клубочками почек в первичную мочу. Определение фильтрационной фракции может иметь диагностическое значение: она значительно понижена при гломерулонефрите, нормальна или повышена при пиелонефрите и увеличена при гипертонической болезни.
Канальцевая секреция определяется путем внутривенного или внутримышечного введения фенолового красного и последующего измерения количества краски, выделенной с мочой. Если в течение первых 15 мин выделяется 25% краски, то можно считать канальцевую секрецию нормальной. При помощи этого метода можно выявить ранние нарушения функции почек, в частности канальцевую недостаточность при гломерулонефрите и пиелонефрите. Ввиду простоты методики, малой затраты времени и безопасности проба с феноловьи красным может быть применена как в стационарных, так и в амбулаторных условиях. При беременности результаты пробы с феноловым красным очень колеблются, поэтому позволяют только приблизительно оценить функцию почек.
Почечно-выделительные пробы можно производить после раздельного забора мочи из почек и, таким образом, уточнить функцию каждой почки в отдельности. Если пробы Зимницкого и Фольгарда позволяют судить о деятельности почек в целом, то более тонкие методы определения коэффициентов очищения (клиренсов) различных веществ дают достаточно точное представление о клубочковой фильтрации, канальцевой реабсорбции и секреции, а также о почечном кровотоке в единицу времени.
При хромоцистоскопии индигокармин вводят внутримышечно или, лучше, внутривенно и определяют время выделения его из устьев мочеточников в мочевом пузыре. При нормальной функции почек после внутривенного введения индигокармин выделяется в мочевой пузырь через 3 - 5 мин, а при внутримышечном введении - через 7 - 15 мин. Если функция одной из почек понижена, выделение индигокармина замедляется или прекращается. Индигокармин выделяется эпителием извитых канальцев, и по результатам пробы можно судить о функции канальцев почек. При нарушении уродинамики верхних мочевых путей (лоханка, мочеточник) индигокармин при нормально функционирующих почках выделяется в мочевой пузырь замедленно. Это может привести к неправильной оценке функционального состояния почки. Замедление или отсутствие выделения индигокармина может быть вызвано закупоркой лоханки или почки камнем. Таким образом, нормальное выделение индигокармина при хромоцистоскопии указывает на хорошую секреторную функцию почки, а также на нормальную уродинамику лоханки и мочеточника. Замедление или отсутствие выделения индигокармина обусловлено нарушением функции почек и уродинамики или препятствием оттоку мочи.
При проведении хромоцистоскопии следует учитывать, что до 36 нед беременности цистоскопия безопасна. В последний месяц беременности цистоскопия затруднена, так как предлежащая часть плода находится во входе малого таза и шейка мочевого пузыря прижимается к симфизу. Неосторожное введение цистоскопа может привести к травме нижнего отдела мочевых путей и даже головки плода. После родов в течение 4 - 5 нед в мочевом пузыре остаются изменения, связанные с беременностью и родами (расширение сосудов слизистой оболочки, набухание устьев мочеточников и др.). Поэтому цистоскопию предпочтительнее производить не ранее чем через 5 нед после родов.
Диагностика почечной недостаточности имеет важнейшее значение при любом заболевании почек. Если относительная плотность мочи колеблется в широких пределах (от 1,005 до 1,028) или в утренней порции мочи ее плотность высока (больше 1,020), то функциональная недостаточность почек исключается. Если же в утренних порциях или при исследовании по Зимницкому плотность мочи остается низкой (1,008 - 1,010), то это свидетельствует о глубоких нарушениях функции почек и о возможности азотемии и необходимо дополнительно произвести некоторые биохимические анализы крови.
С целью выявления азотемии чаще всего определяют остаточный азот крови, показатель которого представляет собой сумму количества азотсодержащих веществ: мочевины, мочевой кислоты, креатина, креатинина, аммиака, индикана, аминокислот, пуриновых оснований и др. Однако концентрация остаточного азота в крови увеличивается только при диффузном поражении почек, когда не функционирует 1/3-1/2 всех нефронов. Некоторые ингредиенты остаточного азота (мочевина, креатинин, индикан) задерживаются в организме, и их концентрация в крови повышается раньше, чем происходит возрастание уровня остаточного азота. Поэтому целесообразнее для более ранней диагностики почечной недостаточности определять содержание этих веществ, особенно мочевины, в крови. В норме количество мочевины в крови не превышает 5 ммоль/л (30 мг%). Увеличение содержания мочевины до 11,6 ммоль/л (70мг%) свидетельствует об умеренном нарушении функции почек, до 16,6 ммоль/л (100 мг%) - о тяжелом поражении почек.
Повышение уровня остаточного азота или его компонентов в крови может быть вызвано и экстраренальными причинами: гипохлоремией вследствие рвоты (например, при раннем токсикозе беременных) или поноса, повышенным катаболизмом (при сепсисе, сердечной декомпенсации, лечении кортикостероидами или тетрациклинами, гемолизом и т. д.).
Почкам принадлежит основная роль в обмене электролитов, в поддержании постоянства ионного равновесия организма. Обычно концентрацию калия и натрия в плазме и эритроцитах крови определяют методом пламенной фотометрии. Производят также определение концентрации в моче калия и натрия. Кроме того, вычисляют количество ионов хлора, кальция, фосфора, магния. По содержанию электролитов в эритроцитах можно судить об их количестве в других клетках тела.
Кислотно-щелочное состояние крови изучают при помощи аппарата микро-Аструп. Почечный ацидоз, преимущественно метаболический, характеризуется снижением стандартного бикарбоната крови и дефицитом буферных оснований.
При заболеваниях почек изменяются концентрация и структура белков крови. При выраженной протеинурии развивается гипопротеинемия (уменьшение общего белка крови). Она особенно значительна при нефротической форме хронического гломерулонефрита и позднем токсикозе беременных. Поскольку через почечный фильтр проникают преимущественно альбумины, альбумино-глобулиновый коэффициент (А/Г) уменьшается. Увеличение фракции α2-глобулинов свойственно гломерулонефту а фракции γ-глобулинов - амилоидозу и коллагеновым поражениям почек.
Гиперхолестеринемия наблюдается при нефротическом синдроме. При нормальной беременности уровень холестерина в плазме крови постепенно повышается, достигая 7,8 ммоль/л (300 мг%). Гиперхолестеринемия, как и увеличение содержания р-липопротеидов, может быть выявлена у больных пиелонефритом и амилоидозом почек. При острой почечной недостаточности, вызванной или сопровождающейся внутрисосудистым гемолизом, гипербилирубинемия обусловлена непрямым билирубином. Если почечная недостаточность переходит в почечно-печеночную, то в крови появляется избыточное количество прямого билирубина.
Исследования свертывающей и противосвертывающей систем крови при заболеваниях почек малопоказательны. У больных с нефротическим синдромом отмечается склонность к гиперкоагуляции в результате высокой концентрации фибриногена и сниженной фибринолитической активности крови. При почечной недостаточности уменьшается фибринолитическая активность плазмы крови.
Для уточнения активности воспалительного процесса при гломерулонефрите производят иммунологические исследования. При остром воспалении и обострении хронического гломерулонефрита увеличиваются титры противострептококковых антител: анти-О-стрептолизина и антигиалуронидазы. В этих же случаях наблюдаются положительная реакция бласттрансформации и снижение титра комплемента.
При оценке данных общего анализа крови не удается выявить каких-либо изменений, характерных для заболеваний почек. Поскольку почки участвуют в эритропоэзе, болезни почек могут сопровождаться анемией. При азотемии, каким бы заболеванием почек она ни была вызвана, при обострении пиелонефрита или гломерулонефрита, при нефротическом синдроме может развиться гипохромная анемия, иногда резко выраженная и плохо поддающаяся антианемическому лечению. Следует учесть, что во время физиологической беременности появляется относительная анемия за счет гидремии. Количество гемоглобина уменьшается до 110 г/л (11 г%). Поэтому полезно при снижении количества эритроцитов, гемоглобина и цветового показателя определять показатель гематокрита, а еще лучше - объем циркулирующих эритроцитов.
При остром пиелонефрите и обострении хронического воспалительного процесса в почках, при почечной недостаточности наблюдается лейкоцитоз со сдвигом лейкоцитарной формулы влево. И в этих случаях имеется опасность принять физиологические изменения крови за патологические. Нормально протекающая беременность нередко сопровождается лейкемоидной реакцией. Сдвиг лейкоцитарной формулы влево может достигать промиелоцитов.
На скорость оседания эритроцитов (СОЭ) во время беременности ориентироваться нельзя, так как она закономерно увеличивается, нередко достигая к концу беременности 40 - 50 мм/ч. В свое время определение СОЭ было предложено Раухфусом именно для диагностики беременности. Поэтому увеличение СОЭ при почечной недостаточности, нефротическом синдроме может быть принято за изменения крови, свойственные беременности.
Рентгенорадиологические исследования являются ценными современными методами диагностики заболеваний почек и оценки их функционального состояния. Нередко именно они дают наиболее полные представления о степени поражения и динамике процесса. Однако применение этих методов исследования опасно в результате возможного побочного влияния на организм женщины, а главное вредного воздействия на плод. Поэтому рентгенорадиологические обследования беременных производят крайне редко. Менее других методов опасна радиоизотопная нефрография (ренография с 131I-гиппураном). Работы зарубежных авторов (Dutz, 1966) свидетельствуют о том, что этот метод безвреден для беременной и плода. Метод технически несложен, однако его использование требует специального оборудования и условий.
Рентгенологическое исследование мочевых путей во время беременности допустимо только в случае предстоящей операции или при подозрении на злокачественную опухоль.
При паренхиматозных заболеваниях почек, особенно для уточнения диагноза и прогноза, производят чрескожную биопсию почек. Для постановки диагноза достаточно получения 5 клубочков. Однако, несмотря на очевидную ценность такого гистологического диагноза, эта процедура рискованна. Описаны нередкие случаи таких осложнений как длительная микро- и макрогематурия, гематома околопочечной клетчатки и ее нагноение, 0,2% больных погибли после пункционной биопсии почек. В нашей стране пункционная биопсия почек у беременных не применяется.
Приводим основные данные по химическому составу крови и мочи (табл. 1), гематологическим показателям (табл. 2), а также показателям общей и почечной гемодинамики у беременных и небеременных женщин (табл. 3).
Таблица 1
Химический состав крови у беременных

Химический состав мочи у беременных
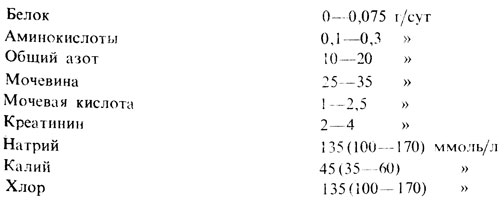

Таблица 2. Основные гематологические показатели у беременных
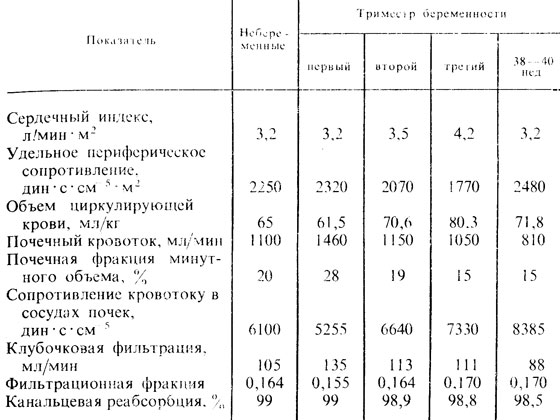
Таблица 3. Показатели общей и почечной гемодинамики у здоровых небеременных и беременных
|
ПОИСК:
|
© ROGHDENIEREBENKA.RU, 2010-2019
При копировании материалов активная ссылка обязательна:
http://roghdenierebenka.ru/ 'Беременность, рождение и первые годы жизни ребёнка'
При копировании материалов активная ссылка обязательна:
http://roghdenierebenka.ru/ 'Беременность, рождение и первые годы жизни ребёнка'