
Глава V. Гестационный пиелонефрит
Пиелонефрит - самое частое и опасное заболевание почек у беременных. Пиелонефрит представляет собой воспалительный процесс в почке с преимущественным поражением интерстициальной ткани ее, обусловленный неспецифической бактериальной инфекцией и вовлечением в этот процесс лоханок и чашечек. Такой воспалительный процесс может наблюдаться во время беременности, родов и после родов, т. е. на протяжении всего гестационного периода. Поэтому целесообразно именовать воспалительный процесс в почках и почечных лоханках гестационным пиелонефритом, выделяя такие его формы, как пиелонефрит беременных, рожениц и родильниц.
Частота заболевания гестационным пиелонефритом колеблется от 3 до 10%. Наиболее часто пиелонефрит развивается у беременных (48%), реже у родильниц (35%). У рожениц пиелонефрит наблюдается в 17% случаев.
Возникновение и развитие гестационного пиелонефрита обусловлено наличием двух основных факторов: нарушением уродинамики верхних мочевыводящих путей и наличием инфекционного очага в организме.
Возбудителями гестационного пиелонефрита в основном (65%) являются микроорганизмы группы энтеробактерий (кишечная палочка, клебсиелла, протей) и энтерококк (23%). У беременных в посевах мочи чаще отмечается рост кишечной палочки, тогда как у родильниц возбудителем пиелонефрита является, как правило, энтерококк. Реже встречаются стафилококк, сине гнойная палочка и др. При первой вспышке пиелонефрита обычно в моче определяется один возбудитель, при длительно существующем процессе их может быть несколько (З. П. Гращенкова и др., 1976). У ряда больных микрофлора полости матки и мочи бывает идентичной. По нашим данным, выделяемые из мочи больных гестационным пиелонефритом штаммы микроорганизмов в большинстве своем оказывались устойчивыми ко многим антибиотикам: стрептомицину, тетрациклину, левомицетину и др. В то же время чувствительность многих штаммов микробов была сохранена к аминоглюкозидам: гентамицину, канамицину, мономицину.
Первичным очагом инфекции, откуда она попадает в почку, является любой гнойно-воспалительный процесс в организме женщины. Это в первую очередь воспалительные процессы в гениталиях и органах мочевой системы, а также кариозные зубы, фурункулы и пр. Пути проникновения инфекции в почку различны: гематогенный, уриногенный и др. Инфицирование в основном происходит гематогенным путем. Возможность проникновения возбудителей инфекции в почку по лимфатическим путям маловероятна, так как отток лимфы при отсутствии воспалительного процесса в почках имеет направление от почек, а не наоборот. Ретроградный ток лимфы возникает только при лимфадените, т. е. уже при имеющемся воспалении. Уриногенный, восходящий, путь проникновения инфекции в почку возможен лишь при наличии пузырно-мочеточниковых рефлюксов и особенно пиелоренальных рефлюксов. Последние вследствие разрыва свода чашечек способствуют попаданию инфицированной мочи непосредственно в ток крови, затем происходит возвращение инфекционного агента гематогенным путем в интерстициальную ткань почки, в которой и возникает воспалительный очаг.
Основные черты морфологических изменений в почках, характерные для пиелонефрита, выражаются в наличии полиморфности и очаговости. Воспалительные изменения в почке, являясь вначале очаговым процессом, с каждой новой атакой приобретают диффузный характер. Поражение воспалительным процессом промежуточной ткани почек влечет за собой нарушение межклеточного обмена веществ. Как и всякое воспаление, пиелонефрит протекает в виде серозного, а затем гнойного процесса. По окончании воспалительного процесса в почке отсутствует истинное восстановление межуточной ткани и на месте воспалительных очагов в интерстиции развивается рубцовая ткань.
Для развития гнойного очага в почках наличия одного инфекционного начала недостаточно. Экспериментальными исследованиями доказано, что введение в кровяное русло животных больших доз вирулентной микрофлоры не вызывает развития пиелонефрита. По-видимому, необходимы какие-то дополнительные факторы, способствующие возникновению воспаления в почечной ткани. Дальнейшие исследования установили, что наиболее существенным фактором, способствующим развитию пиелонефрита, является нарушение уродинамики мочевых путей и кровообращения в почках. Наложение лигатуры на мочеточник с последующим введением в кровяное русло животных культуры кишечной палочки приводило к развитию пиелонефрита в той почке, на мочеточник которой была наложена лигатура. Установлено, что нарушения уродинамики мочевыводящих путей могут быть обусловлены не только механическими моментами, но и воздействием различных факторов, в частности, женских половых гормонов (эстрогенов, прогестерона и др.). Введение подопытным животным прогестерона вызывало расширение лоханки, гипотонию ее, а также расширение верхней трети мочеточника. Кроме того, при урокинематографических исследованиях наблюдалась гипотония и гипокинезия лоханок и мочеточников. Введение животным эстрадиола также влекло за собой гипотонию и гипокинезию верхних мочевыводящих путей. Микроскопически у подопытных животных наблюдались полнокровие коркового и мозгового вещества почек, расширение извитых канальцев, местами с участками дистрофии и некроза, расширение собирательных канальцев, отек мозгового вещества. При введении подопытным животным одновременно с гормональными препаратами инфекционного агента из мочи и почечной ткани этих животных высевали кишечную палочку того же серотипа, который вводили. Микроскопически на поверхности почек отмечались множественные гнойнички; при микроскопическом исследовании выявляли резко выраженный отек стромы, местами некроз извитых канальцев, крупные воспалительные инфильтраты в корковом и мозговом веществе. Проведенные исследования подтверждают, что при гормональной дискорреляции в почках возникает нарушение гемодинамики (диффузный отек стромы, коркового и мозгового вещества, дистрофические процессы в тубулярном отделе нефронов). Таким образом, экспериментальные исследования подтверждают, что для развития пиелонефрита наряду с возбудителями инфекции необходимо нарушение уро- и гемодинамики.
Экспериментальные и клинические наблюдения позволили установить, что одним из ведущих моментов, способствующих нарушению уродинамики и гемодинамики верхних мочевыводящих путей в гестационном периоде, является изменение гормонального баланса организма женщины.
Как известно, во время беременности происходят выраженные изменения гормонального баланса (увеличение количественного содержания гормонов и изменение их соотношения). Установлено, например, что до 5 - 6-й недели беременности концентрация эстрона и эстрадиола очень незначительно превышает таковую у небеременных гнщин, но уже при сроке 7 - 13 нед содержание эстрадиола возрастает в 19 раз. Примерно такая же зависимость наблюдается и в отношении прогестерона: до 10-й недели беременности количество его такое же, как у небеременных в лютеиновую фазу менструального цикла, а с 11 - 13-й недели резко возрастает. Происходит также увеличение концентрации кортикостероидов в крови беременных, это бывает особенно заметным в конце второго триместра беременности. Изучение состояния мочевыводящих путей по триместрам беременности и сопоставление их с количественным содержанием стероидных гормонов в крови у этих беременных показало, что они имеют различные варианты и носят сугубо индивидуальный характер. Возможно, этим и объясняется тот факт, что пиелонефрит во время гестационного периода возникает далеко не у всех женщин.
Одновременно с установленной зависимостью нарушения уродинамики от количественного изменения гормонов (половых, глюкокортикоидов) и соотношения этих гормонов в организме животных отмечены и гемодинамические нарушения в почке и верхних мочевыводящих путях. Последние приводят к гипоксии чашечно-лоханочной системы и мочеточников. Указанные расстройства обусловлены различным воздействием стероидных гормонов на α- и β-рецепторы мочевыводящих путей. Действие на эти рецепторы эстрогенов и прогестерона также различно. Высокий уровень прогестерона усиливает активность β-рецепторов, вызывая гипотонию и дискинезию мочевыводящих путей, а эстриол снижает α-рецепторную активность, что в свою очередь приводит к тем же нарушениям. Таким образом, хотя прогестерон и эстриол воздействуют на различные рецепторные системы, эффект этих гормонов практически одинаков. Он выражается в возникновении гипотонии и дискинезии чашечно-лоханочной системы почек и мочеточников. В организме комплексное воздействие этих гормонов уравновешивает противоположную направленность действия на α- и β-рецепторы. При малейшем нарушении этого равновесия наступает расстройство уродинамики верхних мочевыводящих путей, что особенно выражено во время гестационного процесса. Указанные изменения, вызывающие активацию β-рецепторов и инактивацию α-рецепторов, нарушают уродинамику. Вначале это выражается кратковременной гиперкинезией и дискинезией, а затем гипотонией и гипокинезией. Вследствие тесной нейрогенной связи верхних отделов мочевыводящих путей с сосудами почек возникшие динамические нарушения влекут за собой гемодинамические изменения в почке. Так, снижение тонуса почечных вен вызывает венную почечную индурацию с одновременным возникновением спазма почечных артерий. Это в свою очередь способствует развитию гипоксии верхних отделов мочевыводящих путей, а гипоксия усугубляет расстройства уродинамики. В результате возникает своеобразный порочный круг (Ю. А. Пытель и др., 1974).
Резкое увеличение концентрации кортикостероидов в сыворотке беременных на фоне имеющихся нарушений уродинамики верхних мочевыводящих путей является своеобразным биологически обусловленным "преднизолоновым тестом", способствующим выявлению латентно протекающего хронического пиелонефрита или возникновению так называемого первичного пиелонефрита в гестационном периоде. Экспериментальные работы подтверждают возможность нарушения уродинамики верхних отделов мочевыводящих путей при длительном насыщении организма подопытных животных преднизолоном (Ю. А. Пытель, И. И. Золотарев, 1974).
Возникшие во время гестационного процесса гормональные изменения вызывают также изменения в мочевом пузыре, которые проявляются в основном в виде снижения его тонуса и увеличения емкости (до 1 - 1,5 л). Иногда эти изменения осложняются возникновением пузырно-мочеточникового рефлюкса, что в свою очередь может создавать предпосылки для развития и прогрессирования пиелонефрита.
Нарушение оттока мочи и возникновение вследствие этого повышенного внутрилоханочного давления способствуют развитию лоханочно-почечных рефлюксов, которые также создают благоприятную почву для развития пиелонефрита. Разрыв свода чашечек как следствие лоханочно-почечных рефлюксов и возникшая в результате этого мочевая инфильтрация интерстициальной ткани почки и мочевого синуса сопровождаются острым нарушением кровообращения в почке, что проявляется гипоксией органа. Наличие в данной ситуации где-либо в организме гнойно-воспалительного очага может способствовать развитию в почке воспалительного процесса. В случае локализации инфекции в верхних мочевых путях пиеловенозные рефлюксы способствуют проникновению возбудителей непосредственно в ток крови и затем возвращению гематогенным путем в почку, в которой к этому времени созданы все условия для развития воспаления. Таким образом, воспаление в почке фактически осуществляется гематогенным путем: возбудитель инфекции из лоханки в результате рефлюкса проникает в общий ток крови по венозной системе, а затем, вернувшись по артериальной системе в ту же почку, вызывает в ней ннфекционновоспалительный процесс.
Более частая локализация воспалительного очага в верхних мочевыводящих путях справа возможна вследствие расширения и варикозного изменения правой яичниковой вены, что наблюдается не только во время беременности, но и в послеродовом периоде. Преимущественное поражение сосудов справа объясняется рядом топографических особенностей (правая яичниковая вена имеет более короткий ствол, проходит впереди мочеточника, впадает в каудальную часть нижней полой вены). Поскольку яичниковая вена имеет с мочеточником общую соединительнотканную оболочку, то при расширении вены и повышении в ней давления, что наблюдается во время гестационного процесса, происходит сдавливание мочеточника, нарушение оттока мочи из почки и развитие ретенционных изменений в верхних мочевыводящих путях. Сдавление мочеточника варикозно расширенной веной, помимо нарушения оттока мочи, влечет за собой и развитие гипоксии стенки мочеточника с последующими пролиферативными изменениями, вплоть до образования соединительнотканного рубца.
Сдавление мочеточника увеличенной и ротированной вправо вокруг продольной оси маткой наблюдается во время беременности, но не имеет ведущего значения в генезе нарушения уродинамики. Оно является лишь одним из моментов, способствующих нарушению пассажа мочи из верхних мочевыводящих путей. Доказательством этого служат данные, полученные при урографическом исследовании мочевыводящих путей у женщин в различные сроки беременности. Установлено, что расширение верхних мочевыводящих путей наблюдается уже при небольших сроках беременности (7 - 8 нед), когда еще ни о каком механическом воздействии беременной матки на мочеточник не может быть и речи.
Пиелонефрит чаще диагностируется у первобеременных. Это можно объяснить недостаточностью адаптационных механизмов к тем изменениям (иммунологическим, гормональным и др.), которые присущи организму женщины во время гестационного процесса. Принято считать, что многие женщины заболевают пиелонефритом еще в детском возрасте, при этом заболевание обычно протекает латентно до наступления так называемых критических периодов: становление менструальной функции, начало половой жизни, беременность, т. е. тех периодов, когда наиболее выражены гормональные дискорреляции.
У большинства женщин (86,8%) атаки пиелонефрита отмечаются во втором триместре беременности (22 - 28 нед), что объясняется значительным увеличением в этот период количества глюкокортикоидов в крови. Последнее на фоне уже имеющихся нарушений уродинамики верхних мочевыводящих путей, с одной стороны, способствует возникновению так называемого первичного пиелонефрита, а с другой - может служить своеобразным биологически обусловленным "предниз слоновым тестом" для выявления латентно протекающего хронического пиелонефрита.
Пиелонефрит родильниц развивается обычно на 4, 6, 12-й дни послеродового периода, т. е. в дни, характерные для возникновения и развития послеродовых заболеваний (эндометрит, метрофлебит и др.). В указанный период расширение и гиподинамия верхних мочевых путей, вызванные беременностью, еще остаются. В эти сроки наиболее часто развивается пиелонефрит, так как в возникновении этого заболевания ведущее значение принадлежит нарушениям уродинамики и наличию источника инфекции в организме.
Клинически гестационный пиелонефрит протекает в острой или хронической форме. При обострении хронического пиелонефрита заболевание следует рассматривать как острое воспаление.
Острый пиелонефрит беременных и родильниц протекает как тяжелое общее инфекционное заболевание с выраженной интоксикацией организма и наличием характерных локальных симптомов, при этом последние менее выражены у родильниц, чем у беременных. В начале заболевания преобладают общие симптомы тяжелого инфекционного процесса, местные проявления могут полностью отсутствовать или быть слабо выраженными. В первые дни болезни нередко наблюдаются потрясающие ознобы, сопровождающиеся высокой температурой тела, сильной головной болью, ломотой во всем теле, тошнотой, временами рвотой, с последующим обильным потоотделением и снижением температуры, иногда до нормальных цифр. Дыхание и пульс учащены, язык сухой. В промежутках между ознобами больные обычно вялы, адинамичны.
В процессе развития заболевания к общим симптомам постепенно присоединяются локальные. Локальная симптоматика гестационного пиелонефрита слагается из болей в поясничной, области, соответствующей стороне поражения, с иррадиацией болей в верхнюю часть живота, паховую область, большие половые губы, бедро. Иногда боль определяется по ходу мочеточника. Усиление болей заставляет предполагать переход воспалительного процесса на капсулу почки или околопочечную клетчатку. Возникающее у больных через определенные промежутки времени гектическое повышение температуры тела можно связать с развитием в почке множественных гнойных очагов.
Спустя несколько дней от начала заболевания боли обычно локализуются в области пораженной почки; по ночам отмечается усиление болей, особенно в положении больной на спине или на стороне, противоположной больной почке. Нередко боли появляются или усиливаются при глубоком вдохе, кашле.
При бимануальной пальпации на пораженной стороне отмечаются болезненность и напряжение мышц живота. Наблюдается болезненность при пальпации в определенных точках: сзади на уровне перекреста нижнего края XII ребра с длинными поясничными мышцами и спереди соответственно верхней "мочеточниковой" точке, которая расположена на три поперечных пальца слева и справа от пупка. У некоторых больных имеются явления сколиоза в сторону пораженной почки. Симптом Пастернацкого не всегда бывает положительным. При локализации гнойного процесса на передней поверхности почки возможны перитонеальные явления, особенно часто после родов. Во время беременности подобная локализация гнойника может вызвать подозрение на наличие острого холецистита или аппендицита. Дифференциальная диагностика в подобных случаях представляет известные трудности, так как патологические изменения в моче в начале заболевания могут отсутствовать.
Хронический пиелонефрит во время гестационного процесса - явление весьма частое. Однако необходимо отметить склонность к гипердиагностике этого заболевания, когда на основании только минимальных одноразовых изменений мочи (незначительная лейкоцитурия) и неясной клинической картины сразу ставят диагноз хронического пиелонефрита.
Во время беременности и в послеродовом периоде хронический пиелонефрит часто является следствием пиелонефрита, перенесенного в детском возрасте. Такое заболевание в течение длительного времени имело латентный характер, а гестационный процесс служит провоцирующим фактором.
Симптоматика хронического гестационного пиелонефрита, как и хронического пиелонефрита небеременных, чрезвычайно разнообразна. Это объясняется степенью распространения воспалительного процесса и наличием сопутствующих заболеваний почек (нефролитиаз). Кроме того, симптоматика зависит также и от особенностей течения хронического пиелонефрита, который может сопровождаться более или менее частыми клиническими обострениями или начаться острой атакой; в ряде случаев заболевание с самого начала протекает как хронический процесс.
Большое значение в распознавании хронического пиелонефрита во время беременности и после родов имеет анамнез. При тщательно собранном анамнезе у 46 - 68% больных хроническим пиелонефритом имелись указания на перенесенный цистит. Самыми частыми признаками хронического пиелонефрита являются лейкоцитурия, боли в поясничной области, высокая степень бактериурии, протеинурия, анемия, характерные признаки, выявляемые при экскреторной урографии; реже встречаются функциональные нарушения, которые обнаруживаются при хромоцистоскопии. По мнению К. А. Великанова (1972), для диагностики хронического пиелонефрита необходимо наличие хотя бы 3 - 4 свойственных ему клинических, лабораторных, рентгенологических, радиоизотопных признаков или периодически повторяющихся обострений заболевания. Для хронического пиелонефрита присущи тупые боли в поясничной области, усиливающиеся при движении и физической нагрузке, головная боль, быстрая утомляемость, общая слабость. Однако часто женщины никаких жалоб не предъявляют. Симптом Пастернацкого нередко бывает положительным. У 16% женщин отмечается гипохромная анемия, В анализах мочи определяется умеренная протеинурия (менее 1 г/л, или 1‰), лейкоцитурия, микрогематурия. У значительного количества больных наличие гипертонии является следствием хронического пиелонефрита. Следует учесть, что в акушерский стационар в основном попадают больные хроническим пиелонефритом легкой и средней тяжести. Эти женщины не страдают азотемией, у них нет проявлений тяжелой гипертонии. Гипертензивный синдром встречается у подобных больных гораздо реже, чем у небеременных, находящихся в нефрологических стационарах. Мы наблюдали пиелонефрит с гипертонией у 20% беременных, а урологи отмечают гипертонию у 32 - 60% небеременных больных. Гипертония при хроническом пиелонефрите часто бывает высокой, имеет прогрессирующее течение и в 15 - 20% случаев приобретает злокачественный характер. По-видимому, у женщин с этими крайне тяжелыми формами заболевания беременность или не наступает, или ее прерывают в ранние сроки.
В конечной стадии хронического пиелонефрита, когда происходит сморщивание почки, мочевой синдром мало выражен и клиническая картина характеризуется признаками, связанными с гипертонией и хронической почечной недостаточностью.
Диагностика гестационного пиелонефрита представляет определенные трудности. Они заключаются в том, что во время беременности нет возможности использовать весь комплекс диагностических методов. В частности, не могут быть применены рентгенологические методы исследования. Поэтому ведущими в диагностике гестационных пиелонефритов являются клинические, лабораторные и эндоскопические методы исследования.
Клиническая картина гестационного пиелонефрита в различные периоды беременности имеет типичные особенности. Они обусловлены степенью нарушения пассажа мочи из верхних мочевыводящих путей. Если в первом триместре беременности могут наблюдаться выраженные боли в поясничной области с иррадиацией в нижние отделы живота, наружные половые органы, при этом боли по своему характеру напоминают почечную колику, то во втором и третьем триместрах боли обычно неинтенсивные. Только тщательный опрос врача, заостряющего внимание пациентки на наличии болей в поясничной области, в сочетании с данными пальпации и анамнеза позволяет высказать подозрение о патологическом процессе в почке. Объясняется это тем, что даже значительно нарушенный пассаж мочи из верхних мочевыводящих путей не вызывает значительного повышения внутрилоханочного давления, так как беременность сопровождается значительной дилатацией верхних отделов мочевыводящих путей. Если во втором и третьем триместрах беременности у женщин с клинической картиной, подозрительной на пиелонефрит, появилась почечная колика, то прежде всего нужно думать о нефролитиазе.
Большое значение в распознавании пиелонефрита принадлежит лабораторным методам исследования.
В крови больных гестационным пиелонефритом наблюдается лейкоцитоз выше 11,3·103, нейтрофильный сдвиг лейкоцитарной формулы влево за счет увеличения палочкоядерных форм и гипохромная анемия (гемоглобин ниже 100 г/л, 10 г%). Следует отметить, что анемия стойко сохраняется до ликвидации острых явлений воспалительного процесса в почках.
В процессе заболевания рано возникает нарушение белкового баланса, проявляющееся не столько гипопротеинемией, сколько диспротеинемией, относительным увеличением глобулинов.
При остром пиелонефрите может повыситься уровень мочевины сыворотки крови; по мере выздоровления отмечается нормализация содержания мочевины. В случае хронического пиелонефрита азотемию ликвидировать значительно труднее.
Для хронического пиелонефрита характерна гипостенурия при исследованиях мочи по методу Зимницкого. Мы наблюдали ее у 56% больных.
Большое диагностическое значение имеет изменение состава мочи. Большое значение имеет правильное взятие мочи для исследования. Необходимо получить среднюю порцию мочи после тщательного туалета наружных половых органов. Не следует без особых показаний производить катетеризацию мочевого пузыря.
При обнаружении патологических элементов в анализе мочи исследование необходимо повторить в двух ее порциях - первой и второй. Наличие лейкоцитурии только в первой порции мочи указывает на локализацию воспалительного процесса в уретре или половых органах. Повышенное количество лейкоцитов в обеих порциях мочи дает основание предполагать наличие воспалительного процесса в мочевом пузыре или в верхних отделах мочевыводящих путей. В таких случаях необходимы дополнительные исследования для уточнения локализации воспалительного процесса вплоть до раздельного забора мочи из почек мочеточниковым катетером.
Среди существующих методов количественного исследования осадка мочи у беременных и родильниц следует отдать предпочтение пробе Нечипоренко.
Исследования последних лет показали, что наличие так называемых активных лейкоцитов в моче при качественном анализе ее не является патогномоничным для пиелонефрита вообще и гестационного пиелонефрита в частности. "Активные" лейкоциты могут встречаться в моче при гнойно-воспалительных процессах мочевыводящих путей любой локализации, в том числе и при воспалительных заболеваниях почек. По числу таких лейкоцитов можно судить лишь об активности воспалительного процесса: чем больше "активность" лейкоцитов, тем острее воспаление. Таким образом, обнаружение в осадке мочи "активных" лейкоцитов, как и клеток Штернгеймера - Мальбина, еще не дает права ставить диагноз пиелонефрита, а является лишь основанием для дальнейших исследований. В сомнительных случаях следует произвести раздельное взятие мочи из мочеточников при низкой их катетеризации (не более 10 см). Наличие в полученных порциях мочи повышенного количества лейкоцитов (по методу Нечипоренко) указывает на пиелонефрит, а соотношение "активных" и неактивных лейкоцитов - на его активность.
Необходимо также бактериологическое исследование мочи. Известно, что бактериурия неравнозначна пиелонефриту и что она может исчезнуть, не вызвав воспалительных изменений в почках. Однако бактериурию не следует рассматривать как безразличное явление, особенно при обнаружении ее в повторных посевах мочи, когда количество бактерий в 1 мл мочи равняется или превышает 105 микробных тел. Помимо количественного определения бактериурии, необходимы идентификация возбудителей инфекции и определение их чувствительности к различным антибиотикам. Следует обратить внимание, что в настоящее время бактериурия не всегда предшествует лейкоцитурии. Это в известной степени можно объяснить тем фактом, что беременные нередко самостоятельно принимают различные антибиотики и другие антимикробные препараты.
При подозрении на гестационный пиелонефрит следует особо подчеркнуть необходимость определения степени нарушения пассажа мочи из верхних отделов мочевых путей. В этих целях во время беременности наиболее приемлемым методом диагностики является хромоцистоскопия, а в послеродовом периоде - экскреторная урография.
Если в первом триместре беременности при клинической картине пиелонефрита отсутствует своевременное выделение индигокармина из устья одного из мочеточников, то это является указанием на наличие ранее существовавшего патологического процесса в мочевыводящих путях, не обусловленного беременностью. Поскольку в первом триместре категорически противопоказано рентгенологическое обследование, то уточнить диагноз не представляется возможным. Существующий воспалительный процесс в мочевыводящих путях вызывает нарушение выделительной функции почек уже в начале беременности и создает определенную угрозу здоровью матери по мере прогрессирования беременности. Поэтому при данной ситуации в ряде случаев показано прерывание беременности. Предпринятое после прерывания беременности тщательное урологическое обследование позволяет обычно уточнить диагноз и провести необходимую терапию. Вопрос о возможности наступления последующей беременности надо решать в каждом случае индивидуально.
Больная 20 лет. Беременность первая. В анамнезе никаких заболеваний, кроме детских инфекций. При сроке беременности 9 нед перенесла атаку острого пиелонефрита, после которого появились головные боли, быстрая утомляемость, гипертензия (артериальное давление 180/100 - 190/110 мм рт. ст.). При клиническом обследовании выявлено нарушение функции правой почки. Произведено прерывание беременности. При ангиографии обнаружена аномалия развития сосудов правой почки. Произведена корригирующая операция. Через год после операции признаков пиелонефрита нет, разрешена беременность, которая закончилась рождением живого ребенка. Осложнений во время беременности и родов не наблюдалось.
Нарушение своевременного выделения индигокармина из устьев мочеточников во втором и третьем триместрах беременности при наличии клинических признаков пиелонефрита требует катетеризации мочеточников как с диагностической целью, так и для восстановления нарушенного оттока мочи из верхних отделов мочевыводящих путей. Исследования последних лет позволяют утверждать, что пиелонефрит во втором и третьем триместрах беременности обычно бывает двусторонним. Это подтверждается результатами анализа мочи при селективном получении ее из мочеточников (лейкоцитурия, бактериурия).
Как уже отмечалось, при подозрении на пиелонефрит родильнице необходимо произвести экскреторную урографию. Замедленная эвакуация контрастного вещества, изменение тонуса верхних отделов мочевыводящих путей при наличии лейкоцитурии и бактериурии позволяют поставить диагноз пиелонефрита.
Для хронического, длительно протекающего пиелонефрита на урограммах характерно наличие атонических, деформированных, значительно отодвинутых друг от друга чашечек почек. По мере прогрессирования пиелонефритического процесса, что часто наблюдается по окончании послеродового периода, происходит сморщивание почки. Рентгенологическая картина такой почки напоминает гипоплазированную почку: сближение малых чашечек, сжатие их и лоханки (результат склероза), атрофия почечной ткани и почечного синуса. При сморщенной почке выделение рентгеноконтрастного вещества при экскреторной урографии либо резко замедлено, либо отсутствует.
Экскреторную урографию необходимо произвести женщинам, перенесшим пиелонефрит во время беременности. Основная цель такого исследования - выявление органических изменений (гидронефроз, нефролитиаз, аномалия развития), которые могли способствовать развитию пиелонефрита во время беременности.
Хронический пиелонефрит чаще всего приходится дифференцировать от хронического гломерулонефрита. Латентные формы течения обоих заболеваний имеют общие черты, а клиническая картина характеризуется нередко только небольшой протеинурией. Определенное значение имеют данные анамнеза. Гломерулонефрит возникает обычно до беременности, пиелонефрит в 20% случаев развивается во время нее. Гломерулонефрит обостряется во время беременности редко. Пиелонефрит обостряется часто, особенно во втором триместре, реже в третьем. Обострения в первом триместре беременности, когда еще нет гормональных сдвигов в организме и морфологических изменений мочевыводящих путей, обычно являются проявлением ранее существовавшего заболевания.
При всех заболеваниях почек в дифференциальной диагностике важную роль играют результаты исследования функции почек. Количество выделенной за сутки мочи, как правило, уменьшено у больных нефротической и смешанной формами гломерулонефрита и нормально при пиелонефрите, если при этом не присоединяется поздний токсикоз беременных.
Большое значение имеют данные исследования мочи. Протеинурия закономерно наблюдается при обоих заболеваниях почек (у 84% больных гломерулонефритом и 62% больных пиелонефритом), но пиелонефриту свойственна протеинурия меньше 1 г/л (1‰), а при гломерулонефрите она обычно значительнее. Определение количества белка в суточном объеме мочи имеет не только дифференциально-диагностическое, но и прогностическое значение. Выделение белка более 3 - 4 г в сутки обычно приводит к тяжелой гипотрофии плода. Dutz (1966) считает продолжение беременности противопоказанным при суточной потере белка с мочой более 5 г.
Постоянная гематурия отмечается более чем у половины больных гломерулонефритом и редко имеет место при пиелонефрите.
Постоянная цилиндрурия также наблюдается у половины больных гломерулонефритом и очень редко при пиелонефрите, так как при этом заболевании с мочой выделяется мало белка. При помощи пробы Каковского - Аддиса или Нечипоренко пиурия была выявлена нами у 15% больных хроническим пиелонефритом, а гематурия у 65% больных хроническим гломерулонефритом. Следует иметь в виду ограниченность возможностей методов количественного изучения осадка мочи, так как они неспецифичны. Гематурия, например, встречается не только при гломерулонефрите, но и при уролитиазе, гипертоническом артериолосклерозе, а пиурия - не только при пиелонефрите, но и при туберкулезе почек. Поэтому пробы Каковского - Аддиса и Нечипоренко имеют дифференциально-диагностическое значение только в комплексе с другими методами исследования.
Отсутствие пиурии у больной с подозрением на пиелонефрит может привести к ошибочному диагнозу. Вне беременности в таких случаях используют провокационные пробы: пирогенную и преднизолоновую. Во время беременности они применяются редко. MacFadyen, Mc-Callum (1967) считают, что пирогенный тест позволяет выявить пиелонефрит при гипертонии неясной этиологии у беременных. Мы его не используем, так как пирогенный тест с пирексалем часто дает осложнения: лихорадку, диспепсические расстройства, озноб и др. В преднизолоновом тесте нет необходимости, поскольку во время беременности увеличивается секреция стероидных гормонов надпочечников. Кроме того, преднизолоновая проба ненадежна (в 50% случаев показатели ошибочны).
Определение клеток Штернгеймера - Мальбина или "активных" лейкоцитов в последнее время не используется для целей дифференциального диагноза, так как выяснено, что эти элементы появляются в моче при воспалительном процессе в мочевыводящих путях любой локализации.
Дифференциально-диагностическое значение имеет исследование лейкоцитарной формулы мочи: при пиелонефрите преобладают нейтрофильные лейкоциты, а при гломерулонефрите - лимфоциты.
Диагностическое значение имеет бактериурия, при которой в 1 мл мочи содержится более 105 микробных тел. Такая бактериурия характерна для пиелонефрита. При гломерулонефрите бактериурия наблюдается крайне редко, а при позднем токсикозе беременности она также не выявляется. Таким образом, количественное определение микробов в моче может служить дифференциально-диагностическим признаком только в тех случаях, когда необходимо выяснить причину умеренной протеинурии в третьем триместре беременности (датентная форма гломерулонефрита, латентно текущий пиелонефрит, нефропатия). Правда, у больных пиелонефритом бактериурии может не быть, если они до обследования получали антибактериальную терапию, или же имеется препятствие для оттока гноя с мочой из больной почки (в последнем случае наблюдаются обычно тяжелое состояние, лихорадка, озноб, боли в пояснице). Мы обнаружили бактериурию у 65% больных пиелонефритом.
Бактериурия может быть и "бессимптомной". В этом случае никаких других признаков пиелонефрита (пиурия, "активные" лейкоциты, гипостенурия и др.) выявить не удается и, если в анамнезе отсутствуют указания на заболевание мочевыводящих путей, нет оснований для диагноза пиелонефрита. Бессимптомная бактериурия встречается во время беременности у 4 - 9,6% женщин.
Дифференциальной диагностике помогает определение парциальных функций почек. При хроническом пиелонефрите рано нарушается концентрационная способность почек, а при хроническом гломерулонефрите - фильтрационная. С помощью пробы Зимницкого гипостенурия была выявлена нами у 60% беременных больных пиелонефритом и 15% больных гломерулонефритом. При исследовании клиренса эндогенного креатинина уменьшение клубочковой фильтрации (соответственно сроку беременности по сравнению с нормальной беременностью) наблюдалось у 86% больных гломерулонефритом и у 60% больных пиелонефритом.
Основные показатели, помогающие дифференцировать хронический пиелонефрит и хронический гломерулонефрит, приведены в табл. 7.
Течение беременности и родов у женщин, страдающих пиелонефритом, имеет ряд особенностей. Следует отметить, что острый пиелонефрит, впервые возникший во время беременности, не оказывает существенного влияния на течение беременности. У женщин, страдающих хроническим пиелонефритом, нередко наблюдается невынашивание беременности, причем прерывание беременности происходит в средние сроки (16 - 24 нед). По данным литературы, поздние выкидыши наблюдаются у 6% больных пиелонефритом, преждевременные роды - у 12 (25%) женщин. У наблюдавшихся нами женщин с хроническим пиелонефритом выкидышей не было, а преждевременные роды произошли у 9% больных. Причиной прерывания беременности являются тяжелые формы токсикозов беременных, развившиеся на фоне хронического пиелонефрита. Поздние токсикозы у беременных с хроническим пиелонефритом - явление довольно частое. По данным некоторых авторов, поздние токсикозы при хроническом пиелонефрите отмечаются у 44 - 80% больных. Поздние токсикозы развиваются чаще и имеют более тяжелую форму течения у беременных, не получавших своевременного и адекватного лечения. Мы наблюдали развитие позднего токсикоза у 41% женщин (водянка беременных у 16%, нефропатия у 25%).
Роды у беременных с острым пиелонефритом, как правило, протекают самопроизвольно. В родах показано широкое применение спазмолитических средств.

Таблица 7. Дифференциально-диагностические признаки хронического гломерулонефрита и хронического пиелонефрита у беременных
При хроническом пиелонефрите вследствие частого развития позднего токсикоза беременных наблюдается более частое искусственное родоразрешение (15,9%), причем у значительного числа рожениц (10,3%) приходится прибегать к медикаментозному родовозбуждению.
Родоразрешение кесаревым сечением у беременных с острым пиелонефритом допустимо лишь по строгим показаниям. Предпочтение следует отдавать экстраперитонеальному методу операции.
Дети, рожденные от матерей, перенесших как острую, так и хроническую форму заболевания, нередко имеют признаки внутриутробного инфицирования. Отчасти это проявляется повышенным содержанием иммуноглобулина группы M и наличием в крови новорожденного иммуноглобулина A. Кроме того, такие дети более подвержены гнойно-септическим заболеваниям в постнатальном периоде жизни. Многие авторы отмечают высокую перинатальную смертность у больных пиелонефритом: 150 - 190‰, если заболевание протекало с гипертонией. По нашим данным, перинатальная смертность составила 26‰, т. е. почти не отличалась от женщин контрольной группы.
Больные хроническим пиелонефритом представляют собой группу высокого риска, поскольку и при этой форме экстрагенитальной патологии часто возникают различные осложнения беременности. Обострения пиелонефрита во время беременности наблюдаются часто, но в большинстве случаев они успешно поддаются лечению. Течение беременности и состояние плода в значительной мере зависят от того, протекает хронический пиелонефрит с гипертонией или без нее. По этому признаку мы разделяем беременных, больных пиелонефритом, на степени риска. Кроме того, важное прогностическое значение имеют наличие или отсутствие азотемии, а также время возникновения пиелонефрита. Деление пиелонефрита на первичный и вторичный (развившийся на фоне уролитиаза, аномалий развития мочевых путей и др.) имеет большое значение вне беременности. У беременных такое деление часто бывает невозможным из-за ограниченности необходимых диагностических средств.
В группе больных пиелонефритом степень риска зависит от давности заболевания и выраженности поражения почек. Нами выделены следующие 3 степени риска:
I степень риска - неосложненный пиелонефрит, возникший во время беременности;
II степень риска - хронический пиелонефрит, существовавший до беременности;
III степень риска - пиелонефрит с гипертонией или азотемией, пиелонефрит единственной почки.
Если пиелонефрит возник во время беременности, несмотря на острое его течение в начале заболевания, осложнения беременности редки. Нефропатия возникает у 12,5% больных, но женщины рожают доношенных здоровых детей. Хронический пиелонефрит, даже если он не обостряется во время беременности, чаще осложняется нефропатией (25%), у некоторых женщин наступают преждевременные роды. У больных пиелонефритом с гипертонией серьезные осложнения беременности отмечаются значительно чаще: нефропатия - у половины больных, преждевременные роды - у каждой пятой больной. Среди больных пиелонефритом с азотемией беременность доносили менее половины женщин. Все женщины родили преждевременно детей с признаками гипотрофии (масса тела от 1400 до 2200 г, длина тела от 40 до 44 см).
Мы считаем, что беременность женщинам, больным пиелонефритом III степени риска, противопоказана. В эту группу, кроме беременных с гипертонией или азотемией, мы относим также и больных, страдающих пиелонефритом единственной почки. Беременность способствует обострению пиелонефрита, рецидивы заболевания возникают, по нашим данным, у каждой третьей больной, иногда 2 - 3 раза в течение беременности. При отсутствии эффекта от консервативной терапии приходится использовать хирургическое лечение, иногда даже удалять почку. Поэтому беременность для женщин, страдающих пиелонефритом единственной почки, представляет серьезную опасность не только для здоровья, но и для жизни.
При остром пиелонефрите, развившемся в первом триместре беременности, целесообразно ставить вопрос о прерывании беременности и проведении последующего всестороннего обследования, включая и рентгенологические исследования, а также о лечении пиелонефрита.
Больные пиелонефритом должны находиться под тщательным наблюдением акушера-гинеколога женской консультации и уролога для выявления ранних признаков обострения пиелонефрита и позднего токсикоза беременных. Лечить оба эти состояния нужно обязательно в стационаре. Заболевание может осложняться бактериальным шоком, азотемией, эклампсией и др.
Лечение больных гестационным пиелонефритом имеет свои особенности, так как во время беременности необходимо предусмотреть не только ликвидацию воспалительного процесса в почках у матери, но и, используя медикаментозные средства, не нанести вреда плоду. При лечении родильниц необходимо учитывать возможность перехода в молоко матери лекарственных препаратов с последующим поступлением их к новорожденному. Почти все применяемые антибиотики способны в той или иной мере проникать через плаценту. Существует мнение, что увеличение степени проницаемости плаценты прямо пропорционально сроку беременности. Необходимо помнить также и о том, что под воздействием микробов и их токсинов значительно нарушается барьерная функция плаценты в сторону увеличения ее проницаемости ко многим лекарственным веществам, в том числе и к антибиотикам.
Лечение гестационного пиелонефрита следует проводить во время беременности с учетом ее стадии (триместра), а в послеродовом периоде - способности проникновения лекарственных препаратов в молоко матери. Кроме того, при выборе доз антибактериальных препаратов нужно исходить из данных о суммарной функциональной способности почек. Об этом можно судить по величине относительной плотности мочи. При плотности 1,018 - 1,020 можно назначить обычные дозы антибиотиков, при гипостенурии дозы препаратов должны быть снижены в 2 - 4 раза во избежание кумуляции и побочных реакций. Лечение больных гестационным пиелонефритом должно быть строго индивидуально с учетом переносимости препарата, наличия в анамнезе аллергических реакций, давности воспалительного заболевания почек и степени тяжести его.
При лечении пиелонефрита в первом триместре беременности, кроме природных и полусинтетических пенициллинов (бензилпенициллин, ампициллин, пиопен), которые подавляют рост многих грамотрицательных и грамположительных бактерий, не следует применять никаких других антибиотиков и противовоспалительных средств из-за возможного вредного действия на плод в период его органогенеза. Суточная доза природных пенициллинов обычно 8 000000 - 10 000000 ЕД. Препарат вводят внутримышечно по 2 000000 - 2 500 000 ЕД 4 раза в день. В целях предупреждения возможного развития гипо- или гиперкалиемии при назначении мегадоз пенициллина следует вводить равные количества препаратов натриевой и калиевой солей. Ампициллин вводят внутримышечно по 500 мг 4 раза в день. Имеются препараты - аналоги ампициллина: пенбритин, пентрексил, которые можно вводить внутривенно из расчета 2 г в сутки (по 500 мг 4 раза в день). Пиопен (карбенициллин) вводят внутримышечно по 1 г 4 раза в день. Продолжительность курса лечения этими антибиотиками 8 - 10 дней.
Во втором и третьем триместрах беременности антибиотики и лекарственные препараты применяются более широко, так как в этот период органогенез плода закончен и начинает функционировать плацента, выполняющая барьерную функцию по отношению к некоторым антибиотикам и противовоспалительным препаратам (схема 1).
Помимо указанных природных и полусинтетических пенициллинов, во втором и третьем триместрах беременности можно назначать антибиотики аминогликозидов (гентамицин, канамицин и др.), которые обладают широким спектром антимикробного действия в отношении многих грамположительных и грамотрицательных микробов. Практический интерес представляет активность канамицина в отношении протея, а гентамицина в отношении синегнойной палочки. Канамицин и гентамицин, как и другие аминогликозиды, обладают известным нефротоксическим и ототоксическим действием (у 2 - 5% больных). Развитие этих побочных явлений находится в прямой зависимости от дозы и длительности применения препаратов, а также от функционального состояния почек. Поэтому до начала введения этих средств необходимо выяснить анамнестические данные о переносимости антибиотиков, наличии в прошлом заболеваний почек и органов слуха, а также уточнить функциональное состояние почек. При нормальной выделительной функции почек суточная доза гентамицина составляет 80 - 120 мг, разовая - 40 мг 3 раза в день внутримышечно. Суточная доза канамицина составляет 1,5 - 2 г (по 0,5 г 3 раза внутримышечно). Продолжительность курса лечения 4 - 7 дней в зависимости от тяжести заболевания.
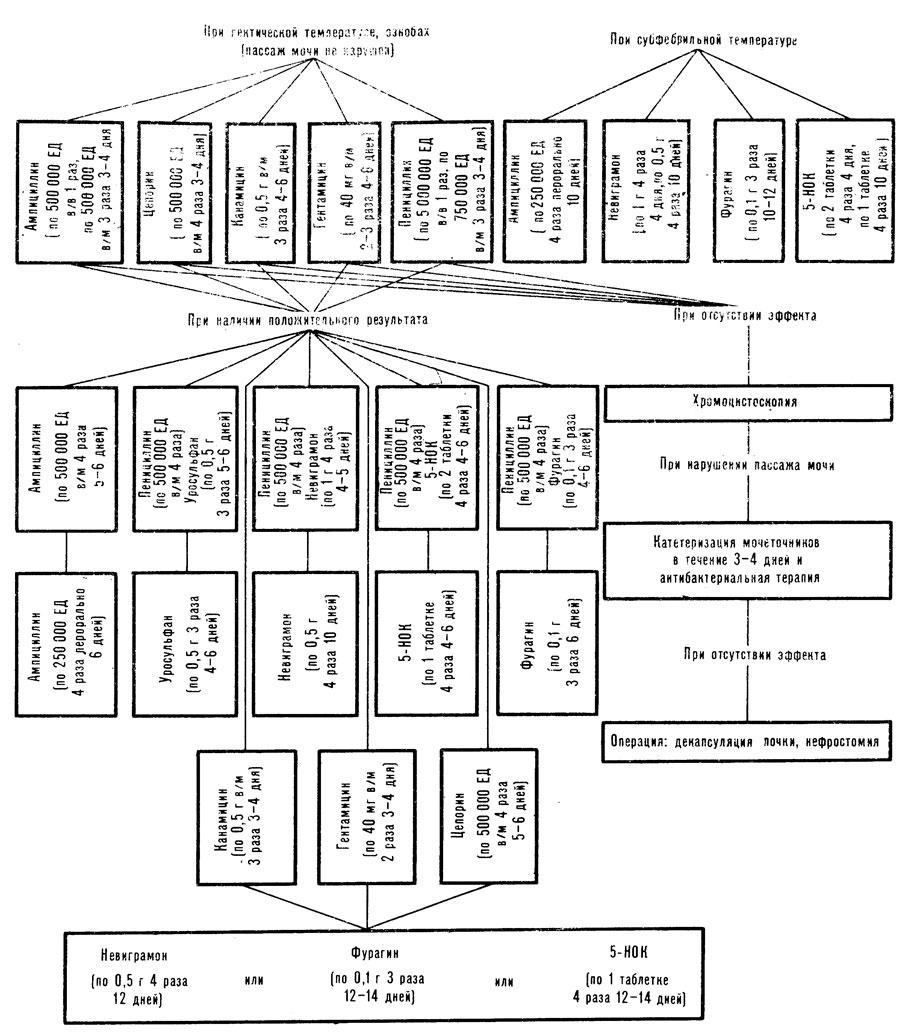
Схема лечения антибактериальными препаратами пиелонефрита во втором и третьем триместрах беременности
Примечания; 1. Пенициллин рекомендуется применять только при отсутствии других антибиотиков;
2. в/в - внутривенно, в/м - внутримышечно.
Во втором и третьем триместрах беременности возможно применение цефалоспоринов, к которым относится ряд природных и полу синтетических препаратов. Наибольшее практическое значение имеет цепорин. Антибиотики этой группы действуют как на грамположительные, так и на грамотрицательные микроорганизмы. Цепорин вводят внутривенно или внутримышечно по 500 мг 4 раза в день. Суточная доза 2 - 4 г, длительность лечения 4 - 8 дней.
При наличии в посевах мочи кокковой флоры показаны антибиотики группы макролидов (эритромицин, олеандомицин). Эритромицин применяется внутрь в таблетках по 0,1 - 0,25 г каждые 4 - 6 ч; курс лечения 10 дней. Максимальная суточная доза 2 г. Олеандомицина фосфат назначают внутрь, внутримышечно и внутривенно. Разовая доза внутрь составляет 250 мг, высшая суточная доза 2 г. Антибиотики назначают по 250 - 500 мг 4 раза в день в зависимости от тяжести заболевания; курс лечения 10 дней. При внутривенном введении препарат растворяют в стерильном изотоническом растворе хлорида натрия в концентрации не более 2 мг/мл. Раствор вводят капельно со скоростью не более 50 мл за 5 мин. Для внутримышечного введения препарат растворяют в 2% растворе новокаина из расчета 100 мг на 1,5 мл и медленно вводят глубоко в мышцу. Следует отметить, что при внутримышечном введении олеандомицина фосфат оказывает сильное местное раздражающее действие. Поэтому внутримышечно препарат применяется лишь в тех случаях, когда внутривенное введение трудно осуществить. Суточная доза антибиотика 1 - 2 г по 500 мг 2 - 4 раза в сутки. Продолжительность лечения зависит от тяжести заболевания и переносимости препарата.
На протяжении всей беременности категорически противопоказано лечение антибиотиками тетрациклинового, левомицетинового ряда, а также стрептомицином из-за опасности неблагоприятного воздействия их на плод (костный скелет, органы кроветворения, вестибулярный аппарат и орган слуха). Помимо антибиотиков, во втором и третьем триместрах беременности успешно применяются противовоспалительные препараты. Для усиления терапевтического эффекта их нередко комбинируют с антибиотиками. К таким препаратам относятся 5-НОК, невиграмон, фурагин, уросульфан.
5-НОК - нитрооксихинолин - является препаратом, избирательно действующим на возбудителей инфекции мочевыводящих путей (грамположительных и грамотрицательных). Обычно 5-НОК назначают по 2 таблетки 4 раза в день в течение 4 дней, а затем по 1 таблетке 4 раза еще в течение 10 дней. Побочных влияний препарат, как правило, не оказывает.
Невиграмон - налидиксовая кислота, обладает высоким химиотерапевтическйм действием. Препарат подавляет рост кишечной палочки, протея, клебсиелл. Он высокоэффективен при лечении инфекционных заболеваний мочевыводящих путей. В то же время невиграмон не влияет на действие других антибактериальных соединений. Доза - по 2 капсулы 4 раза в день в течение 4 дней, затем по 1 капсуле 4 раза в день в течение 10 дней. Иногда вызывает тошноту и кожный зуд.
Из препаратов нитрофуранового ряда во время беременности наиболее приемлемым является фурагин, который практически не обладает побочным действием. Фурагин эффективен в отношении грамположительных и грамотрицательных микробов, действует на микроорганизмы, устойчивые к антибиотикам и сульфаниламидам. Для достижения наибольшего эффекта в терапии пиелонефрита беременных рекомендуется начинать лечение с назначения фурагина, так как препараты нитрофуранового ряда определяются в максимальных количествах в интерстициальной ткани почек и лимфе. Препарат назначают по 0,1 г 4 раза в день в течение 4 дней, затем по 0,1 г 3 раза еще в течение 10 дней. Длительное лечение нитрофуранами при наличии почечной недостаточности может осложниться полиневритом.
Из сульфаниламидных препаратов во время беременности возможно применение уросульфана. Он наиболее активен при стафилококковой и колибациллярной инфекции, быстро всасывается из кишечного тракта, создавая высокую концентрацию в крови. Выделяется из организма преимущественно почками, что способствует высокому антибактериальному действию по отношению к возбудителям инфекции мочевыводящих путей. Препарат малотоксичен. Назначают по 0,5 г 3 - 4 раза в день в течение 12 - 14 дней.
При выборе терапии в каждом случае необходимо подходить строго индивидуально, исходя из данных антибиограммы и переносимости препаратов. Следует также помнить, что микрофлора, выделенная при посеве мочи, не всегда является истинным возбудителем воспалительного заболевания в почках, особенно при одностороннем процессе. Поэтому антибиограмма, полученная при посеве пузырной мочи, играет лишь вспомогательную роль в выборе антибиотикотерапии. Для выявления истинного возбудителя воспалительного процесса в почках прибегают к селективному исследованию мочи, собранной при помощи двусторонней мочеточниковой катетеризации, которая имеет не только диагностическое, но и лечебное значение (устранение нарушенного оттока мочи).
При лечении пиелонефрита родильниц в период лактации необходимо помнить о возможном переходе антибиотиков через молоко матери к новорожденному, что может неблагоприятно сказаться на его состоянии (сенсибилизация организма). Установлено, что эритромицин обнаруживается в молоке матери в высоких концентрациях (50 - 100%), тогда как содержание пенициллинов не превышает 5 - 15%, а канамицин и нитрофураны определяются в молоке лишь в незначительном количестве.
В послеродовом периоде лечение пиелонефрита родильниц проводят теми же антибиотиками и противовоспалительными препаратами, что и во время беременности, с учетом степени проницаемости их в молоко матери (схема 2). Эффективным средством в лечении пиелонефрита родильниц, вызванного протеем, является бисептол-480. Препарат содержит два активных вещества: триметоприм (80 мг) и сульфаметоксазол (400 мг). Бисептол хорошо всасывается из пищеварительного тракта и выводится на 60 - 80% из организма через почки в неизмененном виде. Обычно препарат назначают по 2 таблетки 2 раза в день после еды. Курс лечения 8 - 10 дней. У некоторых больных при лечении бисептолом появляются тошнота, аллергические реакции. Препарат противопоказан при сенсибилизации к сульфаниламидам и особенно при беременности, а также при тяжелом нарушении функции печени и почек.
В целях усиления антибиотикотерапии целесообразно применение малых доз салуретиков (20 - 40 мг фуросемида). Салуретики способствуют эвакуации из почечной ткани воспалительного детрита. Дробное назначение салуретиков создает "пассивную гимнастику" нефрона, что в свою очередь усиливает терапевтический эффект используемых лекарственных средств.
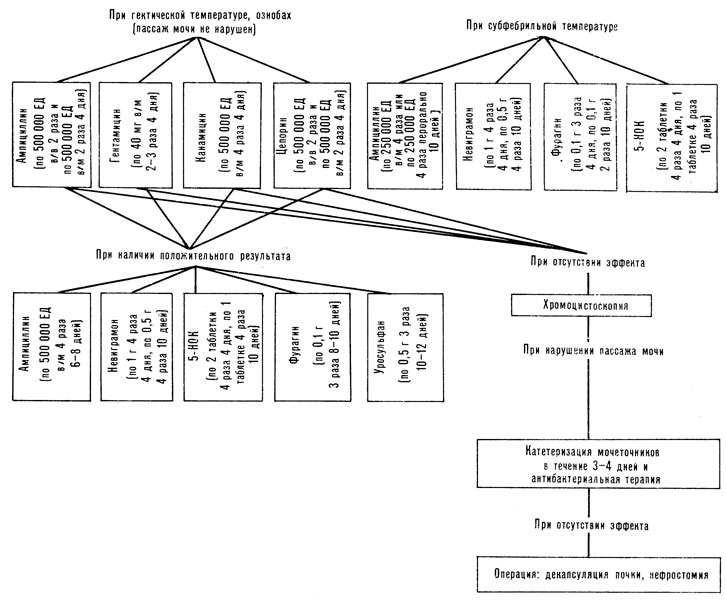
Схема лечения антибактериальными препаратами пиелонифрита родильниц
Эффективность лечения больных острым гестационным пиелонефритом во многом зависит от своевременного восстановления нарушенного оттока мочи. В связи с этим возникает необходимость катетеризации мочеточников, так как все другие мероприятия (изменения положения тела, применение растительных мочегонных и антисептических средств) не позволяют достигнуть нужного результата. Катетеризации мочеточников должна предшествовать активная антибактериальная терапия.
Патогенез бактериального шока связан с нарушением оттока мочи из верхних отделов мочевыводящих путей, в результате чего эндотоксины грамотрицательной микрофлоры попадают в ток крови в результате возникновения лоханочно-почечных рефлюксов. Часто образованию высокой концентрации эндотоксинов в чашечно-лоханочной системе способствует введение больших доз антибиотиков, которые вызывают массивную гибель микроорганизмов. С другой стороны, нарушенный отток мочи из верхних мочевыводящих путей способствует накоплению эндотоксинов. Таким образом, развитие бактериального шока происходит вследствие применения антибактериальных препаратов без предварительного восстановления нарушенного оттока мочи из почки, пораженной гнойно-воспалительным процессом.
Больная 23 лет. Поступила на родоразрешение с температурой тела 38°С, которая расценивалась как проявление острого респираторного заболевания. После родов живым ребенком состояние родильницы ухудшилось, несмотря на проводимую терапию антибиотиками. Появились ежедневные ознобы, сопровождающиеся повышением температуры до 39°С с последующим ее снижением до нормальных цифр, проливным потом, резким снижением артериального давления - до 70/40 - 60/0 мм рт. ст. Состояние было расценено как септическое. При хромоцистоскопии установлено отсутствие выделения индигокармина из устья правого мочеточника. Произведена катетеризация правого мочеточника, получена гнойная моча, выделяющаяся частыми каплями. В дальнейшем на фоне введенного мочеточникового катетера проводилась антибактериальная и дезинтоксикационная терапия, которая через несколько дней дала положительный эффект. Больная выписана в удовлетворительном состоянии.
Обычно мочеточниковый катетер удаляют на 3 - 4-й день после ликвидации острых явлений пиелонефрита, когда нормализуется температура тела, улучшаются состояние больной и данные лабораторных методов исследования.
Как правило, катетеризация мочеточников наряду с проводимой антибактериальной терапией дает положительный эффект. В случае отсутствия такового в течение 3 - 4 дней (гектическая температура, ознобы, проливной пот, нарастание лейкоцитоза) необходимо ставить вопрос об оперативном вмешательстве: декапсуляция почки, вскрытие гнойных очагов, наложение нефростомы.
Мнение о целесообразности прерывания беременности с целью ликвидации гнойного очага в почке требует критической оценки и пересмотра. Гнойно-воспалительный процесс в почках даже после прерывания беременности будет прогрессировать и потребует применения того же комплекса лечебных мероприятий, что и во время беременности. Поэтому беременность следует сохранить, ограничившись лишь рациональной терапией пиелонефрита.
Больная 20 лет. Госпитализирована с явлениями острого пиелонефрита при сроке беременности 22 нед. Из анамнеза установлено, что пиелонефрит впервые был выявлен год назад, но расценивался как острое респираторное заболевание. Во время настоящей беременности первое обострение пиелонефрита было при сроке 5 - 6 нед. Затем было еще два обострения при сроке беременности 16 и 20 нед соответственно. Лечилась в стационаре, выписана в удовлетворительном состоянии, но через неделю после выписки повторилась атака пиелонефрита с ознобами, высокой температурой, проливным потом. Доставлена во ВНИИАГ в крайне тяжелом состоянии. При обследовании выявлено нарушение оттока мочи справа; остаточный азот крови составил 0,66 г/л (66 мг%). Высказано предположение о наличии апостематозного нефрита, в связи с чем произведена операция: декапсуляция почки, рассечение карбункулов, нефростомия. Состояние постепенно улучшалось, беременность прогрессировала, но на 28-й неделе вновь произошла атака пиелонефрита слева. Заподозрен гнойный процесс в левой почке, в связи с чем проведена операция: декапсуляция левой почки, рассечение карбункулов, наложение сто мы. Состояние больной в первые недели после операции было крайне тяжелым, несмотря на массивную антибактериальную и дезинтоксикационную терапию. Затем наступило постепенное улучшение, от прерывания беременности решено воздержаться. На 37 - 38-й неделе родила живого Мальчика массой 2200 г, длиной 48 см. Послеродовой период протекал без осложнений. На 8-й день после родов переведена в урологическую клинику, в которой был удален дренаж из правой, а затем из левой почки. Выписана в удовлетворительном состоянии.
Как всякое воспаление, гестационный пиелонефрит вызывает значительную интоксикацию организма. В первую очередь развивается гипопротеинемия. Поэтому в комплексной терапии пиелонефрита необходимо прежде всего предусмотреть восполнение белкового дефицита путем переливания альбуминов, сухой плазмы крови.
С целью дезинтоксикации таким больным показано внутривенное капельное введение низкомолекулярных растворов (400 мл гемодеза, 200 - 300 мл реополиглюкина). Указанные препараты обладают способностью улучшать выведение токсинов через почки, деблокировать ретикулоэндотелиальную систему, осуществлять прямое связывание токсинов. Ликвидируя стаз эритроцитов, который обычно имеет место при интоксикации, эти препараты уменьшают гипоксию органов и тканей, улучшая функцию почек и повышая диурез. Кроме того, они способствуют переходу внеклеточной жидкости в сосудистое русло, что в свою очередь ведет к увеличению объема циркулирующей крови и улучшению гемодинамики.
Помимо дезинтоксикационной терапии, необходимо проводить и десенсибилизирующую терапию (0,05 г димедрола, 0,025 г супрастина, 0,025 г пипольфена, 0,05 г диазолина по 1 табл. 2 - 3 раза в день), а также широко применять спазмолитические средства для улучшения оттока мочи (баралгина 5 мл внутримышечно, 0,05 г ависана, 3 - 4 капли цистенала, 2 мл но-шпы внутримышечно, 2 мл 2% раствора папаверина внутримышечно). При наличии выраженного ацидоза следует назначать бикарбонат или цитрат натрия по 2 г 3 - 4 раза в сутки.
Как правило, терапию острого и хронического пиелонефрита у беременных и родильниц проводят прерывистыми курсами продолжительностью в среднем 2 - 3 нед. В интервалах между курсами лечения (от 10 дней до 1 мес) в зависимости от состояния больной и лабораторных показателей рекомендуется применять растительные диуретики и антисептики (толокнянка, полевой хвощ), а для увеличения кислотности мочи - клюквенный морс. Перечисленные препараты обладают противовоспалительными свойствами.
Помимо антибактериальной, противовоспалительной и дезинтоксикационной терапии, в лечении пиелонефрита немалое значение имеют режим и диета.
В острой стадии заболевания рекомендуется постельный режим. Длительность его не должна превышать 4 - 8 дней, т. е. того периода заболевания, когда у больной высокая температура или ей произведена катетеризация мочеточников. По окончании лихорадочного периода, после удаления мочеточниковых катетеров больной необходимо предоставить активный режим для улучшения оттока мочи из верхних мочевыводящих путей. С этой же целью больная 2 - 3 раза в день должна принимать коленно-локтевое положение продолжительностью до 4 - 5 мин. Желательно, чтобы беременная спала на боку, противоположном больной почке, что улучшает отток мочи из верхних отделов мочевыводящих путей.
Необходимо следить за ежедневным опорожнением кишечника. При запорах рекомендуется вводить в питание больной продукты, вызывающие послабляющее действие кишечника: чернослив, свеклу, компот или кисель из ревеня или наладить действие кишечника с помощью растительных слабительных средств (отвар коры крушины и александрийского листа из расчета 1 столовая ложка на стакан воды, ревень и крушина в таблетках - по 1 - 3 таблетки на прием).
Беременным с пиелонефритом назначают диету, содержащую в сутки до 2000 - 2500 кал, причем качественный состав пищи не отличается какими-либо особенностями. Жидкость ограничивать не следует. В острой стадии заболевания количество жидкости при восстановленном оттоке мочи из верхних отделов мочевыводящих путей может быть увеличено до 2,5 - 3 л в сутки (включая и трансфузионную терапию).
Во время обострения пиелонефрита и в период ремиссии полезно пить клюквенный морс, в котором много бензойнокислого натрия. Последний в печени под действием энзима глицина превращается в гиппуровую кислоту, которая оказывает бактерицидное действие в почечных тканях.
Больные пиелонефритом в отличие от больных гломерулонефритом не нуждаются в ограничении поваренной соли, так как при пиелонефрите не происходит задержки соли и жидкости в организме. Следует лишь учитывать функциональную способность почек и возможность нарушения оттока мочи из верхних отделов мочевыводящих путей. При хроническом пиелонефрите необходимо также обращать внимание на возможность присоединения позднего токсикоза беременных, при котором требуется ограничение количества жидкости. Кроме того, ограничение жидкости показано при двустороннем процессе в почках, протекающем, как правило, с нарушением их функции. При появлении отеков следует отказаться от обильного введения жидкости.
Особое внимание во время гестационного процесса следует уделить бессимптомной бактериурии. Многочисленные клинические наблюдения и лабораторные исследования позволяют утверждать, что в настоящее время выявление бактериурии при неоднократных исследованиях мочи требует обязательной антибактериальной терапии. Такой подход резко снижает возможность возникновения и развития пиелонефрита беременных и родильниц в так называемые критические сроки, а также предупреждает развитие поздних токсикозов во время беременности.
Своевременно и правильно проводимая терапия способствует нормальному течению гестационного периода и рождению здорового ребенка.
Критерием излеченности гестационного пиелонефрита являются исчезновение характерных для данного заболевания клинических симптомов и отсутствие патологических изменений в анализах мочи при трехкратном исследовании ее.
В первые 2 мес после родов всем женщинам, перенесшим пиелонефрит беременных, необходимо произвести обзорный рентгеновский снимок почек и экскреторную урографию для выявления причин, способствовавших возникновению пиелонефрита в гестационном периоде. В дальнейшем все женщины, перенесшие гестационный пиелонефрит, должны находиться под диспансерным наблюдением уролога.
|
ПОИСК:
|
© ROGHDENIEREBENKA.RU, 2010-2019
При копировании материалов активная ссылка обязательна:
http://roghdenierebenka.ru/ 'Беременность, рождение и первые годы жизни ребёнка'
При копировании материалов активная ссылка обязательна:
http://roghdenierebenka.ru/ 'Беременность, рождение и первые годы жизни ребёнка'