
Особенности микроциркуляции у беременных, больных сахарным диабетом
В 1961 г. Е. П. Романова и Л. М. Болоховитинова выдвинули предположение о том, что в формировании диабетической фетопатии значительную роль играет хроническая гипоксия. Однако в связи с отсутствием достаточных фактических данных для обоснования этого предположения оно не получило широкого распространения.
Располагая в настоящее время значительно более широкими диагностическими возможностями, мы поставили перед собой задачу изучить характер микроциркуляторных нарушений у беременных, больных сахарным диабетом, роль этих нарушений в патогенезе диабетической фетопатии.
С этой целью у беременных, больных сахарным диабетом, были проведены комплексное изучение сосудистого и внутрисосудистого звеньев микроциркуляции путем оценки системных изменений микроциркуляторного русла методом биомикроскопии сосудов конъюнктивы глазного яблока с последующей их морфометрией (Н. Г. Титова), морфологическое и энзиматическое исследования сосудов эндометрия и плаценты (И. М. Грязнова и соавт., В. Г. Второва и И. Д. Чернова), а также оценка гемореологического статуса беременных, больных сахарным диабетом.
Исследование системных изменений всех звеньев микроциркуляторного русла у здоровых и больных сахарным диабетом беременных методом биомикроскопии сосудов конъюнктивы глазного яблока (Н. Г. Титова) позволило не только объективно оценить состояние микроциркуляции, но и проследить за его изменениями в динамике (табл. 16).
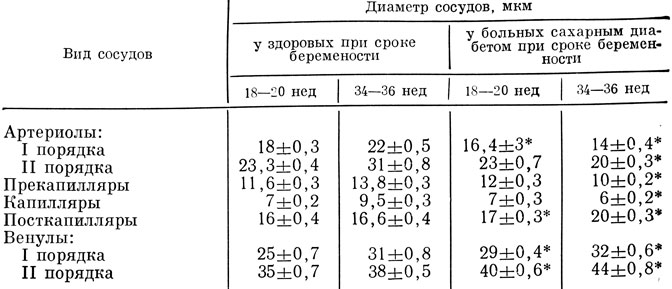
Таблица 16. Состояние сосудов конъюнктивы глазного яблока у здоровых беременных и больных сахарным диабетом (M±m)
Примечание. Значком* отмечена достоверность различий по отношению к здоровым беременным.
Из данных табл. 16 следует, что уже в первой половине беременности у больных сахарным диабетом отмечалось повышение ангуляризации и извилистости артерий, уменьшение диаметра артериол I порядка, увеличение коэффициента поперечной деформации артериол I и II порядка с замедлением в них кровотока и повышение дилатации сосудов отводящего звена.
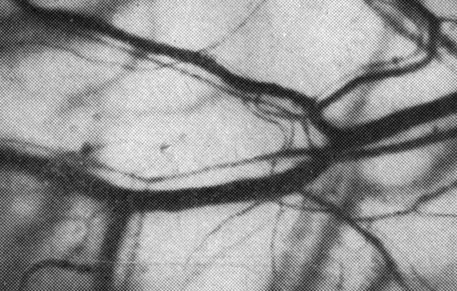
Рис. 5. Участок микроциркуляторного русла конъюнктивы глаза здоровой женщины в конце первой половины беременности
Особенно выраженными были изменения сосудов капиллярного русла. Это проявилось в двукратном по сравнению с контролем снижении числа перфузируемых капилляров на 1 мм2 поверхности, замедлении в них кровотока, имеющего прерывистый характер, появлении признаков агрегации форменных элементов крови (рис. 5, 6).
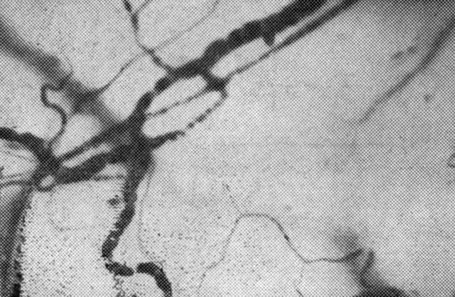
Рис. 6. Диплатация и деформация сосудов отводящего звена микроциркуляторного русла конъюнктивы глаза больной сахарным диабетом в первую половину беременности
В то же время в отличие от здоровых женщин, у которых во второй половине беременности отмечается значительное компенсаторное увеличение количества перфузируемых капилляров и объема всех звеньев микроциркуляторного русла, изменения микроциркуляции при сахарном диабете приобретают явно выраженный патологический характер. Значительно уменьшается диаметр артериол I и II порядка, ток крови становится замедленным и прерывистым, увеличивается извилистость и дилатация сосудов отводящего звена, повышается агрегация форменных элементов крови, увеличивается количество сладжей (рис. 7 и 8).
Изменения капиллярного русла характеризовались нарастанием микроциркуляторных нарушений. В то время как у здоровых женщин число капилляров на 1 мм2 поверхности к 34 - 36-й неделе по сравнению с началом беременности увеличивалось до 125%, при сахарном диабете оно, наоборот, уменьшалось до 66,6% с одновременным уменьшением их диаметра (при исходном диаметре капилляров, принятом за 100%, к концу беременности он составляет в контроле 135,7%, при сахарном диабете 85,7%).
При морфологическом исследовании материала, полученного при биопсии матки у беременных, больных сахарным диабетом, и во время кесарева сечения, были отмечены процессы плазматического пропитывания и инсудации стенок сосудов, разрыхление и утолщение базальной мембраны, сегментарный и тотальный гиалиноз сосудистых стенок, пролиферация и десквамация эндотелия, а также десквамация перителия, что создавало картину, напоминающую таковую при диабетических васкулитах. При легких инсулинонезависимых и непродолжительных (до 5 лет) формах диабета в сосудах миометрия преобладали процессы плазморрагии с накоплением в их стенке ШИК-положительного вещества, дающего также положительную окраску на липиды.
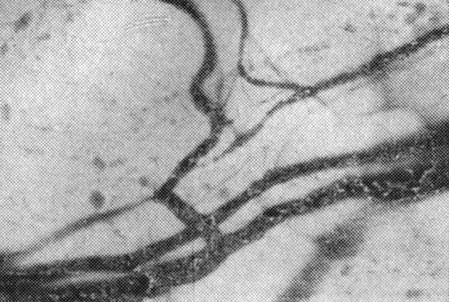
Рис. 7. Расширение и извилистость посткапилляров конъюнктивы глаза здоровой женщины во вторую половину беременности
При инсулинозависимом диабете с длительностью заболевания до 19 лет в сосудах преобладали сегментарный склероз и гиалиноз вплоть до полной их облитерации. Таким образом, при сахарном диабете поражения сосудов матки подобны тем, какие развиваются в сосудах кожи, почек и сердца.
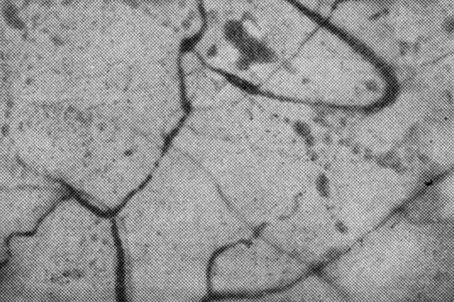
Рис. 8. Увеличение извилистости и саккуляции посткапилляров и венул конъюнктивы глаза больной сахарным диабетом во второй половине беременности
Патоморфологические изменения в плаценте носили полиморфный характер. Наряду с участками, имевшими относительно нормальную гистоструктуру, часто встречались участки с отеком стромы ворсин, с сохранившимися на значительном протяжении клетками цитотрофобласта, гипертрофией клеток синцития и большим количеством клеток Гофбауэра в строме ворсин. Эти изменения характерны для замедленного созревания ворсин. В то же время в некоторых ворсинах были отмечены явления преждевременного созревания с резкой степенью дистрофии и атрофии синцития, а также склерозом стромы.
Особое внимание привлекали изменения сосудов микроциркуляторного русла (рис. 9). Нами были выявлены разнообразные расстройства микроциркуляции в виде резкого полнокровия, стазов, чрезмерно выраженного ангиоматоза, что особенно часто встречалось в плацентах с признаками ускоренного созревания. Отмечены сегментарное, местами диффузное утолщение базальных мембран капилляров, а в некоторых ворсинах - стеноз артериол и мелких артерий. Наряду с этим обнаружены плазморрагии, явления очагового гиалиноза в мелких артериях, нередко сочетавшиеся с выраженным отеком стромы ворсин. В эндотелии сосудов были выявлены явления дистрофии, пикноза, пролиферации и слущивания клеточных элементов, что можно рассматривать как типичное проявление диабетической ангиопатии.
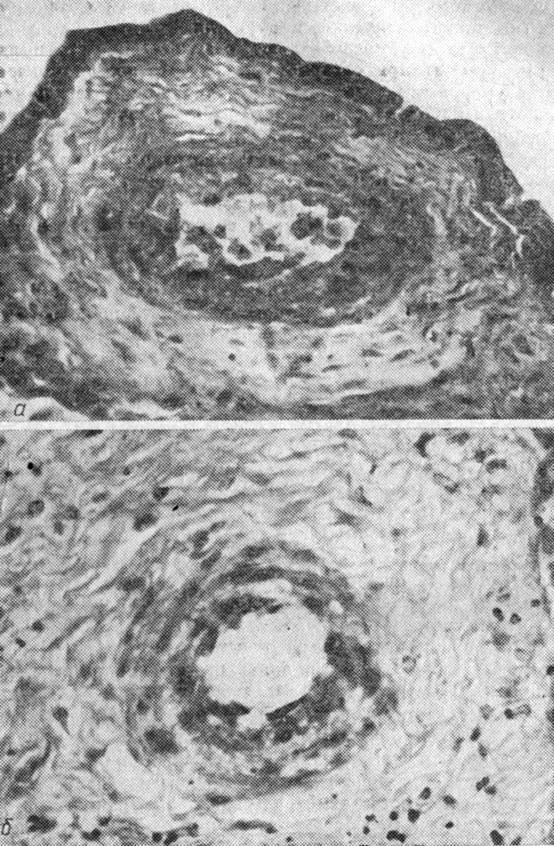
Рис. 9. Изменения артерий ворсин плаценты при сахарном диабете. а - отторжение эндотелиальных элементов, гибель гладкомышечных клеток; б - гибель и отторжение гладкомышечных элементов
Описанные изменения не полностью укладываются в картину эндартериита плацентарных сосудов, описанного в литературе. Они, по-видимому, представляют собой реакцию сосудистого русла на обменные и гипоксические нарушения.
Большой интерес представляют результаты гистохимического изучения плацент при сахарном диабете. Было установлено, что наряду с умеренным и значительным снижением дегидрогеназной активности в одних ворсинах наблюдалось значительное увеличение содержания ферментов цикла Кребса в других. В ряде ворсин активность ферментов гликолиза и пентозного цикла сохранена больше. Наряду с этим наблюдались большие колебания в содержании щелочной фосфатазы. На участках, содержащих отечные ворсины с небольшим количеством сосудов, уровень ее был снижен, а на участках с ангиоматозом - резко повышен по сравнению с контролем.
Энзиматические изменения в плаценте отражают как собственно реакцию этого органа на гипоксию и нарушение обменного и гормонального гомеостаза, так и выраженные компенсаторно-приспособительные реакции плаценты. Таким образом, изменения, развивающиеся в плаценте при сахарном диабете, многообразны н являются результатом как дистрофических процессов, так и компенсаторно-приспособительных реакций.
При исследовании состояния внутрисосудистого звена микроциркуляции у беременных с сахарным диабетом установлены достоверное по сравнению с контролем увеличение содержания в крови фибриногена (16,2±0,97 мкмоль при сахарном диабете и 11,4±0,9 в контроле; P<0,05), тенденция к повышению агрегации эритроцитов (соответственно 40,4±3,04 и 35,3±3,48%), оптической плотности и структурной вязкости крови (соответственно 24,17±2,08 и 18,31±4,17 сП), снижение деформационных свойств эритроцитов (соответственно 44,8 ±2,9 и 35,7±2,3 ед.).
Адсорбируясь на поверхности эритроцитов, фибриноген способствует повышению агрегации эритроцитов, что увеличивает вязкость крови. В то же время ригидные, плохо деформирующиеся эритроциты медленно и с большим трудом циркулируют по микрососудам, а иногда и окклюзируют их. Таким образом, все эти гемореологические нарушения даже при небольшой их выраженности в значительной степени затрудняют процесс кровообращения.
К концу беременности отмечено выраженное нарушение процессов гемодинамики, при этом агрегация эритроцитов достигла 53,5±2,4% опт. плотн., содержание фибриногена увеличилось до 686±26 мг%, а структурная вязкость крови - до 27,5±2,32 сП. Наряду с этим время прохождения 1 мл эритроцитной взвеси через фильтр увеличилось до 59±3,1 с, что свидетельствует о выраженном снижении к концу беременности способности эритроцитов к деформации.
Максимальные показатели агрегации эритроцитов (67,7±4,2% опт. плотн.) были отмечены у беременных с диабетической ангиопатией, а наиболее высокая вязкость крови (43,8±3,6 сП) и низкий показатель деформации эритроцитов (80±2,8 с) наблюдались при декомпенсации диабета, что указывает на тесную взаимосвязь между гемореологическими показателями и обменными процессами в организме беременных.
Можно считать, что при декомпенсированном диабете повышение ригидности эритроцитов, как правило, бывает обусловлено выходом K+ из эритроцитов и замещением их Na+, что приводит к внутриклеточному отеку, и, следовательно, повышению ригидности эритроцитов. Кроме того, увеличение ригидности эритроцитов может быть связано с накоплением в них гликозилированного гемоглобина, что также свидетельствует о декомпенсации диабета. Все перечисленные выше изменения приводят к нарушению функционального состояния эритроцитов, замедлению и затруднению кровотока, что значительно затрудняет тканевый газообмен.
Следовательно, у беременных, больных сахарным диабетом, возникают значительные изменения в микроциркуляторном русле кровообращения, которые проявляются в сужении сосудов доставки и обмена, уменьшении числа перфузируемых капилляров. Эти нарушения прогрессируют во время беременности и имеют наиболее выраженный характер при диабетической микроангиопатии и декомпенсации заболевания. Системный характер этих нарушений был подтвержден нами при исследовании состояния сосудов матки и плаценты.
Следовательно, на основе проведенного исследования можно сделать вывод, что для беременных, больных сахарным диабетом, характерны выраженные нарушения всех звеньев микроциркуляции. Это резко ухудшает перфузию тканей матери и плода и приводит к развитию у них выраженной хронической гипоксии, ухудшая прогноз для матери и плода.
Доказательством наличия гипоксии у плодов при сахарном диабете матери можно считать очень низкую степень кислородной насыщенности как венозной (34,9±17,1%), так и артериальной (24,3±12,22%) крови при сохранении незначительной венозноартериальной разницы и выраженном метаболическом ацидозе. Так, pH венозной и артериальной крови составлял соответственно 7,11±0,13 и 7,08±0,59, что сопровождалось заметным истощением щелочных резервов крови.
Сопоставление показателей дыхательной функции и кислотно-щелочного баланса пуповинной крови новорожденных при сахарном диабете матери, рожденных через естественные родовые пути и извлеченных при кесаревом сечении, показало, что изменение дыхательной функции крови не зависело от метода родоразрешения и, следовательно, не являлось результатом родового стресса, а было, по-видимому, обусловлено в основном нарушениями внутриутробного развития плода.
Следует отметить, что степень изменений дыхательной функции крови плода при наличии сахарного диабета у матери приближается к таковой у новорожденных, родившихся в состоянии выраженной асфиксии, отличаясь только более значительной степенью кислородного голодания и меньшими сдвигами кислотно-щелочного баланса.
Наличие хронического кислородного голодания у плодов от матерей, больных сахарным диабетом, подтверждается также при кардиомониторном наблюдении за состоянием сердечно-сосудистой системы плода (монотонный характер КТГ, высокая частота патологических типов осцилляций, снижение функциональных резервов сердечно-сосудистой системы плода, выявленное при проведении функциональных проб) и ультразвуковом сканировании (снижение двигательной активности, изменение характера дыхательных движений, гипертрофия сердца и т. д.).
Обобщая полученные данные, следует сделать заключение о том, что свойственная плодам от больных сахарным диабетом матерей функциональная дезорганизация их гормональных регуляторных систем, оказывая выраженное влияние на состояние обменных процессов, затрудняет процессы анте-, интра- и постнатальной адаптации и создает реальную угрозу развития энергетического дефицита у плода.
В связи с наличием у плодов ограниченных компенсаторных резервов возникновение серьезных осложнений беременности или диабета приводит, как правило, к быстрому и глубокому угнетению активности гормональных систем плода, а при выраженной декомпенсации диабета матери - к развитию у него относительной инсулиновой недостаточности. Обусловленные этими факторами срывы адаптации у плода являются одним из основных моментов в цепи нарушений, которые могут лежать в основе диабетической фетопатии.
При клинико-статистическом анализе, проведенном с целью определения факторов, оказывающих наиболее выраженное влияние на формирование диабетической фетопатии, было установлено, что наибольшая вероятность антенатальной гибели плода и возникновения пороков развития у него при ИЗД матери существует при: 1) состоянии кетоацидоза в первые недели беременности; 2) длительной тяжелой протеинурии; 3) наличии гипогликемических состояний и кетоацидоза в III триместре беременности; 4) длительной тяжелой гипертензии. При наличии таких осложнений, как значительное многоводие, высокая гипергликемия или диабетическая ангиопатия матери, вероятность антенатальной гибели плода была менее выраженной. Однако при сочетанном действии двух или нескольких перечисленных выше факторов отмечалось усиление их неблагоприятного влияния на плод, что резко ухудшило прогноз беременности для плода. Сходные результаты были получены и при анализе факторов, определяющих вероятность формирования пороков развития у плода.
На основании полученных данных можно считать, что непосредственными причинами антенатальной гибели или формирования пороков развития у плода чаще всего являются: 1) тяжелые нарушения раннего эмбриогенеза, обусловленные гормонально-метаболическими изменениями в организме матери (состояние кетоацидоза); 2) нарастание при сформировавшейся гиперактивности фетальных β-клеток энергетического дефицита плода, вызванное снижением трансплацентарного перехода глюкозы (гипогликемические состояния матери) к плоду, что увеличивает гипоксию матери и плода. Кроме того, нарушение утилизации глюкозы приводит к необходимости переключения тканевой энергетики с углеводного на белковый и липидный обмен, что требует большего потребления кислорода и тем самым способствует нарастанию тканевой гипоксии. Увеличение гипоксии лежит также в основе повреждающего влияния на плод тяжелых и длительно существующих форм позднего токсикоза. Характерно, что частота поздних токсикозов особенно высока у больных с высоким уровнем гликемии во время беременности.
Декомпенсация сахарного диабета, приводя к выраженным ионным изменениям, способствует тем самым развитию поздних токсикозов беременных. В том же направлении проявляется и влияние микроциркуляторных нарушений, обнаруженных нами у -больных сахарным диабетом беременных и особенно выраженных при декомпенсации диабета. Развившиеся на таком фоне тяжелые и длительно протекающие поздние токсикозы увеличивают хроническую тканевую гипоксию, свойственную больным сахарным диабетом беременным и их плодам. В свою очередь гипоксия является одним из патогенетических механизмов в развитии поздних токсикозов беременных.
Таким образом, между декомпенсацией сахарного диабета матери, нарушением у нее различных звеньев микроциркуляции и наличием хронической ГИПОКСИИ у матери и плода существуют тесные и сложные причинно-следственные отношения, осложняющие развитие плодов и в ряде случаев приводящие к его гибели или формированию пороков развития. Большое значение при этом имеет суммарное влияние тех факторов, которые, обладая сравнительно небольшой информационной мерой относительно развития пороков или гибели плодов, тем не менее в совокупности создают тот фон, на котором формируется диабетическая фетопатия. В равной степени это относится и к детям, погибшим в первом периоде родов, у матерей которых были тяжелые формы сахарного диабета, осложнившегося развитием диабетических микроангиопатий и декомпенсацией в сочетании с прогрессирующими токсикозами беременных.
Несмотря на то что, на первый взгляд, основными причинами гибели детей во втором периоде родов и в раннем неонатальном периоде наряду с прогрессирующей перинатальной гипоксией чаще всего являлись такие акушерские осложнения, как слабость родовой деятельности и затрудненное выведение плечевого пояса плода, тем не менее развитие этих осложнений также тесно связано с особенностями гормонального статуса больных сахарным диабетом и их детей.
Свойственная больным беременным и роженицам значительно увеличивающаяся при декомпенсации сахарного диабета функциональная дезорганизация их гормональных систем приводит к недостаточной мобилизации и быстрой истощаемости компенсаторных резервов, что обусловливает высокую частоту аномалий родовой деятельности, особенно вторичной слабости родовой деятельности. В то же время отмеченные нами, как и другими авторами, у потомства больных сахарным диабетом матерей гормональные нарушения, особенно ярко выраженные при декомпенсации диабета у матери, способствуют формированию различных проявлений диабетической фетопатии, в том числе макросомии. Кроме того, вызванное нарушением гормонально-метаболического гомеостаза у плодов неравномерное созревание их органов и систем обусловливает их значительную функциональную незрелость, не соответствующую гестационному возрасту ребенка. Это способствует развитию ателектазов, увеличению частоты дыхательных нарушений и повышает вероятность неонатальной гибели преждевременно рожденных детей даже при отсутствии у них асфиксии в момент рождения.
В связи с этим нередко наблюдающееся отсутствие у глубоконедоношенных детей, матери которых больны сахарным диабетом, асфиксии при рождении не исключает необходимости проведения у них соответствующих реанимационных мероприятий как меры профилактики прогрессирования ателектазов легких и развития респираторного дистресс-синдрома.
Проведенное исследование показало, что при сахарном диабете преждевременные самопроизвольные роды, резко ухудшающие прогноз для плода, часто начинаются без предшествующих клинических проявлений угрожающего прерывания беременности. Это определяет необходимость разрабатывать вопросы своевременной диагностики и лечения невынашивания беременности у женщин.
О патогенезе макросомии в литературе существует много противоречивых суждений. Большинство авторов, предлагая собственную концепцию развития диабетической макросомии, исходили при этом из результатов исследования какого-либо одного органа или одной системы ребенка. В противоположность этому нами был проведен сравнительный анализ комплекса гормональных и негормональных факторов, наиболее часто встречающихся у плодов с различной массой тела при рождении.
Установлено, что в формировании избыточной массы тела новорожденного участвуют гормоны поджелудочной железы и тесно с ними связанная аденилциклазная система. Так, была выявлена прямая корреляционная связь между массой тела детей (свыше 4000 г) и содержанием в крови C-пептида, глюкагона и цАМФ. Рождение детей-гигантов (масса тела свыше 4500 г при сроке беременности 36 - 37 нед) наиболее часто наблюдалось при небольшой длительности и более позднем начале заболевания, возникновении кетоацидоза в поздние стадии беременности, относительно умеренном уровне гипергликемии у матери. В то же время дети с массой тела при рождении менее 3000 г обычно рождались у матерей с длительным и лабильным течением диабета, осложненного диабетическими микроангиопатиями с наличием острого пиелонефрита и длительно протекающего позднего токсикоза.
Учитывая определенную направленность таких факторов, как длительное и лабильное течение диабета, осложненного диабетическими микроангиопатиями, и наличие длительно протекающего позднего токсикоза, можно полагать, что у этих беременных доминируют нарушения микроциркуляции. В связи с этим рождение детей с низкой массой тела, по-видимому, обусловлено влиянием хронической гипоксии, вызванной нарушениями микроциркуляции. В то же время высокие показатели липогенеза у плодов- гигантов от матерей с непродолжительным течением сахарного диабета и умеренной гипергликемией можно объяснить только в том случае, если учесть, что анаболическую активность фетального инсулина может стимулировать не только глюкоза, но и кетоновые тела матери. Возможность массивного перехода кетоновых тел от матери к плоду обусловлена часто наблюдающимися у беременных этой группы состояниями кетоацидоза.
Таким образом, вероятность рождения детей с определенной массой тела тесно связана с влиянием не одного, а целого комплекса взаимодействующих между собой факторов. С нашей точки зрения, преобладающее влияние того или иного патогенетического фактора зависит от того, на каком фоне происходит внутриутробное развитие плода. При этом возможны два основных варианта.
При неосложненном сахарном диабете матери преобладающая у нее гипергликемия или влияние нерезко выраженной, но возникшей на фоне нарушений липидного обмена гипергликемпи стимулирует повышенную секреторную активность инсулярного аппарата плода, которая не уравновешивается адекватной секрецией контринсулярных гормонов (состояние гиперинсулинизма). В этом случае преобладает анаболическое действие инсулина и развивается макросомия плода.
При преобладании у беременных диабетической микроангиопатии, длительном течении диабета или присоединении тяжелого, длительно текущего позднего токсикоза в системе мать - плацента плод возникают сосудистые изменения, которые приводят к нарушениям микроциркуляции и развитию хронической тканевой гипоксии. На этом фоне наблюдается снижение гормональных влияний на плод. В результате этого снижается активность процессов липосинтеза и дети рождаются с типичными проявлениями диабетической фетопатии, но с меньшей массой тела.
Следовательно, при формировании диабетической фетопатии на фоне различных сочетаний клинических форм чаще всего удается выявить ведущее значение функциональной дезорганизации гормональных систем плода с преобладанием активности инсулярного аппарата. Наряду с гормональными изменениями большую роль играет тканевая гипоксия. От того, какое из этих явлений преобладает, зависит степень выраженности диабетической макросомии.
Таким образом, результаты проведенного нами многофакторного анализа позволяют предложить собственное суждение относительно некоторых сторон патогенеза диабетической фетопатии.
Согласно полученным нами данным, в сложном комплексе причин, приводящих к формированию диабетической фетопатии, чаще всего проявляется прямое или опосредованное влияние одного из двух основных факторов - нарушений функционального состояния желез внутренней секреции и хронической тканевой гипоксии матери и плода.
Развитие у плодов от матерей, больных сахарным диабетом, выраженной внутриутробной гипоксии подтверждается наличием у них низкой кислородной насыщенности крови и патологического некомпенсированного ацидоза, результатами динамического кар- диомониторного наблюдения за функциональным состоянием плода, данными, полученными при патоморфологическом исследовании органов умерших детей.
При комплексном динамическом обследовании беременных, страдающих сахарным диабетом, были установлены значительные микроциркуляторные нарушения, являющиеся основой для развития хронической тканевой гипоксии у матери и плода. Обнаруженные нарушения затрагивают все звенья микроциркуляции, они нарастают по мере увеличения срока беременности и тесно связаны со степенью компенсации основного заболевания и наличием сосудистых осложнений диабета матери. Для гормонального статуса плодов от больных сахарным диабетом матерей наиболее характерно развитие повышенной секреторной активности |3-клеток, поджелудочной железы, обусловленной инсулиновой недостаточностью и гипергликемией матери.
Развитие нерезко выраженного гиперинсулпнизма при наличии умеренной хронической гипоксии у плодов от больных сахарным диабетом матерей следует рассматривать как своего рода компенсаторный механизм, позволяющий ослабить неблагоприятное влияние хронической внутриутробной гипоксии, вызванное нарушением процессов окисления в тканях.
Благодаря анаболическому действию инсулина плод как бы защищает себя от поступающей к нему от матери в больших количествах глюкозы (опасность развития гиперосмолярного синдрома), быстро ее ассимилирует путем активного включения избытка глюкозы в процессы липогенеза и глюконеогенеза. Так, восстанавливаются израсходованные под влиянием хронической гипоксии энергетические запасы плода. Однако при наличии выраженного гиперинсулинизма, особенно в условиях хронической тканевой гипоксии, колебания уровня глюкозы матери могут способствовать развитию у него гипогликемии и, следовательно, нарушению энергетического баланса.
В свою очередь угроза развития энергетического дефицита приводит к стимуляции такого мощного регуляторного механизма, как симпатико-адреналовая система. При этом резкая активация ранних этапов биосинтеза КА и повышение относительной активности адренергического звена САС способствуют усилению секреции СТГ, АКТГ и кортикостероидов. При сахарном диабете матери наиболее активным адаптивным фактором, по всей вероятности, можно считать глюкокортикоиды, так как СТГ включается в компенсаторную реакцию позже, чем другие контринсулярные гормоны. В связи с этим обусловленное длительным напряжением, направленным на нормализацию энергообмена у плода, истощение секреторных резервов глюкокортикоидной функции коры надпочечников приводит к значительным нарушениям анте- и постнатальной адаптации плодов при сахарном диабете матери.
Таким образом, компенсаторная в начале своего развития реакция инсулярного аппарата плода на хроническую гипоксию в дальнейшем приобретает патологический характер. Следовательно, развившиеся у плодов от матерей, больных сахарным диабетом, хроническая гипоксия и гиперфункция островкового аппарата поджелудочной железы при дальнейшем прогрессировании усиливают неблагоприятное влияние на организм плода.
В этих условиях происходит неравномерное и неполноценное развитие органов и функциональных систем плода. Так, рано развившаяся секреторная активность инсулярного аппарата плода стимулирует в свою очередь ускоренное морфофункциональное становление симпатико-адреналовой и гипофизарно-надпочечниковой систем. Доказательством этого служит не только повышение уровней АКТГ и кортизола, но и качественные изменения КА: для недоношенных плодов от матерей, больных сахарным диабетом, более характерно усиление биосинтеза А, что является особенностью доношенных детей.
Рано начинает функционировать также мочевыделительная система плода, что обусловлено необходимостью интенсивного выведения в околоплодные воды поступающей от матери глюкозы, для того чтобы предотвратить развитие у плода гиперосмолярного синдрома. В то же время активность сурфактантной системы по сравнению с таковой у здоровых новорожденных заметно снижена.
Неравномерное развитие органов и систем у плода при сахарном диабете матери приводит к рождению детей с признаками гиперфункции одних и гипофункции других органов, что резко нарушает становление у них процессов интра- и постнатальной адаптации и снижает их жизнеспособность. При этом в зависимости от тяжести, степени компенсации заболевания матери и наличия у нее сосудистых осложнений диабета пути развития диабетической фетопатии могут быть различными. Например, при ИЗД тяжелые и длительно существующие нарушения гемостаза у матери приводят к раннему развитию гиперактивности инсулярного аппарата плода, к более выраженному дефициту энергии и связанному с этим постоянному напряжению и последующему снижению реактивности гипофизарно-надпочечниковой системы плода. Выявленные нами в предыдущих исследованиях циркуляторные расстройства в надпочечниках плода, увеличение объема их кортикальной зоны, а также числа и объема фетальных клеток свидетельствуют о нарушении их функции, что оказывает неблагоприятное влияние па процессы метаболической адаптации этих детей.
Эти процессы находят свое выражение в особенностях течения периода новорожденности детей. Для них характерны более выраженная гипогликемия, а также более ранний и недостаточный для восполнения энергетических затрат липолиз.
Завершающим этапом подобного рода дизадаптаций, на котором эти изменения не только усиливаются, но и приобретают качественно иной характер, можно считать проявления диабетической фетопатии, развившиеся при декомпенсации диабета во время беременности.
Ярко выраженная катаболическая направленность обменных процессов в организме плода, наблюдающаяся на фоне максимального напряжения секреторной активности фетальных (3-клеток поджелудочной железы и заметного, хотя и неадекватного, повышения уровня контринсулярных гормонов, свидетельствует о снижении биологического эффекта инсулина, т. е. о развитии относительной инсулиновой недостаточности. Таким образом, у плодов от матерей с декомпенсированным сахарным диабетом налицо явный срыв истощенных под влиянием тяжелого и длительно действующего метаболического стресса гормональных систем.
При ИНЗД выявленную у плодов гиперфункцию инсулярного аппарата нельзя объяснить только наличием гипергликемии у матери из-за относительно невысокого ее уровня. С нашей точки зрения, повышенная инсулярная активность у плода развивается под сочетанным влиянием нарушений углеводного и липидного обмена матери, в первую очередь высокого содержания СЖК.
Известно, что при легких формах сахарного диабета нарушения метаболизма липидов предшествуют нарушениям углеводного обмена. Свободно переходя от матери к плоду, СЖК стимулируют развитие у него гипертрофии и гиперплазии β-клеток, поджелудочной железы, что на фоне поступления от матери сравнительно небольшого количества глюкозы приводит к появлению у плодов несколько более низкого, чем при ИЗД, уровня гликемии.
Можно предположить, что у плодов от матерей с ИНЗД даже при некотором снижении у них уровня гликемии отмечается меньший энергетический дефицит, так как у них меньше выражен гиперинсулинизм и поступающие от матери СЖК служат тем дополнительным энергетическим материалом, который нормализует энергетический баланс. В связи с этим в данной группе мы не наблюдали такой активации САС, как при ИЗД, в то же время при наличии меньшего энергетического дефицита отмечалась более выраженная активность гипофизарно-надпочечниковой системы. Клинически это проявлялось меньшей напряженностью метаболических процессов в постнатальном периоде и большей выраженностью защитно-адаптивных реакций. Однако это не исключает опасности развития у таких плодов типичных проявлений диабетической фетопатии. Таким образом, необходимым условием снижения частоты перинатальной патологии у этих детей следует считать возможно более раннюю и полноценную нормализацию в первую очередь липидного обмена матери.
Что касается состояния плодов от матерей с сосудистыми осложнениями диабета, то для них характерны значительно более выраженные, чем в остальных группах, проявления хронической внутриутробной гипоксии. В то же время гормональные и метаболические изменения у них выражены меньше, чем у новорожденных от матерей с неосложненным диабетом.
Можно полагать, что при наличии сосудистой патологии у матери увеличивается функциональная недостаточность фетоплацентарной системы, в связи с чем затрудняется переход глюкозы от матери к плоду, поэтому у него менее выражены гиперинсулинизм и компенсаторная активация контринсулярных систем, а главную роль играет тяжело протекающая хроническая гипоксия.
|
ПОИСК:
|
© ROGHDENIEREBENKA.RU, 2010-2019
При копировании материалов активная ссылка обязательна:
http://roghdenierebenka.ru/ 'Беременность, рождение и первые годы жизни ребёнка'
При копировании материалов активная ссылка обязательна:
http://roghdenierebenka.ru/ 'Беременность, рождение и первые годы жизни ребёнка'