
Глава 9. Питание беременных при ожирении (Е. П. Самборская)
Ожирение является весьма распространенным видом нарушения обмена веществ. По данным Института питания АМН СССР, среди населения увеличивается число лиц с избыточной массой тела: среди взрослого населения городов оно достигает 20 - 30% (А. А. Покровский, 1976). Проблема ожирения является крайне важной для современной медицины, так как параллельно росту числа лиц с избыточной массой тела возрастает частота тяжелых заболеваний, тесно связанных с ожирением, - сахарного диабета, атеросклероза, гипертонической болезни.
Ожирение сопровождается глубокими, подчас труднообратимыми изменениями в организме, которые возникают вследствие нарушений регуляторных механизмов и существенных изменений метаболических процессов (А. А. Покровский, 1974; С. М. Лейтес, 1978).
Ожирение как болезнь является понятием собирательным. Оно может быть обусловлено различными внешними и внутренними факторами, приводящими к несоответствию между количеством поступающего с пищей энергетического материала и расходуемой организмом энергии.
Согласно современным представлениям, три основных патогенетических фактора обусловливают развитие ожирения: 1) избыточное питание, не соответствующее энергетическим затратам организма, 2) недостаточная мобилизация как источника энергии жиров из депо, 3) избыточное образование жиров из углеводов (С. М. Лейтес, Н. Н. Лаптева, 1967). Независимо от характера и формы ожирения, роль алиментарного фактора в этиологии и патогенезе заболевания остается ведущей (В. А. Оленева, 1974; Е. А. Беюл, В. А. Оленева, 1975, 1977).
При диагностике ожирения необходимо определить его характер и форму.
В настоящее время, согласно общепринятой в нашей стране классификации М. Н. Егорова и Л. М. Левитского (1964), имеется 3 формы ожирения: алиментарная, эндокринная и церебральная.
В зависимости от избытка массы различают четыре степени ожирения: - фактическая масса тела превышает идеальную на 10 - 29%, II - на 30-49%, III - на 50 - 99%, IV - на 100% и более. Идеальную массу рассчитывают по формуле Брока либо с помощью таблицы расчета "теоретической" или "идеальной" массы, разработанной А. А. Покровским (1977).
Выделяют прогрессирующую и стабильную форму ожирения.
При ожирении изменяются различные виды обмена веществ и, в первую очередь, жировой. Нарушаются всасывание и выделение жира, процессы транспорта жира в крови и переход его из крови в ткани, обмен жира в жировой ткани и межуточный жировой обмен; избыточно накапливается жир в органах и тканях, не относящихся к жировым (С. М. Лейтес, 1966). У больных ожирением выявлена гиперлипидемия, обусловленная повышением концентрации общих липидов, холестерина, р-липопротеидов, фосфолипидов, глицеридов и особенно НЭЖК крови.
При ожирении нарушен углеводный обмен. У больных ожирением выявлено состояние гиперинсулизма, нарушение секреции и депонирования инсулина (С. Г. Генес и соавт., 1977; И. П. Иванов, 1978).
Изменения углеводного обмена выражаются в активации обмена глюкозы по пентозному циклу, нарушении ресинтеза гликогена (М. Н. Мокина, Е. А. Беюл, 1971; Е. А. Беюл, В. А. Оленева, 1975).
В настоящее время доказано (С. М. Лейтес, Н. Н. Лаптева, 1967; Е. А. Беюл, В. А. Оленева, 1975; Д. Я. Шурыгин и соавт., 1975, и др.), что одним из существенных факторов в патогенезе ожирения является нарушение взаимоотношений между жировым и углеводным обменом, что выражается в усиленном переходе углеводов в жиры. Появлению ожирения способствует также нерегулярный прием пищи, малоподвижный образ жизни и т. д.
По данным Andersen (1972), поддержание и регуляцию энергетического баланса осуществляют нервные и психические, метаболические и тканевые, генетические, врожденные и эндокринные факторы раздельно или в сочетании, и изменение одного из них приводит к аномальному увеличению массы тела.
Предрасполагающими факторами к развитию и прогрессированию ожирения у женщин являются беременность, роды и лактация (В. А. Оленева, 1970; А. Д. Шахова, 1971; В. С. Карпышева, Г. А. Татарникова, 1974; Д. Я. Шурыгин и соавт., 1975, и др.).
В свою очередь ожирение оказывает отрицательное влияние на генеративную функцию женщины (С. М. Беккер 1970; А. Д. Рогозный, 1974; О. П. Тихонова, Н. В. Дуденко, 1974; И. Д. Аржавкина, 1975; Д. Я. Шурыгин и соавт., 1975). У больных часто наблюдается нарушение овариально-менструального цикла, бесплодие, ранний климакс.
При ожирении резко возрастает частота осложнении беременности (токсикозы первой и второй половины беременности, невынашивание), родов (слабость родовой деятельности, повышенная кровопотеря, травматизм матери и плода) и послеродового периода, нарушается состояние плода и новорожденного (И. П. Иванов, 1975, 1978).
По данным большинства авторов (М. И. Егоров и I Л. М. Левитский, 1964; В. А. Оленева, 1970; Bruch, 1962; Pavel, 1962, и др.), в 60 - 90% случаев причиной ожирения является переедание.
Поэтому разработка рационов питания беременных, страдающих ожирением, представляется чрезвычайно важной. Диетическое питание является в настоящее время основным методом лечения ожирения у беременных. Правильно подобранная диета способствует нормальному течению беременности и родов, положительно влияет на состояние плода и новорожденного (А. Д. Рогозный, 1972, 1974; В. А. Шилейко, А. Д. Рогозный, 1974; А. Г. Пап и соавт., 1973, 1974, 1975; М. М. Шехтман, Т. П. Бархатова, 1982; Lloyd, 1972; Robenling и соавт., 1973).
Предложено много методов диетотерапии с использованием различных пищевых рационов, редуцированных диет и дозированного голодания, в то же время вопросы лечебного питания беременных с ожирением остаются недостаточно разработанными.
При разработке рекомендаций по лечебному питанию для беременных с ожирением мы исходили из существующих представлений о принципах диетотерапии больных с ожирением различной степени и особенностях лечебного питания во время беременности. Разработке рационов питания для беременых с ожирением предшествовало изучение распространенности ожирения среди беременных, исследование у них фактического питания, особенностей обменных процессов и гормонального баланса, течения беременности, родов, состояния плода и новорожденного, влияния прибавки массы тела женщины во время беременности на массу тела новорожденного.
Для установления распространенности ожирения среди беременных проведен анализ 4212 карт развития беременности в 5 районных женских консультациях г. Киева (Г. И. Чарчиян, 1976).
При оценке степени ожирения по М. М. Егорову и Л. М. Левитскому (1964) из массы тела беременной вычитали среднюю прибавку массы тела за время беременности (10 кг).
Ожирение различной степени обнаружено у 433 (10,28%) обследованных, причем ожирение степени выявлено у 9,52%, II степени - у 0,69% и III степени - у 0,07% беременных. У 300 беременных определяли также фактическую прибавку массы тела в разные периоды беременности. Установлено, что прибавка массы тела за всю беременность равна в среднем (8815 ± 42,6) г, причем у первородящих она составляла (10376 ± 64,6) г, у повторнородящих - (8196,6 ± 49,0) г.
В первой половине беременности, начиная с 10 - 12 нед, общая прибавка массы за неделю соответствовала (403,4 ± 12,2) г, во второй половине - (453,8 ± 13,2) г.
При этом отмечено, что с каждым последующим месяцем беременности еженедельная прибавка массы тела возрастает, достигая наибольшей величины на 7 - 8-м месяце. В последние 2 нед перед родами у 48,4% беременных отмечалось снижение массы тела, у 30,3% - увеличение, у 21,3% - масса тела не изменялась. Отмечена также прямая зависимость между прибавкой массы тела беременной и массой тела родившегося плода: чем больше была прибавка массы тела беременной, тем большей была масса тела новорожденного.
У женщин, масса тела которых во время беременности увеличилась на величину менее чем 10 кг,- (7266,8 ± 52,8) г, средняя масса тела новорожденных составила (3253,3 ± 21,2) г, в то время как у женщин, прибавивших более 10 кг - (12 400±60,1) г, средняя масса плода была (3614,8 ± 22,4) г, Р < 0,001.
В результате исследования фактического питания 100 беременных, страдающих ожирением, выполненного анкетно-опросным методом (Г. И. Черчиян, 1976), у половины из них установлено избыточное потребление пищи, по сравнению с физиологической нормой. Энергетическая ценность суточного рациона составляла 14 654 кДж (3500 ккал).
Увеличение энергетической ценности рационов было вызвано увеличением содержания в них в основном углеводов (408,0 ±48,2) г и жиров (127,3 ± 25,4) г; количество белков составляло (114,0 ± 17,7) г.
У части женщин при незначительном повышении энергии рациона - 12 895 - 13 816 кДж (3081 - 3300 ккал) было отмечено большое потребление легкоусвояемых углеводов (до 500 г) таких, как сахар, кондитерские изделия, и жиров (до 160 г).
У женщин с ожирением значительно чаще возникают осложнения беременности и родов (Л. И. Тутченко, 1980). Ранние токсикозы наблюдались у (15,6 ± 3,2)% беременных, угроза прерывания беременности у (19,5 ± 3,5) %, .поздние токсикозы у (46,1 ±4,4) %, перенашивание у (14,8 ± 1 ± 3,1) %, слабость родовой деятельности у (31,3 ± 4,3)%, несвоевременное излитие околоплодных вод у (26,1 ± 4,1)%, кровотечения в родах у (21,7 ± 3,8) % обследованных. Беременным с ожирением часто проводили оперативные вмешательства в родах: кесарево сечение осуществили в (4,3 ± 1,8) % случаев, операцию наложения акушерских щипцов - в (4,3 ± 1,8) % случаев.
Роды крупным плодом отмечены у (25,5 ± 4,1)% беременных.
Общие принципы составления диеты для беременных с ожирением. Лечебное питание является одним из основных методов лечения ожирения обменно-алиментарного характера.
При составлении диет важно учитывать степень ожирения.
При степени ожирения можно ограничиться применением рационов, рекомендуемых для здоровых беременных, имеющих соответствующую массу тела, не допуская чрезмерного ее увеличения.
При II и III степени ожирения назначают диеты с малой энергетической ценностью, которые следует составлять строго индивидуально.
Рационы питания для беременных с ожирением должны препятствовать нежелательной прибавке массы тела. При этом следует учитывать, что уменьшение энергетической ценности рациона не должно сопровождаться нарушением соотношения основных компонентов пищи. Сбалансированное соотношение их крайне важно для нормального развития беременности и плода. При расчете энергетической ценности рациона учитывают физическую активность женщины и возможные затраты энергии.
Целевое назначение диеты - воздействие на обмен веществ с целью предупреждения или устранения избыточного отложения жира в тканях, снижение возбудимости пищевого центра, увеличение мобилизации жира из жировых депо, уменьшение перехода углеводов в жиры.
Основная особенность диеты заключается в низкой энергетической ценности ее, что достигается путем уменьшения содержания в ней легкоусвояемых углеводов на фоне умеренного содержания жиров и достаточного количества белков.
Для снижения возбудимости пищевого центра назначают частые приемы (5 - 6 раз) пищи, имеющей низкую энергетическую ценность и занимающей большой объем, что способствует устранению чувства голода; а также исключают из рациона вкусовые вещества, повышающие возбудимость пищевого центра и усиливающие аппетит, и вещества, способствующие перевариванию и всасыванию пищи в кишечнике.
Химический состав и энергетическая ценность диеты: белков -120 г, углеводов - 200 г, жиров - 70 - 80 г, энергии 8374 - 9211 кДж (2000 - 2200 ккал).
Женщинам высокого роста энергетическую ценность рационов увеличивают на 10%, пациенткам более низкого роста - уменьшают также в пределах 10%. Более резкое снижение энергетической ценности рационов нежелательно, так как может оказать отрицательное влияние на развивающийся плод.
Количество белков в диете должно быть не менее 120 г (из расчета 1 - 1,5 г на 1 кг массы тела), из них не менее половины белков животного происхождения.
Такое количество белков в диете тучной женщины объясняется тем, что белковая пища вызывает ощущение сытости и обладает наибольшим специфически динамическим действием, избыточное введение белков ведет к повышенному (до 40%) превращению его в углеводы.
Углеводы представляют собой основной источник образования жира. Поэтому рекомендуется уменьшить их количество до 200 г; более резкое ограничение углеводов больные плохо переносят.
В диете при ожирении ограничивают легкоусвояемые углеводы (кондитерские, мучные и сдобные изделия, каши, сладкие ягоды и фрукты) и, напротив, включают в нее в повышенном количестве продукты, содержащие много неусвояемых или медленно усвояемых углеводов (салат, капусту, ржаной хлеб, репу и др.).
При ограничении углеводов ослабляется физиологическая стимуляция эндокринной части поджелудочной железы, вследствие чего понижается образование жира из углеводов и уменьшается гидрофильность тканей. Однако следует учитывать, что углеводы сохраняют тканевой белок и являются источником печеночного гликогена, достаточное содержание которого предупреждает жировую инфильтрацию печени. В качестве источников углеводов в рацион включают малокалорийные продукты (овсяную и гречневую крупы).
Количество жиров в рационе резко не уменьшают и поддерживают в пределах 35 - 40% энергетической ценности суточного рациона, так как процессы энергетической утилизации жиров при ожирении не нарушены. Жиры подавляют функциональное состояние эндокринной части поджелудочной железы, что приводит к снижению образования жира из углеводов. Кроме того, незначительное ограничение жиров в рационе способствует лучшей мобилизации его из жировых депо.
В диете ограничивают количество поваренной соли и количество жидкости - до 1 л. Исключают острые блюда, пряности, приправы, возбуждающие аппетит.
Перечень продуктов и блюд, рекомендуемых для беременной с ожирением.
Супы - преимущественно на овощном отваре и 2 - 3 раза в неделю на слабом мясном или рыбном бульонах с овощами.
Мясо (нежирная говядина, мясо кролика, птицы) - в отварном или тушеном виде; рыба в основном в отварном виде и только раз в неделю жареная или замаринованная.
Гарниры - овощи в натуральном виде, содержащие много минеральных солей и витаминов, квашеная и свежая капуста, горошек, салат, редис, огурцы, помидоры, кабачки, винегрет. Картофеля, свеклы и моркови употребляется не более 200 г в день.
Яйца лучше сваренные вкрутую (1 - 2 шт. в сутки).
Молоко, кефир не более 2 - 3 стаканов в день, сметана - 1-2 столовые ложки в пищу, творог (обезжиренный) - 100 - 200 г в любом виде.
Напитки - некрепкий чай, кофе с молоком, томатный или фруктово-ягодные соки из кислых сортов ягод и фруктов. Всего жидкости не более 5 - 6 стаканов в день.
Сливочное масло - не более 20 г в пищу, растительное масло (20 г) - в салаты (всего масла не более 40 г в сутки).
Включение в рацион растительного масла обязательно в связи с его большой биологической ценностью, обусловленной высоким содержанием полиненасыщенных жирных кислот, фосфатидов, токоферолов и других биологически активных веществ, принимающих активное участие в жировом обмене.
Кроме того, с целью повышения биологической ценности рациона беременным рекомендуют употреблять в пищу продукты моря, содержащие йод и незаменимые аминокислоты (пасту "Океан", "Мидия", консервы из морской капусты и др.).
Из рациона исключают пряности, острые блюда, приправы, бульоны, кондитерские изделия, сладкие ягоды, фрукты, каши (манную, рисовую, пшеничную). Ограничивают блюда из круп, макаронные изделия. Рекомендуют употреблять хлеб черный (150 г).
Кулинарная обработка продуктов: необходимо ограничить в диете жареные блюда и отвары (мясные, рыбные, грибные).
Режим питания. Пищу принимают 5 - 6 раз в сутки, между завтраком, обедом и ужином разрешают употреблять малокалорийные продукты, вызывающие чувство сытости, такие, как яблоки, капустные и морковные салаты, тощий кефир и т. п.
Беременным с ожирением рекомендуют проводить 1 - 2 раза в неделю разгрузочные дни (яблочные, молочные творожные).
Рационы питания для беременных с ожирением составляют индивидуально, под контролем прибавки массы тела (еженедельное взвешивание).
Диета для больных с ожирением не должна назначаться надолго. Если в процессе лечения окажется, что масса тела больной резко уменьшается или, напротив продолжает чрезмерно увеличиваться, в назначаемый рацион вносят соответствующие коррективы.
Представляем примерный набор пищевых продуктов на один день (табл. 14) и меню на неделю для беременных с ожирением.
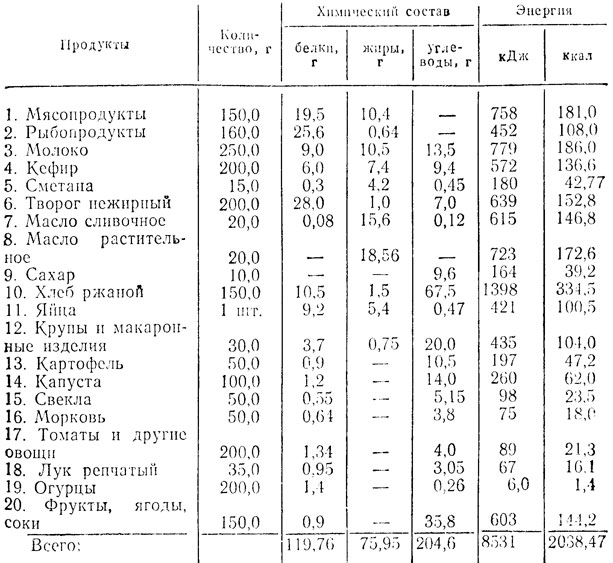
Таблица 14. Набор продуктов для беременных с ожирением на 1 день
Меню для беременных с ожирением
1-й завтрак. (говядина) отварное - 120 г с огурцами и помидорами 200 г, или шницель из капусты со сметаной - 100 г или запеканка творожная - 200 г; молоко или чай - 200 г
2-й завтрак. Яйцо вареное - 1 шт. с винегретом - 150 г, или творог Обезжиренный - 170 г, или салат из свежей капусты - 100 г, или сельдь вымоченная - 100 г с луком и зеленым горошком - 100 г, молоко или чай - 200 г.
Обед. Свекольник вегетарианский - 200 г, или овощной суп па курином бульоне - 200 г, или борщ вегетарианский - 200 г; гуляш - 50 Г с гречневой кашей-30 г и салатом - 200 г или рыба отварная - 150 г с растительным маслом и огурцами - 150 г, или бефетроганов из отварного мяса - 200 г; отвар шиповника - 200 г, или томатный сок - 200 г, пли фрукты, ягоды - 150 - 200 г.
Ужин. Омлет из белков -100 г, со сметаной - 10 г, или творожное суфле-170 г, или сосиски -100 г с салатом из свежей капусты или черносливом - 100 г.
Перед сном. Кефир - 200 г.
Кроме диеты, важным лечебным фактором для беременных с ожирением является физкультура (утренняя зарядка и специальный комплекс лечебных упражнении).
С целью изучения эффективности лечебного питания проведено сравнительное обследование 250 беременных с ожирением, из которых 100 женщин получали рекомендованную диету и 150 - питались произвольно. Установлено, что у беременных с ожирением, получавших рекомендованное питание, реже возникали осложнения беременности и родов: поздние токсикозы, кровотечения, угроза асфиксии плода.
Средняя прибавка массы тела во время беременности у женщин, находившихся на диете, была значительно меньшей, чем у женщин, питавшихся произвольно. Эти показатели соответственно составляли (8513 ± 120) г и (16 920 ± 172) г.
Назначение диетотерапии беременным с ожирением способствовало нормализации показателей липидного обмена Под влиянием диеты снижалось содержание общих липидов с (11,2 ± 0,54) г/л до (9,12 ± 0,16) Ал, Р < 0,01, p-липопротеидов с (8,04 ± 0,07) г/л до (6,49 ± 0 36) г/л, Р < 0,01 и холестерина с (8,22 ± 0,316) ммоль/л до (7,21 ± 0,247) ммоль/л, Р < 0,02. Значительно уменьшалось и количество неэстерифицированных жирных кислот с (24,59 ± 0,89) ммоль/л до (18,8 ± 0,03) ммоль/л, Р < 0,001.
У женщин, находившихся на рекомендованной диете, уменьшилась частота рождения крупных детей, по сравнению с женщинами, питавшимися произвольно (с 24% до 15%), что обусловило более низкий процент травматизма у матери и плода.
Эти данные позволяют рекомендовать приведенную выше диету для беременных с ожирением для широкого внедрения в практику.
|
ПОИСК:
|
© ROGHDENIEREBENKA.RU, 2010-2019
При копировании материалов активная ссылка обязательна:
http://roghdenierebenka.ru/ 'Беременность, рождение и первые годы жизни ребёнка'
При копировании материалов активная ссылка обязательна:
http://roghdenierebenka.ru/ 'Беременность, рождение и первые годы жизни ребёнка'