
Патогенез ожирения
Ожирение - избыточное отложение жировой ткани - может быть как самостоятельным заболеванием (первичное ожирение), так и симптомом различных заболеваний центральной нервной системы или желез, не имеющих протоков (вторичное ожирение).
Этиология и патогенез ожирения очень сложны и недостаточно изучены. И все же большинство авторов считают, что в генезе ожирения основная роль принадлежит алиментарному фактору. По мнению В. А. Оленевой (1970), А. Д. Шаховой (1972), Э. Н. Шапоровой (1979), Д. К. Логуновой (1980), у 60 - 90% тучных людей причиной ожирения является переедание, особенно если оно начинается в детском возрасте. А. А. Трунина и соавторы (1969) считают, что в патогенезе любой формы ожирения одним из неизбежных компонентов является превышение потребления энергии с пищей над затратами ее организмом. Этой точки зрения придерживаются также А. И. Клиорин (1978), который отмечает, что первичное эндокринное ожирение наблюдается лишь при инсулиноме и синдроме Иценко - Кушинга, а во всех остальных случаях ожирение связано с положительным энергетическим балансом.
К развитию положительного энергетического баланса могут приводить следующие факторы (или сочетание их): пищевые привычки (социальные, бытовые), профессиональное переедание, детское перекармливание; нарушение энергетического обмена (связанные с гиподинамией, возрастом, конституцией); психогенные факторы; церебральная дисфункция; органические повреждения головного мозга; конституция жировой ткани; изменения эндокринной регуляции; генетическая предрасположенность.
Пищевые привычки. Во многих семьях до сих пор широко распространено мнение, что питание тем лучше, чем оно жирнее и слаще. Употребление в пищу большого количества рафинированных и концентрированных продуктов, содержащих преимущественно жиры и углеводы, приводит к резкому повышению энергетической ценности пищи, которое достигает 20 900 - 25 000 кДж, а в отдельных случаях - 41 800 кДж. Данные исследований С. А. Попика и соавторов (1976) свидетельствуют о прямой зависимости между потреблением хлебобулочных изделий, круп, муки, мяса, жира, картофеля, сахара и нарастанием массы тела.
Данные эпидемиологического обследования, включающего анализ пищевого режима нескольких тысяч лиц, проминающих в Москве и Московской области, проведенного Е. А. Беюл и соавторами (1975), подтверждают, что 90% людей с ожирением переедают. Авторы также отмечают нарушение ритма питания у 47% больных ожирением, что проявляется в потреблении максимально энергетически ценной пищи вечером и сокращении числа приемов пищи до 1 - 2 раза в день.
Энергетическая перегрузка организма (постоянная, в результате потребления энергетически ценных продуктов питания, нарушения ритма употребления основного питания, или периодическая, связанная с привычкой переедания по поводу различных празднеств или другими причинами) приводит к активизации синтеза жирных кислот, триглицеридов, холестерина и тем самым вызывает нарушение динамического равновесия между липолизом и липогенезом в жировой ткани в сторону липогенеза.
Ожирение отмечается у лиц различных профессий, однако, согласно данным исследований В. А. Шатерникова (1980), Н. С. Луценко (1982), Gour и соавторов (1968), наиболее часто это патологическое состояние развивается у работников пищевой промышленности, а также лиц, занимающихся малоподвижным трудом.
В ряде случаев ожирение возникает еще в детском возрасте. Так, по данным А. И. Клиорина (1978) и других авторов, избыточная масса тела отмечается у 40 - 56% детей, один из родителей которых страдает ожирением, и у 74 - 80% детей, оба родителя которых подвержены данному заболеванию. Однако если дети, родившиеся у лиц с ожирением, воспитываются в семьях людей нормальной комплекции, то ожирение отмечается только у 7% из них.
Sherker и соавторы (1974) обнаружили, что часть женщин с ожирением имеют привычку перекармливать приемных грудных детей.
Немаловажное значение в перекармливании детей грудного возраста имеют часто отмечающиеся в последнее время гипогалактия и агалактия. При естественном вскармливании биологический рефлекс сосания регулирует количество поступающей пищи. При искусственном вскармливании, ввиду неадекватности силы сосания, легкости, с которой молоко поступает из бутылки, а также довольно распространенному среди матерей мнению, что чем больше ребенок съест - тем лучше, дети часто переедают.
Перекармливание в детском возрасте не только способствует увеличению количества адипоцитов, что впоследствии становится основой для развития стойкого ожирения, но и создает стереотип избыточного приема пищи. Это ведет к формированию гиперфагической реакции на стрессовые ситуации. Кроме того, избыточное питание ведет к увеличению объема желудка, стимулирует выделение инсулина, вызывает осмотическую гипертонию внеклеточной жидкости и умеренную клеточную дегидратацию, что способствует активации пищевого центра. Чрезмерная и частая еда неблагоприятно влияет на формирование биоритмов, нарушает нормальное чередование чувства голода и насыщения.
Изменения энергетического обмена. У части лиц ожирение развивается, несмотря на то что общая энергетическая ценность пищи, которую они потребляют, не превышает физиологической нормы. Для таких людей характерен низкий уровень энергозатрат вследствие гиподинамии или индивидуального конституционально обусловленного низкого расхода энергии.
Возникновению ожирения, кроме гиподинамии, способствует также упадок сил в период реконвалесценции после заболеваний, протекающих с длительным ограничением физической активности (инсульт, инфаркт миокарда, перелом и ампутация конечностей, хроническая коронарная недостаточность и др.).
Во многих случаях гиподинамия начинается еще внутриутробно и обусловлена избыточным питанием беременных женщин. По данным Н. Л. Гармашевой и соавторов (1978), Н. А. Агаджанян и соавторов (1979), между маточно-плацентарным кровообращением и движениями плода имеется тесная связь. Шевеление и дыхательные движения плода усиливают приток крови к плаценте и тем самым повышают приток кислорода и питательных веществ. Частое и энергетически ценное питание беременных ведет к постоянному (без физиологических перерывов) снабжению плода высокопитательными веществами, что исключает необходимость его движений, ведет к развитию гиподинамии и, как следствие, к нарушению адаптации во внеутробный период.
Прямой связи ожирения с состоянием основного обмена не выявлено. Так, В. А. Оленева (1970) выявила у больных ожирением нормальный основной обмен в 39,7% случаев, повышенный - в 12,6%, пониженный - в 47,7% случаев. Изменения в состоянии основного обмена ведут к развитию ожирения в том случае, когда они не учитываются при составлении пищевого рациона. По данным Д. К. Мигуновой (1980), снижение интенсивности основного обмена, которое начинается после 25 лет, требует уменьшения энергетической ценности потребляемой пищи на 7 - 8% каждое десятилетие. Пищевое же поведение индивидуума, его рацион часто остается неизменным, что и ведет к развитию ожирения.
В целом энергетический баланс организма лучше всего можно представить на примере формулы Я. Татоня (1981):
Э=ООВ+Р+Рт+СДД+Ж,
где Э - количество энергии, поступающей с пищей, ООВ - основной обмен веществ, Р - расход энергии на работу, движение, Рт - расход энергии на рост, СДД - специфическое динамическое действие пищи, Ж - депонирование энергии в форме жировой ткани (ожирение).
Как видно из формулы, ожирение возникает в любом случае, когда количество энергии, поступающей с пищей, больше, чем физиологические потребности организма.
Психогенные факторы. А. Н. Вейн и Т. В. Вознесенская (1981) отмечают, что большинство больных ожирением имеют выраженную гиперфагическую реакцию на стресс: резкая прибавка массы тела возникает на фоне острой или хронической стрессовой ситуации. Кроме того, у многих людей с ожирением обнаружены выраженные истеро-ипохондрические и астенические расстройства: обидчивость, легкая ранимость, склонность к образованию тревожных реакций, мнительность. Точный механизм возникновения этих изменений неизвестен, но большинство исследователей считают, что причинами в данном случае являются перекармливание в детском возрасте и влияние эмоциональных переживаний на деятельность гипоталамуса.
Церебральная дисфункция. Главным регулятором пищевого поведения человека является кора большого мозга, гипоталамус, ретикулярная формация, лимбическая система, миндалевидные ядра, осуществляющие регуляцию через симпатическую, парасимпатическую нервную систему и железы, не имеющие протоков.
Единого мнения относительно роли и путей воздействия церебральных механизмов на формирование пищевого поведения в литературе нет, однако большинство авторов отмечает, что на фоне ожирения имеют место замедленные, запоздалые и ослабленные реакции вентромедиальных ядер гипоталамуса ("центр насыщения"), тормозящие вентрлатеральные ядра гипоталамуса ("центр голода"). Эти нарушения могут происходить как вследствие органического повреждения мозга, так и вследствие функциональных нарушений взаимодействия нейромедиаторов, изменения чувствительности к ним (В. Г. Баранов, 1972; В. А. Оленева, 1974; А. М. Уголев и соавт., 1975; В. А. Иванов, 1976, и др.).
Органические повреждения головного мозга являются причиной церебральной формы вторичного ожирения. В результате травм мозга, опухолей и воспалительных заболеваний центральной нервной системы возникает нарушение центральной регуляции пищевого поведения. Одним из проявлений этого нарушения является развитие полифагии, которая и приводит к ожирению.
Конституция жировой ткани. Жировая ткань играет особую роль в организме, так как обладает выраженной метаболической активностью. Состоит жировая ткань из жировых клеток - адипоцитов, количество и размеры которых значительно варьируют у различных индивидуумов. Основными функциями адипоцитов являются процессы липогенеза (накапливание энергии в клетке в виде нейтральных жиров), липолиза (мобилизация жира из жировых депо), синтеза жировых кислот, гликолиза. Размеры адипоцитов, их метаболическая активность - все это подвержено нейроэндокринной регуляции. Количество адипоцитов генетически обусловлено, а также зависит от рационального поступления питательных веществ в организм во внутриутробный период и в раннем детском возрасте.
Увеличение размеров адипоцитов обусловлено изменением энзиматической регуляции метаболизма адипоцитов, нарушением динамического равновесия между процессами липолиза и липогенеза, перегрузкой клеток триглицеридами. Увеличение как количества, так и размеров адипоцитов ведет к развитию ожирения.
Изменения эндокринной регуляции. Состояние эндокринной системы и ее звеньев (гипофиза, щитовидной железы, поджелудочной железы, надпочечников, половых желез) играет важную роль в поддержании постоянства внутренней среды организма. Недостаточная выработка гормонов щитовидной железы, повышенная выработка корковым веществом надпочечников кортизола, высокая концентрация инсулина в крови и другие эндокринные изменения являются причиной нарушения ферментативной регуляции метаболизма адипоцитов, стимуляции липогенеза, торможения липолиза. Отмеченные факторы способствуют развитию дисфункции центральной нервной системы, что в конечном итоге вызывает развитие ожирения.
Генетическая предрасположенность. В происхождении ожирения определенное значение имеют наследственные факторы. А. Н. Вейн, Т. В. Вознесенская (1981) отмечают, что в развитии ожирения наследственность имеет значение не только с точки зрения ее влияния на тканевой обмен. Она играет определенную роль и в происхождении церебральной дисфункции. Так, установлено, что близкие родственники людей с ожирением также имеют нейроэндокринные расстройства, а у самих больных с раннего детства отмечается повышенный аппетит, что свидетельствует об изменении исходного состояния системы пищевой регуляции.
В некоторых случаях отмечается наследственная ферментопатия: снижение активности липазы, липопротеидлипазы, алиэстеразы, метилбутириназы. Это ведет к развитию ферментативной дезадаптации, нарушению метаболических процессов и, как следствие, к развитию ожирения. Однако следует отметить, что наследственные факторы являются только предпосылкой к развитию ожирения и проявляются обычно при нерациональном пищевом режиме.
Многие исследователи считают, что предрасполагающими факторами к развитию ожирения являются беременность и роды. Так, по данным Я. Татоня (1981), у 40% женщин ожирение развивается в течение 1-го года после родов. Появление ожирения в период беременности вызывают многие причины. Во-первых, еще довольно широко распространено мнение, что беременная должна есть "за двоих". Во-вторых, во время беременности повышается основной обмен, усиливаются функции всех пищеварительных желез, что способствует повышению аппетита. Так, А. Г. Пап и соавторы (1978) установили, что почти у 50% женщин с ожирением суточный рацион превышал физиологические потребности (с учетом беременности) почти на 4180 кДж. Энергетическая ценность пищи при этом увеличивалась преимущественно за счет жиров и углеводов. Многие женщины, особенно во 2-й половине беременности, резко ограничивают двигательную активность, что ведет к развитию гиподинамии. Сочетание избыточного приема пищи с гиподинамией и обусловливает развитие ожирения во время беременности. Кроме того, во время беременности значительно ускоряются анаболические процессы.
Так, большая часть усвоенной с пищей глюкозы превращается в триглицерид сыворотки крови. Ввиду относительной непроницаемости плаценты для эстерифицированных жиров часть избыточных углеводов может быть отложена в организме матери (Е. Педерсен, 1979).
Нерациональное питание при беременности имеет особое значение еще и потому, что избыточное поступление питательных веществ к плоду является причиной гиперцеллюлярной формы ожирения, которая тяжело поддается лечению (А. А. Покровский, 1976; Е. А. Беюл, 1977; Т. Ташев, 1977).
В послеродовый период энергозатраты у женщин уменьшаются, а пищевой рацион у многих остается прежним, что способствует развитию ожирения. Иногда ожирение связано с функциональным гиперинсулинизмом, который удерживается после родов и в период лактации. Не исключается также наличие дисфункции гипоталамо-гипофизарной системы.
Между ожирением и сахарным диабетом нередко существует взаимосвязь. Так, Я. Татонь (1981) при обследовании 1260 больных ожирением у 16% из них выявил латентный сахарный диабет, а при нагрузке глюкозой - типичные диабетические кривые у 9% больных. Обычносахарный диабет отмечается у больных ожирением в возрасте старше 40 лет и характеризуется псевдомягким течением. В. Г. Баранов (1982) считает, что ожирение не является причиной сахарного диабета, а лишь утяжеляет течение последнего.
Связь между ожирением и сахарным диабетом объясняется потреблением избыточного количества пищи, что служит чрезмерным секреторным раздражителем инсулинпродуцирующей системы поджелудочной железы (особенно при генетической предрасположенности к сахарному диабету).
Известно, что в организме больных ожирением содержится повышенное количество жирных кислот, которые нарушают усвоение глюкозы мышечными тканями, поэтому ее уровень в крови увеличивается. Глюкоза способствует увеличению продукции инсулина. В результате "жирового барьера" большая часть глюкозы окисляется не в мышечной, а в жировой ткани.
Наряду с этим имеет значение появление тканевой резистентности к инсулину, что является дополнительным фактором истощения β-клеток поджелудочной железы.
По мнению А. И. Клиорина (1978), основными пусковыми моментами в патогенезе ожирения являются переедание и гиподинамия:
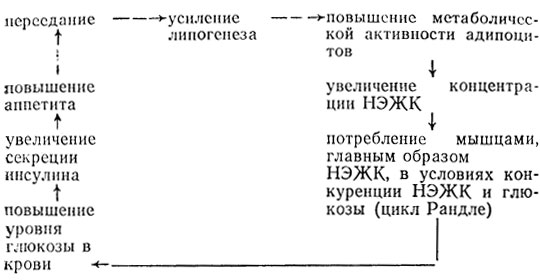
При развитии гиподинамии возникает порочный круг:
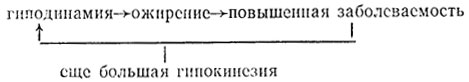
А. И. Клиорин (1978) считает, что важная роль в развитии ожирения принадлежит также инсулинрезистентности гипоталамуса и снижению специфического динамического действия пищи, которые связаны с угнетением продукции энтеральных гормонов. В результате этого во время приема пищи аппетит не снижается, что приводит к перееданию.
При ожирении, независимо от его происхождения, наступает увеличение массы жировой ткани с неотвратимыми патофизиологическими последствиями со стороны функций и структуры ряда органов и систем, что создает риск развития повышенной восприимчивости к ряду заболеваний. По данным А. К. Кочуева и соавторов (1972), при ожирении возникают осложнения со стороны дыхательной и сердечно-сосудистой систем, вплоть до развития "легочного сердца". Н. А. Боровских, В. М. Корюкина (1983) обнаружили доклинические нарушения сократительной способности миокарда у больных ожирением, возникающие вследствие нарушения функции внешнего дыхания и артериальной гипоксемии.
При ожирении значительно увеличивается нагрузка на опорно-двигательный аппарат. Это способствует развитию дегенеративных изменений в суставах, приводит к утолщению бедренной и большеберцовой костей. Кроме того, избыточные жировые отложения в области передней брюшной стенки и в брюшной полости вызывает компенсаторные лордоз и кифоз, что оказывает механическое влияние на биомеханизм родов.
В 1978 г. А. И. Клиорин предложил единую классификацию ожирения у взрослых и детей. Классификация компактна, удобна в работе. Ее использование облегчает наблюдение за больными, особенно при развитии ожирения в детском и юношеском возрасте. В классификации выделяются 5 клинико-патогенетических форм ожирения: простое (конституционально-экзогенное, экзогенное); церебральное; эндокринное; смешанное; наследственные синдромы с ожирением.
А. С. Ефимов (1978) считает целесообразным выделять 4 формы ожирения: обменно-алиментарное; конституциональное; церебральное; эндокринно-обменное.
Большинство клиницистов в практической работе выделяют только 3 формы ожирения - алиментарное, церебральное и эндокринное (Е. П. Камышова, В. Г. Спесивцева, 1978; В. Г. Баранов, 1977).
Алиментарное (первичное, спонтанное, алиментарнообменное, экзогенно-конституциональное) ожирение отмечается в 70% случаев (Е. П. Камышова, В. Г. Спесивцева, 1978; И. Т. Калюжный, 1979, и др.). В происхождении этой формы ожирения особое значение имеют избыток энергетической ценности потребляемой пищи и гиподинамия.
Алиментарное ожирение сопровождается целым рядом метаболических нарушений, главными из которых являются избыточное образование жира из углеводов (липогенез) и отложение его в жировых депо. Наряду с этим важное значение имеет снижение липолитических процессов и недостаточное использование жира в энергетических целях. При ожирении имеют место обменные и ферментативные нарушения, особенно в биосинтезе и расходовании жира, с преобладанием процессов синтеза вследствие пищевого дисбаланса, сопровождающегося энергетическими перегрузками. Ожирение развивается постепенно, отложение жира происходит равномерно в подкожной основе. Избыточная масса тела со временем приводит к развитию одышки при незначительных физических нагрузках, повышению артериального давления, появлению глухости сердечных тонов и других признаков поражения сердечно-сосудистой системы, а также к расстройству функции печени и других органов.
Церебральное, или вторичное ожирение обусловлено воспалительными процессами, травмами, опухолями, инфекционно-токсическими или дистрофическими процессами, затрагивающими гипоталамические центры обмена веществ и гипофиз с последующим нарушением нейрогуморальной регуляции жирового обмена. Эта форма ожирения встречается у 10% больных. Клиническая картина его характеризуется быстро прогрессирующим увеличением массы тела, появлением жажды, повышенного аппетита, сонливости, дисменореи.
Нередко присоединяются нарушения функции половых желез, бесплодие.
Жировые отложения локализуются преимущественно в области лица, верхнего плечевого пояса, грудных желез и живота. На коже образуются стрии, акне. Неврологическая симптоматика характеризуется диффузным, неспецифическим микроочаговым поражением головного мозга. Характерно более частое снижение толерантности к углеводам, чем при алиментарном ожирении.
Эндокринное (эндокринно-обменное, нейроэндокринное) ожирение характеризуется выраженным нарушением функции эндокринных желез. Эта форма ожирения отмечается в 20% случаев, главным образом при адипозо-генитальной дистрофии, склерокистозе яичников, синдроме персистирующей лактации, болезни Иценко - Кушинга, болезни Гирке, синдроме Морганьи - Морель - Стюарта, прогрессирующей липодистрофии и др.
В. Г. Баранов (1978), И. Т. Калюжный (1979), М. А. Самсонов и соавторы (1981) предлагают выделять первичное ожирение, обусловленное перееданием, и вторичное - эндокринное и гипоталамическое.
По строению жировой ткани выделяют гипертрофическое, гиперпластическое и смешанное ожирение. При гипертрофическом ожирении происходит увеличение размеров адипоцитов без увеличения их количества. Гиперпластическое ожирение характеризуется увеличением количества адипоцитов.
В акушерской практике целесообразно пользоваться классификацией, в которой выделяют 3 вида ожирения: алиментарное, церебральное, эндокринное. Это помогает при первом же обращении беременной на основании данных анамнеза более четко выяснить генез ожирения и своевременно решить вопрос о необходимости консультативного или специализированного (эндокринологического, неврологического) наблюдения.
В классификации ожирения выделяют также стадии (прогрессирующую и стабильную), формы (осложненную и неосложненную) и степени (I - IV).
При I степени ожирения избыток массы тела составляет 10 - 29%, II - 30 - 49%, III - 50 - 99%, IV - 100% и более.
Для определения степени ожирения (избытка массы тела) надо прежде всего определить надлежащую (должную, идеальную) массу тела.
В клинической практике существует множество формул, индексов, таблиц, позволяющих определить надлежащую массу тела, в том числе формулы Брока (I), Татоня (IIа для мужчин, IIб - для женщин), Брейтмана (III), Ноордена (IV), Эдера (V), Борнгардта (VI), Матейка (VII) американского института продления жизни (VIIIa - для мужчин, VIII6 - для женщин).
I. M=P-100,
где M - надлежащая масса тела (кг), P - рост (см).
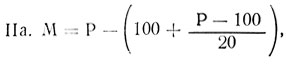
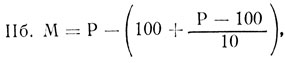
III. M=P·0,7-50
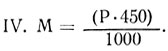
V. M=2· α-100,
где α - расстояние от темени до симфиза (см).
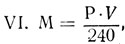
где V - окружность грудной клетки (см).
VII. D=d·S·k,
где D - общее количество жировых отложений в организме; d - средняя толщина жирового слоя (мм), полученная путем деления суммы толщины жировых складок (на плече, предплечье, бедре, голени, груди, животе) на 12; S - площадь поверхности тела (мм2), k - константа, равная 0,13.
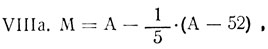
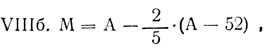
где A - индекс Брока; при астеническом телосложении исследуемого из окончательного результата вычитают 6%, при пикническом - прибавляют 7%.
У нас в стране общепринятыми методами определения массы тела являются: вычисление по формуле Брока; использование номографического способа Покровского (номограф составлен по 5 показателям: рост, пол, возраст, профессия, поправка на конституцию); использование росто-возрастных таблиц Егорова и Левитского.
Для определения избыточной массы тела во время беременности Н. С. Луценко (1980) предложена формула:
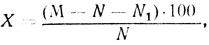
где X - избыточная масса тела (%), M - фактическая масса тела, N - нормальная (надлежащая масса тела по таблицам Егорова и Левитанского), N1 - прибавка массы тела (400 г за каждую 1 нед при сроке беременности, превышающем 20 нед).
Учитывая необходимость расчетов при вычислении процента избыточной массы по формуле, затрату времени и возможные ошибки, нами на основании таблиц Егорова и Левитского с использованием приведенной формулы составлена таблица степени ожирения в зависимости от роста, массы тела, возраста и срока беременности (табл. 1). В таблице приведены данные для определения I, II и III степеней ожирения. К IV степени ожирения относят все случаи, когда фактическая масса тела женщины превышает максимальный показатель, соответствующий III степени ожирения.
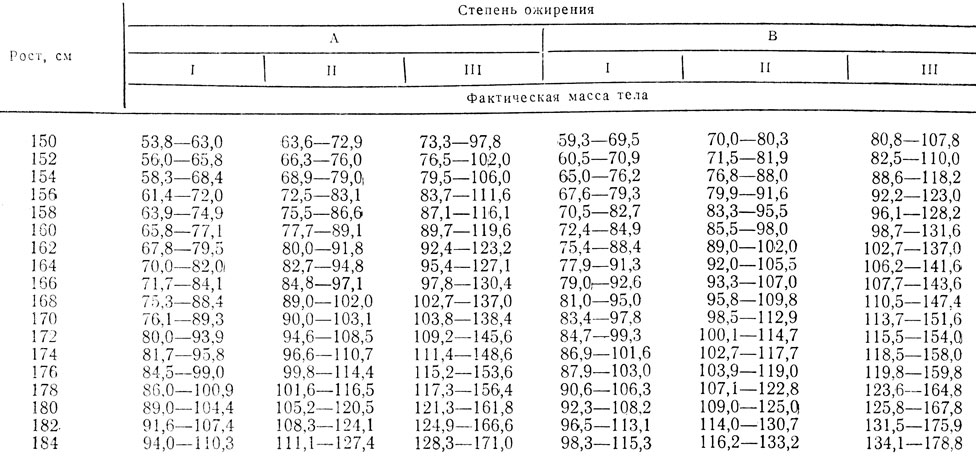
Таблица 1. Расчетная таблица определения степени ожирения в зависимости от роста, массы тела и возраста (А - 20 - 29 лет, B - 30 - 39 лет) женщин
Примечание: Значение фактической массы тела (кг) приведены послевычитывания 0,4 кг за каждую нед при сроке беременности, превышающем 20 нед.
|
ПОИСК:
|
© ROGHDENIEREBENKA.RU, 2010-2019
При копировании материалов активная ссылка обязательна:
http://roghdenierebenka.ru/ 'Беременность, рождение и первые годы жизни ребёнка'
При копировании материалов активная ссылка обязательна:
http://roghdenierebenka.ru/ 'Беременность, рождение и первые годы жизни ребёнка'