
Организация медицинского наблюдения за зрением детей
Исследование зрения детей можно проводить либо в глазном кабинете поликлиники, либо в детском учреждении. Правда, у детей дошкольного возраста зрение лучше проверять непосредственно в детском саду, в привычной для них обстановке. Новая, необычная обстановка глазного кабинета нередко затормаживает детей, и бывает трудно получить у них правильный ответ, особенно при исследовании остроты зрения.
Исследование зрения проводит врач-офтальмолог. Однако отсутствие последнего не исключает возможности наблюдения за состоянием зрения детей. В этом случае наблюдение возлагается на врача детского учреждения и медицинскую сестру. Они могут проверить только остроту зрения, но и это очень важно. Острота зрения определяется при каждом плановом педиатрическом осмотре (в 3 года - 1 раз в полугодии, а в 4 - 7 лет - 1 раз в год). Врач- окулист осматривает детей 3 раза на протяжении дошкольного возраста: на третьем году жизни, в 5 и 7 лет.
В дошкольном возрасте точно определить остроту зрения труднее, чем в более старшем. Маленький ребенок легко отвлекается и утомляется во время осмотра, неохотно отвечает на вопросы, поэтому далеко не всегда с первого раза удается правильно определить остроту зрения.
У детей дошкольного возраста острота зрения определяется по специальным детским таблицам с изображением фигурок. Лучшей считается таблица Е. М. Орловой. Исследование остроты зрения по таблице Головина-Сивцева с кольцевыми изображениями возможно лишь с 5 лет и старше.
Острота зрения устанавливается по той строке, в которой были правильно названы все знаки без исключения. При исследовании отмечается и острота зрения выше 1,0 (1,5 - 2,0). При остроте зрения менее 0,1 рекомендуется приблизить ребенка к таблицам. Оценка остроты зрения при этом проводится следующим образом: если ребенок различает знаки 1-й строки с расстояния 4 м, то острота зрения 0,08, 3 м - 0,06, 2,5 м - 0,05, 2 м - 0,04 и 1 м - 0,02.
Все дети с пониженной остротой зрения, даже небольшой степени (начиная с 0,9), должны быть показаны офтальмологу.
Для детей с отклонениями в состоянии здоровья и для перенесших острые заболевания на период выздоровления следует предусмотреть мероприятия, направленные на ослабление неблагоприятного влияния условий среды как на орган зрения, так и на организм в целом. Особое внимание должно быть обращено на детей, часто болеющих, с хроническими очагами инфекций. К этим мероприятиям относятся некоторые ограничения при проведении обязательных занятий, временное исключение занятий, требующих значительного напряжения зрительных функций. Это относится в первую очередь к детям с близорукостью. Для них особенно важны соблюдение рекомендуемой длительности занятий, своевременное переключение на отдых, правильная его организация и т. д.
Воспитатели должны хорошо знать детей с недостатками зрения, нуждающихся в индивидуальном наблюдении. Таких детей следует ограничить в занятиях или в отдельных случаях даже полностью освободить от некоторых из них. Подробные сведения об этом воспитатели систематически получают от врача и медицинской сестры детского учреждения.
Не менее важное значение имеет вопрос о наличии нарушений зрения у родных и близких ребенка. Существенная роль наследственности в формировании рефракции глаза у человека сейчас уже не вызывает сомнений. Поэтому дети, у которых в анамнезе имеются указания на плохое зрение у членов семьи, должны быть под особо пристальным наблюдением врачей - педиатра и офтальмолога. Дальнозоркая рефракция является физиологической для дошкольного возраста, но наблюдаемое замедление возрастного развития дальнозоркой рефракции, высокие ее степени (свыше 3,0 - 4,0 диоптрий) требуют регулярного наблюдения.
В профилактике зрительных расстройств большое значение имеет совместная работа врача, воспитателя и родителей. Ведь нередко воспитатель первый отмечает симптомы "зрительной усталости" ребенка на занятиях (об этом необходимо сразу же информировать медицинских работников детского учреждения).
В нашей стране имеются специальные дошкольные учреждения для детей с нарушением зрения, косоглазием и его последствиями. В этих учреждениях дети получают лечение зрительных расстройств. Эффективность лечения тем выше, чем раньше оно начато. В домашних условиях тренировочные упражнения глаза обязательно продолжаются по рекомендации специалиста.
Важно подчеркнуть
Как предупредить развитие хронического тонзиллита у детей дошкольного возраста?
Хронический тонзиллит - это общее инфекционное аллергическое, заболевание с локализацией воспалительного процесса в нёбных миндалинах. Возбудители хронического тонзиллита - стрептококк и стафилококк. Одной из причин развития хронического тонзиллита являются повторные ангины и повторные острые респираторные заболевания.
Мероприятия для профилактики хронического тонзиллита: рациональное питание - грудное вскармливание на первом году жизни ребенка, богатая витаминами, с правильным соотношением белков, жиров и углеводов пища в более старшем возрасте; систематическое закаливание; своевременное полное лечение ангин, ОРЗ; оздоровление родителей и других родственников, имеющих хронические очаги инфекции, особенно хронический тонзиллит; своевременная диспансеризация часто болеющих детей с осмотрами у врачей-специалистов; своевременное лечение воспалительных заболеваний полости носа и придаточных пазух носа, восстановление нормального носового дыхания; санация кариозных зубов; оперативное лечение при аденоидах.
Что делать, чтобы у ребенка были здоровые зубы?
Зубы у детей дошкольного возраста портятся чаще всего у физически ослабленных, часто болеющих детей, а также у детей с аллергическими проявлениями, начальными симптомами рахита, гипотрофии, у рано переведенных на искусственное вскармливание. Поэтому важно заботиться об укреплении организма такого ребенка: соблюдать режим, больше бывать с ним на свежем воздухе, заниматься физкультурой, закаливанием. Особенно важно правильное питание: ежедневно он должен получать 0,5 л молока или кисломолочных продуктов, мясо, рыбу, черный хлеб, разнообразные овощи и фрукты во все сезоны года. Ограничивать надо каши, мучные, сдобные изделия, сладости. При этом надо приучать детей к твердой пище. Это укрепляет зубы и десны. Привычку полоскать рот после еды и чистить зубы утром и вечером надо воспитывать у детей с 2 - 3 лет. Не реже 2 раз в год надо посещать с ребенком стоматолога.
Если ребенок нездоров...
Правильный уход за больным ребенком, строгое выполнение назначений врача помогают своевременному и полному его выздоровлению, а также способствуют профилактике осложнений.
В случае любого острого заболевания родители должны вести запись температуры с указанием основных симптомов и выполненных назначений примерно по такой схеме.
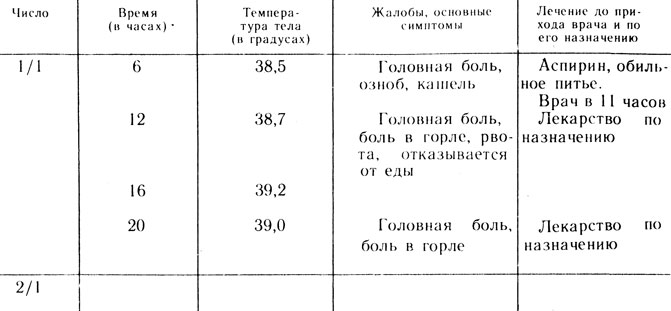
Таблица 18
До прихода врача заболевшего ребенка следует уложить в постель, измерить температуру. Если температура больше 38,5°, до прихода врача можно дать одну дозу жаропонижающего лекарства (аспирин, анальгин с учетом возраста ребенка); антибиотики и сульфаниламидные препараты детям дают только по назначению врача. Если повышение температуры сопровождается ознобом, ребенка надо хорошо укрыть, положить к ногам грелку (температура воды 45°) и напоить горячим чаем (с лимоном, протертой клюквой, медом - 1 ложка меда на стакан воды, если у ребенка нет аллергии). Озноб чаще всего заканчивается обильным потом. В этом случае ребенка надо насухо вытереть полотенцем, сменить ему нательное и постельное белье (рубашка должна быть из хлопчатобумажной ткани).
Иногда у детей при высокой температуре могут быть судороги. В этих случаях необходимо вызвать "скорую помощь". До приезда "скорой помощи" дать ребенку жаропонижающее средство, на голову положить холодную примочку; следить, чтобы ребенок не упал, не прикусил язык.
Повышение температуры у детей часто сочетается с головными болями, рвотой. Если у малыша любое острое заболевание с подъемом температуры сопровождается этими симптомами, то основная помощь до прихода врача направлена на ее снижение. Частыми симптомами острого заболевания ребенка являются насморк, кашель (сухой или влажный), охриплость голоса, боль в горле при глотании. При наличии любого из этих симптомов ребенка надо оставить дома и вызвать участкового врача.
Одним из серьезных симптомов острого заболевания являются внезапно появившиеся боли в животе, которые могут сопровождаться рвотой, высокой температурой. В этих случаях надо срочно вызвать врача; до его прихода категорически запрещается давать ребенку болеутоляющие лекарства, слабительные, ставить клизму, класть на живот грелку. Ребенка надо уложить в постель, поить водой (чаем), не кормить насильно. Если начало острого заболевания сопровождается сильным возбуждением, чувством страха, то до прихода врача надо дать настойку валерианы (1 капля на каждый год жизни с небольшим количеством воды).
Как измерить температуру?
У больного ребенка температуру следует измерять утром после пробуждения (в 7 - 8 часов) и вечером (в 17 - 18 часов), по назначению врача температуру измеряют чаще, каждые 3 - 4 часа. При измерении температуры под мышками или в паху термометр держат 10 минут, в прямой кишке - 5 минут, при этом она обычно на 0,3 - 0,5° выше, чем при измерении под мышкой.
Как поставить горчичники, банки?
Эти процедуры вызывают расширение кровеносных сосудов, что ускоряет рассасывание воспалительного процесса.
Горчичники применяют чаще всего при заболеваниях органов дыхания. На тело ребенка старшего дошкольного возраста кладут обычный аптечный горчичник (8X12 см), смочив его предварительно теплой водой. Если ребенок жалуется сразу на сильное жжение, горчичники снимают и ставят через слой марли. Ребенку раннего возраста горчичники ставят через льняную тряпку или марлю. Держать горчичник надо 5 - 10 минут до появления легкого покраснения кожи. После горчичников малыша надо тепло одеть и уложить в постель.
Горчичники можно сделать из сухой горчицы. Для этого берут равные количества сухой горчицы (порошок) и муки, растирают и разводят теплой водой до густоты сметаны, затем тонким слоем наносят на льняную мягкую тряпочку, складывают ее пополам так, чтобы горчица оказалась внутри, и чистой стороной кладут на тело ребенка (на грудь), на спину. Держать такой горчичник надо 5 - 10 минут.
Банки детям ставят только после 3 лет при воспалительных заболеваниях органов дыхания (бронхит, воспаление легких). Делает это медицинская сестра по назначению педиатра.
Если назначена очистительная или лечебная клизма...
Баллон для клизмы перед употреблением кипятят. Вода для клизмы должна быть кипяченой, температура воды 25 - 28°; количество воды детям старше года 200 - 250 мл. Набирают воду в баллон и, поднимая наконечник кверху, выпускают воздух. Наконечник, смазанный вазелином, вводят в задний проход на 3 см. Ребенок должен лежать на правом боку, согнув ноги в коленях. Баллон сжимают, пока из него не выйдет вода, затем, не разжимая баллона, вынимают наконечник из заднего прохода.
Ягодицы надо держать сомкнутыми в течение 3 - 5 минут, затем ребенка сажают на горшок (ребенку до года подкладывают пеленку).
Лечебные клизмы ставят детям по назначению врача после очистительной клизмы для лучшего всасывания вводимого лекарственного препарата, температура раствора при этом 36 - 35°.
Основные требования к уходу за ребенком с острым заболеванием:
1. Соблюдение гигиенических условий помещения, чистота, постоянное проветривание, влажная уборка. Температура воздуха в комнате больного не должна быть выше 18 - 20° (для детей грудного возраста 21 - 22°).
2. Смена белья нательного и постельного по мере загрязнения, иногда 2 - 3 раза в сутки, если ребенок сильно потеет.
3. Одежда больного не должна стеснять движений, на ночь дневную одежду необходимо заменять на ночную рубашку (из хлопка).
4. Ежедневно утром и вечером надо проводить туалет больного - мыть лицо, шею, чистить зубы.
5. Купание больного ребенка проводят в период выздоровления, когда температура не повышается и нет острых симптомов болезни; гигиенические ванны рекомендуется 1 раз в 5 дней.
6. Питание назначает врач индивидуально в зависимости от диагноза, течения болезни, назначенного лечения.
Что должно быть в домашней аптечке для ребенка?
Вата, марля, бинт, компрессная бумага, газоотводная трубочка, баллон для клизмы, горчичники, банки, пипетки для глаз и носа, детский крем, детское мыло, настойка календулы.

Таблица 19. Дозировка лекарств для домашней аптечки ребенка в граммах
Рекомендуется в аптечке иметь для наружного употребления прокипяченное растительное масло, вазелин, 3%-ный раствор перекиси водорода, борную кислоту, 5%-ный раствор йода, нашатырный спирт, перманганат калия; для внутреннего употребления - анальгин, амидопирин, ацетилсалициловую кислоту (аспирин), карболен (активизированный уголь), горькую соль (слабительное), питьевую соду, настойку валерианы, димедрол или супрастин, тавегил; травы - цветки ромашки, дубовую кору, листья эвкалипта, корень валерианы, пустырник.
Лекарства должны храниться в прохладном и недоступном для ребенка месте. Во избежание ошибки при даче ребенку лекарства надо обязательно прочитать этикетку.
|
ПОИСК:
|
© ROGHDENIEREBENKA.RU, 2010-2019
При копировании материалов активная ссылка обязательна:
http://roghdenierebenka.ru/ 'Беременность, рождение и первые годы жизни ребёнка'
При копировании материалов активная ссылка обязательна:
http://roghdenierebenka.ru/ 'Беременность, рождение и первые годы жизни ребёнка'