
Глава II. Физиологические роды и их ведение
Роды - сложный биологический процесс изгнания плода, достигшего жизнеспособности, из полости матки. Этот процесс включает три компонента: раскрытие шейки матки, продвижение плода по родовому каналу и его рождение, отделение и выделение плаценты.
Ведущее значение в осуществлении этого процесса принадлежит сократительной деятельности матки. Механизм координированных сокращений различно расположенных мышечных пучков в упрощенном варианте можно представить следующим образом:
1) попеременное возбуждение центров вегетативной нервной системы в гипоталамусе сопровождается выделением соответствующего медиатора на конце рецептора;
2) под влиянием медиатора симпатической нервной системы (норадреналин и адреналин) происходит сокращение продольно расположенных мышечных пучков в слоях миометрия при одновременном активном расслаблении циркулярно (поперечно) расположенных пучков;
3) в ответ на максимальное возбуждение центра симпатической нервной системы и выделение большого количества норадреналина происходит возбуждение центра парасимпатической нервной системы;
4) под влиянием медиатора парасимпатической нервной системы (ацетилхолин) начинают сокращаться циркулярные мышцы при одновременном расслаблении продольных. Амплитуда сокращений циркулярных мышц значительно ниже, чем продольных;
5) при достижении максимального сокращения циркулярных мышц наступает максимальное расслабление продольных;
6) после сокращения матки (систола+диастола схватки) наступает период полного расслабления матки (пауза между схватками), когда происходит восстановительный синтез сократительных белков миометрия.
Медиаторы симпатической нервной системы адреналин и норадреналин одновременно воздействуют на α- и β-адренорецепторы. При этом α-адренорецепторы располагаются на мембране ГМК продольных мышц, β-адренорецепторы - на мембране ГМК циркулярных мышц. Этим объясняется эффект координированных, синхронных и попеременных сокращений и расслаблений отдельных мышечных пучков, объединенных соединительнотканным каркасом в единый орган - матку.
Сократительная деятельность матки характеризуется частотой схваток (количество за 10 мин), их продолжительностью, силой (амплитуда сокращения стенки матки) и болезненностью, которая зависит от порога болевой чувствительности женщины и силы схватки (при амплитуде схватки свыше 25 - 30 мм рт. ст. появляется ощущение боли). В свою очередь сила сокращения (амплитуда схватки) зависит от базального тонуса (тонус покоя). Тонусом считают длительное напряжение стенок матки в покое между схватками, которое в свою очередь определяется морфологической структурой миометрия, растяжением матки, внутриматочным давлением (давление в полости амниона).
Внутриматочное давление (ВМД) повышается в схватку и снижается в промежутке между схватками. Неравномерное и быстрое повышение ВМД приводит к несвоевременному излитию околоплодных вод. Установлено, что при сокращении матки давление в полости амниона (интраамниальное), в толще миометрия (интрамиометральное) и в интравиллезных пространствах почти одинаковое.
Нормальная, координированная СДМ в родах характеризуется тем, что сила сокращений дна матки больше, чем нижележащие отделов (тройной нисходящий градиент), а также синхронностью сокращений, расслаблением всех отделов матки и совпадением пиков, не одновременным, а попеременным сокращением различно расположенных мышечных пучков, наличием активного расслабления ткани миометрия, сохранением или небольшим повышением базального тонуса матки во время родов, безболезненностью или небольшой болезненностью схваток.
Характеристика сокращений матки в родах. Кривая сокращения матки в схватку имеет характерную конфигурацию. Восходящий отдел (систола схватки) составляет 1/3 кривой. Длительность периода расслабления (диастола) соответствует 2/3 продолжительности сократительного процесса. Продолжительность систолы 30 с, диастолы 60 - 120 с. За тонус покоя (базальный тонус) принимают наиболее низкое напряжение миометрия между двумя сокращениями, которое в нормальных родах составляет 10 мм рт. ст., а поле, очерчиваемое кривой сокращения матки, определяют термином "активное давление".
Амплитуду сокращения оценивают как разность между тонусом и пиком сокращения, частота сокращений - это их количество в единицу времени - чаще всего за 10 мин. Порог болевой чувствительности лежит в пределах от 15 до 20 мм рт. ст.
Болезненные сокращения являются следствием гипоксии на клеточном уровне и ацидоза миометрия, обусловленных спастическим сокращением циркулярных мышечных пучков, несоответствием процессов сокращения продольных мышц и чрезмерно сильного (насильственного) растяжения циркулярных мышечных пучков, а также сдавлением нервных сплетений, особенно в области параметрия и промежности.
Большое значение в понимании характера схваток (координированные или дискоординированные) имеет изучение процессов возникновения и распространения волны сокращения. Исследования, проведенные R. Ca1deyro-Barcia и H. Alvarez (1962) с использованием оригинальной методики измерения сократительной активности матки с помощью микробаллончиков, помещаемых в стенке матки в нескольких местах одновременно, позволили выявить ряд особенностей сократительной деятельности матки в родах.
Волна сокращения начинается в области одного из трубных углов (водитель ритма) и распространяется с убывающей силой вниз к нижнему сегменту и шейке матки. Скорость распространения сокращения матки составляет 2 - 5 см/с, и через 15 - 20 с сокращается вся матка. По-видимому, водитель ритма находится в месте, противоположном расположению плаценты. Плацента локализуется симметрично очагу возбуждения (доминанта родов) в коре головного мозга и овулированному яичнику, что способствует физиологическому течению родов. Однако гистологически наличие водителя ритма в матке не подтверждено, хотя такой центр выявляют при проведении электрофизиологических исследований. Большая часть волны направлена книзу и лишь небольшая ее часть идет к дну матки. Каждый участок матки, к которому подходит волна сокращения, начинает сокращаться, причем максимум сокращения наступает через 30 - 60 с.
Продолжительность сокращения матки (схватка) в родах составляет в среднем 60 - 90 с. Релаксация складывается из двух фаз: быстрой, определяемой пальпаторно, длящейся около 50 с, протекающей независимо от частоты сокращений, и медленной, которая не выявляется пальпаторно и длится около 100 с.
Длительность релаксации уменьшается при увеличении частоты сокращений. В экспериментах на животных установлено, что волны сокращения начинаются в рогах матки и направляются книзу. Это свидетельствует о том, что функциональная активность дна матки выше по сравнению с остальными ее отделами. S. R. M. Reynolds и соавт. (1954) определяют это явление как "доминирование дна". Преобладание функции дна проявляется не только в том, что волна сокращения направляется книзу, но и в том, что наиболее сильное, поскольку в этой области мышечный слой более мощный. Кроме того, благодаря ретракции здесь состредоточивается больше мышечных волокон, а, как показали исследования Б. И. Железнова (1973, 1975), концентрация сократительных белков также уменьшается по мере удаления от тела в направлении шейки, поэтому сила сокращения в дне наибольшая.
В соответствии с принципом тройного нисходящего градиента волна нормального сокращения имеет три особенности:
1) волна сокращения имеет определенное направление. Если сокращение начинается в дне, то волна сокращения переходит на тело матки и почти исчезает в нижнем сегменте. В связи с этим верхние сегменты матки сокращаются сильнее, чем нижние и вызывают смещение мышечных волокон кверху;
2) длительность волны сокращения уменьшается по мере ее перемещения от дна матки к нижнему сегменту, что обеспечивает более выраженный эффект действия верхних сегментов. За счет натяжения нижних сегментов матки создается возможность раскрытия шейки в направлении от тела;
3) интенсивность сокращения матки (амплитуда) уменьшается по мере ее распространения книзу. В нижнем сегменте она равна 50 - 70% силы сокращения тела. В теле матки сила сокращения при измерении по внутримышечной методике регистрации составляет 50 - 120 мм рт. ст., а в нижнем сегменте - только 25 - 60 мм рт. ст., т. е. в 2 - 3 раза меньше.
На рис. 9 представлена схема тройного нисходящего градиента: уменьшение длительности сокращения от дна к нижним отделам матки; одновременное сокращение дна и тела матки на вершине схватки (совпадение пиков сокращения), возвращение тонуса покоя к исходному уровню; отсутствие сокращения поперечно расположенных мышечных пучков нижнего сегмента и шейки матки.
![Рис. 9. Тройной нисходящий градиент (схема) [Caldeyro-Barcia R., 1965]](pic/000010.jpg)
Рис. 9. Тройной нисходящий градиент (схема) [Caldeyro-Barcia R., 1965]
По данным R. Caldeyro-Barcia (1950), раскрытие шейки матки обусловлено действием следующих механизмов: давлением, оказываемым на шейку предлежащими водами либо головкой плода, которое возрастает при каждом сокращении; повышением внутриматочного давления в схватку; усилением продольной тракции, осуществляемой верхним сегментом матки, сила которой возрастает во время расслабления нижнего сегмента.
Для достижения максимального раскрытия шейки матки сокращения всех слоев миометрия должны быть полностью скоординированными, т. е. сокращения в момент пика схватки должны охватывать всю матку.
В условиях нормальной родовой деятельности сокращения отдельных сегментов и слоев матки скоординированны так, что их пики точно совпадают по времени, несмотря на то что сокращения отдельных мышечных пучков начинаются и заканчиваются в разные периоды. Из этого следует, что по мере удаления от места расположения водителя ритма продолжительность сокращений уменьшается. Амплитуда сокращений уменьшается по направлению от верхних отделов матки к нижним. Сила сокращений также уменьшается от тела книзу соответственно уменьшению толщины мышцы матки и содержания сократительных белков. Аналогичные данные о спонтанной сократительной активности и сокращениях отдельных сегментов матки получены Л. С. Персианиновым и соавт. (1975), L. Lindgren (1973); J. M. Beazlly (1979) (рис. 10).
Поскольку сокращения всех сегментов и слоев миометрия достигают пика в одно и то же время, их суммарное действие вызывает значительное повышение внутримышечного давления. Синхронизированные периоды расслабления миометрия и снижение эндоамниотического давления также приходятся на одно время, что в итоге обусловливает полное расслабление всей матки. Расслабление миометрия необходимо для восстановления уровня сократительных белков в матке и пополнения энергии сокращения.
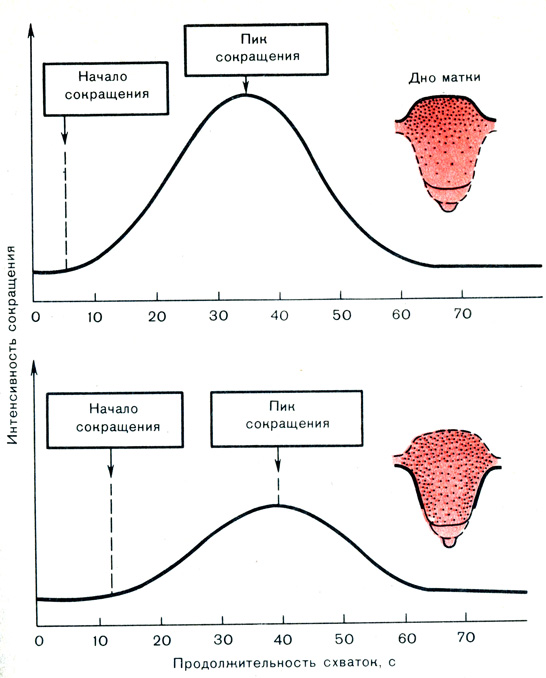
Рис. 10. Схема, последовательность сокращения (дна, тела) и расслабления (нижнего сегмента) матки
В первом периоде родов при каждом сокращении матки длина ее верхней части (дно и тело, точнее, продольно расположенные мышечные пучки) уменьшается, в результате чего совершается продольная тракция мышц шейки матки, ее укорочение, сглаживание и раскрытие. Тракция обязательно^ происходит и в нижнем сегменте, который сокращается со значительно меньшей силой, чем тело. Во время родов после каждого сокращения утолщается и укорачивается тело (ретракция), тогда как шейка сглаживается и раскрывается.
При нормальной сократительной деятельности матки давление, оказываемое нижним сегментом на головку плода не превышает 200 мм рт. ст. Мышечные пучки в нижнем сегменте расположены преимущественно циркулярно и во время сокращения дна и тела матки активно расслабляются. В начале родов, в период сглаживания шейки, нижний сегмент подтягивается кверху так, что располагается в области, где отмечается наибольшая окружность предлежащей части.
По данным D. N. Danforth (1970), длина шейки матки в III триместре беременности (37 нед) около 3 - 4 см, а нижнего сегмента 6 см. Длина этих двух сегментов составляет 10 см и соответствует расстоянию от наружного зева до того места, где определяется наибольшая окружность головки.
В первом периоде родов при раскрытии зева на 8 см нижний сегмент и шейка прилегают к головке ниже того места, где отмечается ее наибольшая окружность, при раскрытии зева от 8 см до полного раскрытия шейки матки - ниже этого места.
В процессе родов в период сокращения матки предлежащая часть плода перемещается книзу, а в период расслабления снова возвращается в исходное положение. Эти движения предлежащей части синхронны с изменениями эндоамниотического давления. В период схватки предлежащая часть плода скользит по внутренней стенке родового канала, оказывая на нее давление. Стенка нижнего сегмента и канала оказывает сопротивление опускающейся предлежащей части. Сопротивление со стороны родового канала вызывает увеличение коэффициента трения. При длительном безводном промежутке коэффициент трения может увеличиться во много раз, в связи с чем возможны нарушения целости ткани матки (ссадины, надрывы), усиление давления на головку плода, увеличение продолжительности родов.
R. C. Burnchill (1967) с помощью метода измерения эндоамниотического давления рассчитал величину работы, которая требуется для полного раскрытия маточного зева. Он установил, что около 80% работы используется на раскрытие шейки до 8 см (процент этот несколько ниже у многорожавших и молодых женщин). Автор рассчитал, что сила, действующая на плод в перерыве между сокращениями составляет 66 кг, а во время сокращения - 88 кг, т. е. в сумме 154 кг на всю поверхность плода. Несомненно, при дискоординированной родовой деятельности, сопровождаемой значительным повышением напряжения стенки нижнего сегмента и шейки матки, увеличением внутриматочного давления, частоты и длительности схваток, сила, действующая на плод, возрастает, оказывая грубое механическое воздействие на головку плода и создавая угрозу возникновения внутричерепного кровоизлияния.
Физиологические роды и их ведение. Роды - сложный многозвеньевой процесс, в регуляции которого участвуют многие системы, тесно связанные между собой. Различают три основных типа регуляции СДМ как основного органа, определяющего процесс родов: миогенную регуляцию, основанную на особенностях морфологической структуры матки; нейрогенную, осуществляемую центральной и вегетативной (симпатическая и парасимпатическая) нервной системой; эндокринную (гормональную) регуляцию.
Необходимо отметить взаимозависимость этих основных типов регуляции СДМ. От физиологического равновесия симпатической и парасимпатической нервной системы и локализации водителя ритма в миометрии зависит координированность сокращений продольных мышечных пучков при активном расслаблении циркулярно и спиралеобразно расположенных мышечных волокон, а также более сильное сокращение дна и тела матки по сравнению с нижним сегментом, синхронность пиков сократительной волны на всех участках матки. В свою очередь функция вегетативной нервной системы в определенной мере подчиняется коре головного мозга, структурам лимбического комплекса, которые осуществляют "высшую и самую тонкую регуляцию родов" [Персианинов Л. С., 1975].
Системы регуляции функции матки в родах являются равнонаправленными, поэтому правильнее считать их единой нейроэндокринной системой управления родовым процессом. В определенной степени типы (механизмы) регуляции дублируют друг друга, в связи с чем повышается надежность основной функции женского организма - репродуктивной.
От начала регулярной родовой деятельности (1 - 2 схватки за 10 мин) до полного раскрытия маточного зева (первый период родов) проходит в среднем 10±2 ч. При этом продолжительность родов в часах соответствует раскрытию шейки матки в сантиметрах. Так, при длительности родов 8 ч следует ожидать раскрытия маточного зева не менее чем на 8 см. Однако скорость раскрытия шейки матки не всегда составляет 1 см/ч. Роды - процесс неравномерный. В первые 4 - 5 ч должны произойти сложные структурные преобразования шейки матки: ее укорочение, сглаживание и слияние с нижним сегментом матки; одновременно происходит медленное раскрытие шейки матки, скорость которого постепенно возрастает.
При нормальном течении родов процесс раскрытия шейки матки совпадает с постепенным продвижением головки плода, скорость которого увеличивается так же неравномерно. В первом периоде родов она составляет 1 см/ч, и через 8 ч регулярной координированной родовой деятельности ведущая точка предлежащей части плода должна отстоять от входа в малый таз также на 8 см.
Совпадение скоростей раскрытия шейки матки и продвижения плода характерно для абсолютно нормальных родов и полностью координированной родовой деятельности. После полного раскрытия шейки матки скорость продвижения головки по родовому каналу возрастет до 4 см/ч. Практически достаточно не более 4 - 8 потуг для рождения плода. Если при полном раскрытии шейки матки предлежащая часть все еще прижата к входу в таз, то следует думать об аномальной форме входа в малый таз, клиническом несоответствии размеров головки плода и таза матери той или иной степени выраженности, а также о нарушении координации СДМ. Все это приводит к нарушению соответствия процессов раскрытия и продвижения, в связи с чем необходимо применять препараты спазмолитического действия.
В связи с неравномерностью процесса раскрытия шейки матки и продвижения плода по родовому каналу, как и процесса отделения и выделения плаценты, различают несколько фаз в каждом из трех периодов родов.
В первом периоде родов (период раскрытия) E. Fridmann (1967) выделяет три фазы (рис. 11).
![Рис. 11. Графическое изображение периода раскрытия шейки матки [Friedmann E., 1967]. 1 - первородящие; 2 - повторнородящие](pic/000012.jpg)
Рис. 11. Графическое изображение периода раскрытия шейки матки [Friedmann E., 1967]. 1 - первородящие; 2 - повторнородящие
Первая, латентная, фаза начинается с установления регулярного ритма схваток и заканчивается сглаживанием шейки и раскрытием маточного зева на 4 см.
Структурные изменения и раскрытие шейки матки в латентной фазе родов являются главными, но не основными, показателями динамики родового процесса, так как раскрытие шейки матки само по себе далеко не всегда указывает на начало родов, а может быть обусловлено старыми разрывами шейки матки III степени, истмико-цервикальной недостаточностью. Если, несмотря на регулярную родовую деятельность, не происходит раскрытия шейки матки, то вправе ли врач считать, что роды не начались? В этом случае он не диагностирует патологию (дистоция, ригидность шейки матки, врожденная аномалия) и примет неправильное решение: продолжать наблюдение, что приведет к более тяжелому течению родов.
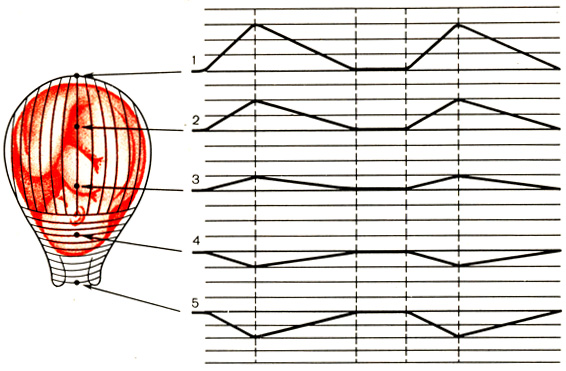
Рис. 12. Синхронность сокращения дна (1) и тела (2, 3) матки и одновременное, сопряженное, активное расслабление нижнего сегмента (4) и шейки матки (5), по данным наружной многоканальной гистерографии (схема)
По данным наружной гистерографии, латентная фаза родов характеризуется синхронностью сокращений всех отделов матки, наличием тройного нисходящего градиента, полным совпадением пиков сокращений всех отделов матки (рис. 12). При сокращении дна и тела матки поперечно расположенные мышечные волокна нижнего сегмента и шейки матки активно расслабляются. Начало систолы и окончание диастолы схватки в разных отделах матки (по вертикали) не совпадают. Синхронны лишь пики сокращения и повышения внутримиометрального и внутриамниотического давления (рис. 13).
Продолжительность латентной фазы периода раскрытия составляет в среднем 5 ч. Эту фазу называют латентной потому, что схватки в этот период безболезненные или малоболезненные и при физиологических родах дополнительной медикаментозной терапии не требуется.
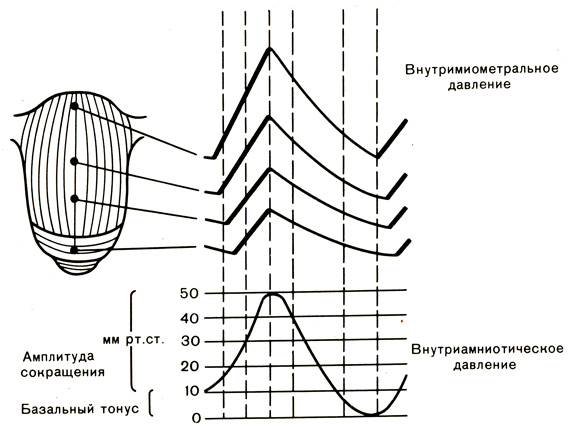
Рис. 13. Изменения внутримиометрального и внутриамниотического давления во время схватки по данным внутренней токографии
Однако женщинам группы риска в отношении развития аномалий родовой деятельности (пожилой и юный возраст первородящей, крупный и небольшой к сроку родов плод, признаки инфантилизма и пороки развития матки, миома матки, отягощенный акушерско-гинекологический анамнез, тазовое предлежание плода, двойня, поздний токсикоз и анемия беременных, нейроциркуляторная дистония) в латентной фазе родов целесообразно назначать свечи со спазмолитиками.
После раскрытия шейки матки на 4 - 8 см начинается вторая, активная, фаза родов, которая характеризуется интенсивной родовой деятельностью и довольно быстрым раскрытием маточного зева. Средняя продолжительность этой фазы 3 - 4 ч. При координированной родовой деятельности в активной фазе родов сокращение продольной мускулатуры дна и тела матки сопровождается активным расслаблением циркулярно расположенных мышечных пучков нижнего сегмента и шейки матки.
Необходимо подчеркнуть, что существует имеющая важное значение зависимость между базальным тонусом, амплитудой и частотой сокращения матки. При повышении тонуса миометрия частота схваток увеличивается, но их амплитуда (сила) уменьшается. Внутриматочное давление в схватку в первом периоде родов немного более 100 мм рт. ст. После своевременного излития околоплодных вод или проведения амниотомии активная фаза периода раскрытия шейки матки укорачивается, так как вследствие уменьшения объема матки снижается тонус миометрия и увеличивается амплитуда сокращения матки.
Из клинической практики известно, что через короткий промежуток (в среднем 15 - 30 мин) после своевременного излития околоплодных вод преходящее снижение сократительной активности сменяется ее значительным повышением вследствие адаптации волокон мышцы матки к новому объему полости матки и увеличения амплитуды (силы) схваток. Для того чтобы установить характер сокращений матки (координирбванные или дискоординированные) важно определить частоту и ритм схваток, их продолжительность и силу сокращения по секундомеру.
При появлении умеренной болезненности во время схваток в результате интенсивной родовой деятельности необходимо применить лечебные средства, оказывающие аналгезирующее и спазмолитическое действие, для поддержания реципрокности сокращения дна, тела и активного расслабления нижнего сегмента матки и маточного зева.
Скорость раскрытия шейки матки в активной фазе родов составляет 1,5 - 2 см/ч, поэтому для сохранения соответствия силы сокращения и продвижения головки с раскрытием родовых путей, предотвращения разрывов шейки матки и чрезмерного механического давления на головку плода женщинам группы риска в отношении развития дискоординации сокращений мышц матки (ДСММ) необходимо назначить спазмолитики.
Роды - это работа матки, направленная на раскрытие родового канала, продвижение и изгнание плода, отделение и выделение плаценты и выполняемая с помощью двигательной силы матки. По данным Caldeyro-Barcia R., у многорожавших женщин при раскрытии шейки матки на 2 см активность матки, необходимая для полного раскрытия маточного зева, составляет 4000 - 8000 единиц Монтевидео. Это означает, что при средней амплитуде, повышающей эндоамниотическое давление до 50 мм рт. ст., число сокращений составляет 80 - 160, а при числе сокращений от 4 до 5 за 10 мин продолжительность первого периода варьирует от 8 до 10 ч.
После излития вод при раскрытии шейки матки на 4 - 5 см работа, необходимая для полного раскрытия, уменьшается на 30 - 40%. Это связано с тем, что сохранившийся до конца активной фазы родов плодный пузырь задерживает раскрытие шейки матки. В результате сокращения матки (схватки) возникает продольная тяга по оси плода и одновременно происходит циркулярное растяжение шейки матки плодным пузырем либо предлежащей частью. Предпосылкой нормального раскрытия является то, что силы раскрытия больше, чем сопротивление мягких частей, в частности шейки матки.
Третья фаза первого периода родов называется фазой замедления. Она начинается после раскрытия маточного зева на 8 см и продолжается до полного раскрытия шейки матки. Этот период у первородящих длится от 40 мин до 1 - 2 ч.
Данные о динамике основных амплитудно-временных параметров СДМ, полученных нами (И. С. Сидорова, Г. А. Джавахишвили) с помощью внутренней топографии в процессе нормальных родов у первородящих и повторнородящих женщин, представлена в табл. 1 и 2.
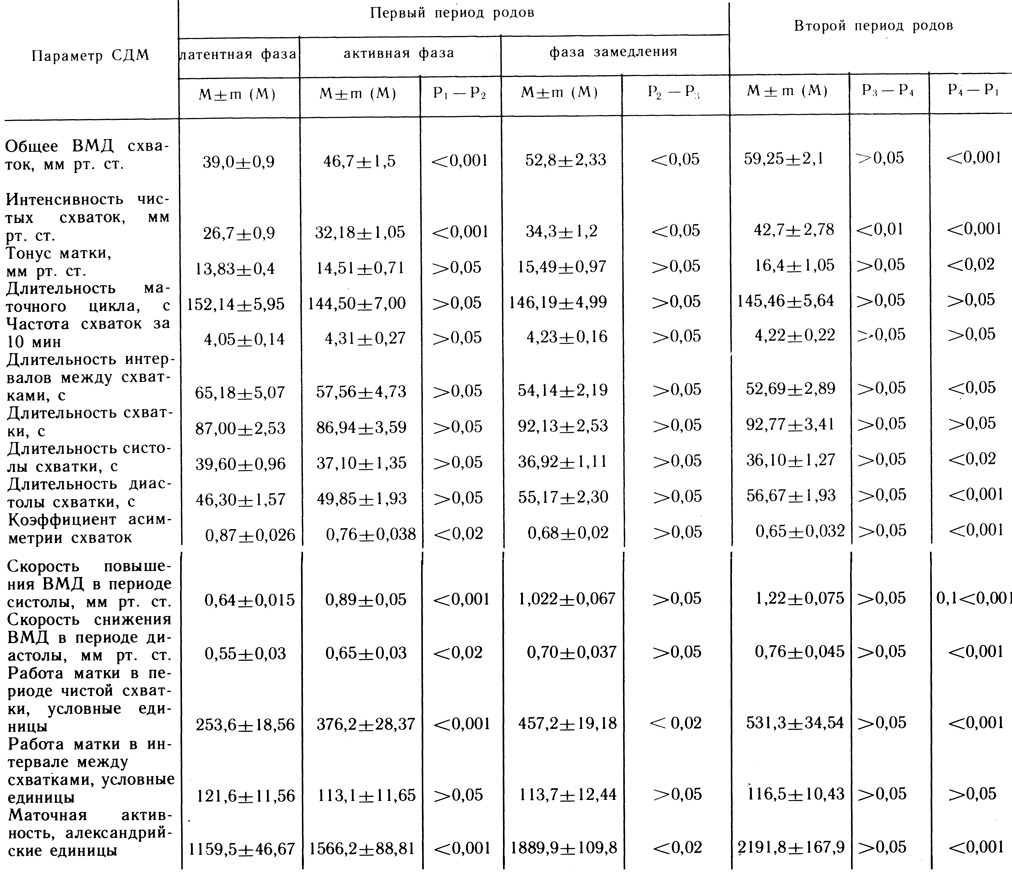
Таблица 1. Динамика основных амплитудно-временных параметров СДМ (по данным внутренней токографии ВМД) у здоровых первородящих
При отсутствии диспропорции таза матери и головки плода координированные сокращения матки обеспечивают нормальный биомеханизм родов при головном и тазовом предлежании, а также соответствующий приспособительный биомеханизм при аномальной форме таза.
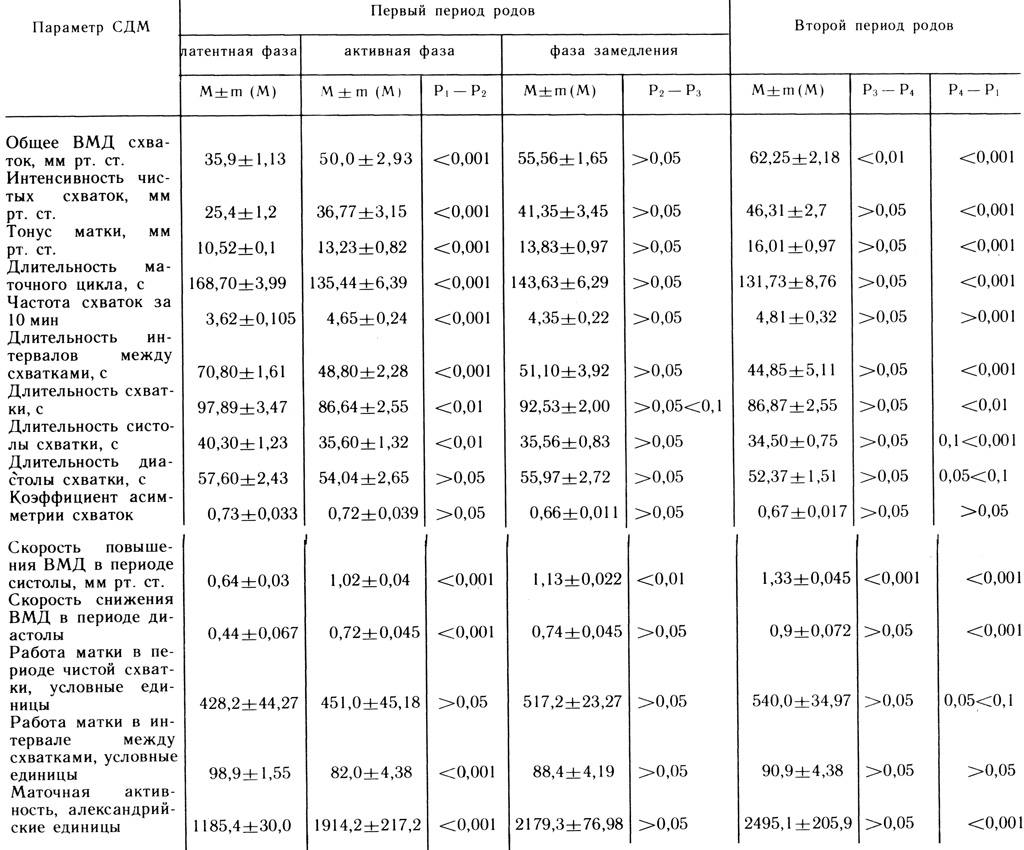
Таблица 2. Динамика основных амплитудно-временных параметров СДМ (по данным внутренней токографии ВМД) у здоровых повторнородящих
Таким образом, координированные сокращения различных отделов матки в родах, т. е. нормальная родовая деятельность, характеризуются синхронностью, безболезненностью или малой болезненностью, быстрым раскрытием шейки матки без повреждения ее ткани, оптимальным растяжением нижнего сегмента матки и одновременным продвижением плода по родовому каналу (предлежащая часть опускается в широкую и узкую часть полости малого таза под действием силы схваток без единой потуги). При нормальных родах скорость продвижения головки в первом периоде составляет 1 см/ч, так что к моменту полного раскрытия шейки матки нижний полюс головки находится в узкой части малого таза (рис. 14).
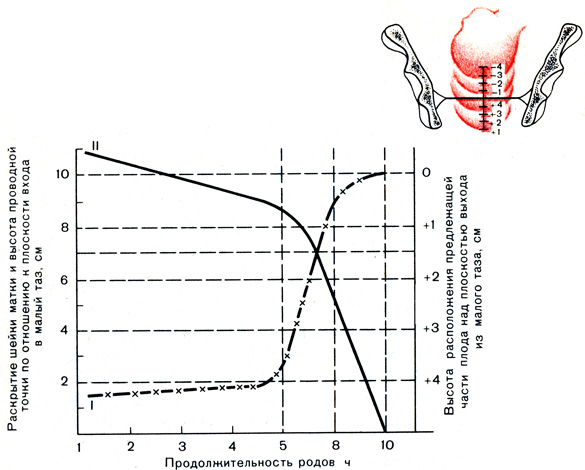
Рис. 14. Динамика раскрытия шейки матки и продвижение плода при нормальных родах. I - раскрытие шейки; II - высота предлежащей части
Сохранение плодного пузыря после раскрытия шейки матки на 5 - 6 см нельзя считать целесообразным. Отсутствие самопроизвольного излития вод в активной фазе родов свидетельствует о плотности оболочек плодного пузыря или недостаточном увеличении внутриамниотического давления вследствие повышения базального тонуса матки. В этом случае необходимо немедленно вскрыть плодный пузырь и применить препараты спазмолитического действия, иначе может нарушиться координированный характер родов и разовьется так называемая вторичная дискоординация родовой деятельности.
С момента полного открытия шейки матки начинается второй период родов (изгнание плода), который заканчивается рождением ребенка. Во втором периоде родов различают четвертую и пятую фазы: головка плода проходит широкую и узкую части полости малого таза, испытывая определенное механическое давление, после чего она быстро опускается на тазовое дно. В четвертой фазе требуется особенно тщательно наблюдение за состоянием плода с помощью кардиомонитора.
В конце второго периода родов, когда подлежащая часть рефлекторно раздражает рецепторы нижней трети влагалища и мышц тазового дна, к схваткам присоединяются потуги. Сокращения матки характеризуются наивысшей частотой и амплитудой, поскольку дополнительное давление брюшного пресса может быть равно силе сокращения матки в схватку. При этом, если на каждое сокращение матки накладываются сокращения брюшного пресса, внутриматочное давление повышается до 120 - 130 мм рт. ст., сокращения возникают несколько чаще, периоды расслабления становятся короче. Основной тонус матки сохраняется почти постоянным, составляя в нормальных родах 10 - 12 мм, или даже немного снижается.
В этот период наиболее физиологичным является положение роженицы на боку, так как в таком положении тонус матки несколько снижается. В результате амплитуда схваток увеличивается, частота сокращений не повышается или даже немного уменьшается, это, с одной стороны, ускоряет роды, с другой - улучшает кровоснабжение матки и маточно-планцентарный кровоток, что является благоприятным для плода.
Второй период родов - это не только механическое изгнание плода, но и подготовка его органов и систем к жизни вне организма матери, поэтому следует строго следить за тем, чтобы не нарушилось физиологическое течение этого периода. Преждевременное начало потуг может свидетельствовать об ущемлении передней губы шейки матки между лонным сочленением и головкой плода либо о спастическом сокращении поперечно расположенных гладкомышечных пучков нижнего сегмента или зева матки. Для того чтобы предотвратить развитие нарушений координированных сокращений мышц матки, во втором периоде родов целесообразно применять препараты спазмолитического действия.
Продолжительность второго периода родов у первородящих 30 - 60 мин, у повторнородящих 15 - 20 мин. Обычно 4 - 8 схваток-потуг достаточно для рождения плода. При более длительных потугах уменьшается маточно-плацентарное кровообращение, что может повлиять на состояние шейного отдела позвоночника плода. При искусственном усилении потуг головка рождается, но наружного поворота не происходит. Головка как бы втягивается внутрь родового канала, возникает опасность родовой травмы плода. В связи с этим предупреждение преждевременных потуг, рассечение при их наличии промежности, пудендальная анестезия являются обязательными мероприятиями, особенно при ведении запоздалых и преждевременных родов, при наличии небольшого или крупного плода, его тазовом предлежании, нефропатии беременных.
Общая продолжительность первого и второго периодов родов 10 - 12 ч у первородящих и 6 - 8 ч у повторнородящих. Различия в продолжительности родов у первородящих и повторнородящих отмечаются в основном в периоде раскрытия, в частности в латентной фазе первого периода родов, тогда как в активной фазе существенных различий не наблюдается.
У повторнородящих сократительная активность матки выше, раскрытие шейки матки происходит более легко, поэтому продолжительность родов уменьшается. Индивидуальные различия в величине и длительности схваток достаточно велики и разнообразны у отдельных пациенток.
При координированном характере СДМ и физиологическом течении родов плод не страдает во время сокращения матки, так как, с одной стороны, существуют системные компенсаторно-приспособительные механизмы, обеспечивающие адаптацию плода к акту родов, с другой стороны, изменения маточно-плацентарного кровотока бывают кратковременными. Частота сердцебиений плода почти не меняется, максимальные отклонения ее в первом периоде родов составляет ±12 уд/мин.
Во втором периоде родов выраженное изменение частоты сердцебиения плода наблюдается только при прохождении головки через узкую часть полости малого таза и вульварное кольцо (урежение до 110 - 100 ударов в минуту). Базальная частота сердечных сокращений плода в промежутках между схватками характеризуется определенной стабильностью (146±12,0 ударов в минуту); однако в схватку частота сердцебиений плода увеличивается до 156±12,0 уд/мин; в промежутке между потугами составляет 156 - 160 ударов в минуту, в потугу - уменьшается до 1404±22 ударов в минуту. Изменение ритма наступает через 15 - 30 с от начала схватки и быстро восстанавливается до исходного уровня. Частота сердцебиения плода в процессе схватки возрастает в среднем на 6,71±2,4 ударов, между схватками - на 5,44±1,66 ударов. Повышение частоты сердцебиений плода происходит в результате слабовыраженной гипоксии, вызванной снижением перфузии маточноплацентарного кровотока и повышенным тонусом блуждающего нерва, обусловленным сдавлением головки плода [Dinon M. Y. et al., 1984].
При физиологически протекающих родах у рожениц без выраженной соматической и генитальной патологии нет необходимости в проведении медикаментозного обезболивания, так как многие седативные и аналгезирующие средства оказывают депрессорное влияние на функцию внешнего дыхания. Установлена высокая биологическая целесообразность изменения внешнего дыхания роженицы в схватку и потугу, которое имеет большое значение в регуляции гомеостаза, маточно-плацентарного кровотока и сохранении сосудистого тонуса в различных бассейнах системы мать - плацента - плод.
Гипервентиляция и гипокапния компенсируют снижение маточно-плацентарного кровотока в схватку, физиологическое апноэ при потугах увеличивает содержание CO2 в крови матери и плода, необходимое для стимуляции дыхательного центра. Максимальная гипервентиляция и гипокапния в момент рождения плода обеспечивает резкое увеличение маточно-плацентарного кровотока и заполнение сосудов малого круга при первом вдохе ребенка [Суханова Л. П., 1985].
Своевременное вскрытие плодного пузыря, применение общепризнанного глюкозовитаминно-энергетического комплекса и препаратов спазмолитического действия позволяют предупредить развитие дискоординированных схваток, облегчают нетравматичное раскрытие маточного зева и прохождение плода по родовому каналу.
Преобладание тонуса адренергической (симпатическая) нервной системы у роженицы в процессе нормальных родов проявляется в умеренном повышении артериального давления в схватку, увеличении частоты пульса, дыхания, гипергликемии, содержания в крови катехоламинов, гистамина, серотонина, активации калликреинкининовой системы.
Обезболивание при координированных сокращениях матки необходимо проводить женщинам с низким порогом болевой чувствительности и неадекватной реакцией на схватку. В таких случаях аналгезирующие средства достаточно применить один раз в активной фазе, когда происходит интенсивное раскрытие шейки матки.
Более широкое использование рассечения промежности (эпизио- и перинеотомия) даже при нормальных родах позволяет избежать в последующем развития несостоятельности мышц тазового дна и опущения стенок влагалища.
Своевременно начатое обезболивание в родах является лучшим методом профилактики ДСММ и утомления роженицы в родах, поэтому медикаментозное обезболивание рассматривают как способ регуляции родовой деятельности [Расстригин Н. Н., 1983].
Сократительная активность матки в третьем периоде родов. После рождения плода объем матки резко уменьшается и на протяжении 2 - 3 схваток с амплитудой до 60 мм рт. ст., возникающих через 5 - 7 мин, отделяется и изгоняется плацента. В этот период в результате резкого уменьшения объема матки сокращения еще скоординированные, активность матки повышается до уровня, который не встречаем ни в какой другой ситуации.
Как показали исследования C. H. Hendricks (1962), внутриматочное давление превышает 300 мм рт. ст., что при частоте сокращений 2 - 3 за 10 мин вызывает увеличение ВМД до 900 единиц Монтевидео. Внутримиометральное давление во много раз превышает давление поступающей в матку крови, которое составляет 90 мм рт. ст. в маточной артерии. Это способствует нормальному гемостазу в раннем послеродовом периоде и предотвращает кровотечение из того места, откуда отделилась плацента.
В раннем послеродовом периоде частота сокращений матки снижается до 3 за 10 мин, а через час - до 2 за 10 мин. Увеличение амплитуды сокращений в третьем периоде родов обусловлено в основном изменением радиуса матки, что ведет к резкому повышению всей сократительной активности матки в целом.
После рождения плода в результате сокращения матки плацента сжимается и давление в сосудах пуповины повышается до 50 - 80 мм рт. ст. и затем, если пуповина не зажата, происходит трансфузия 60 - 80 мл крови из плаценты в организм плода. Пуповину при физиологических родах и удовлетворительном состоянии новорожденного пережимают после прекращения пульсации сосудов.
Гемостаз в раннем послеродовом периоде осуществляется за счет однонаправленных процессов: сокращения всех разнонаправленных мышечных пучков и смещения их относительно друг друга, в результате чего концевые сосуды плацентарной пощадки погружаются в более глубокие мышечные слои; сжатие устья спиральных артерий циркулярными мышцами и сократившимся миометрием.
При последовых и ранних послеродовых схватках кровь из миометрия (особенно его субплацентарной зоны) частично выталкивается в направлении магистральных сосудов.
При атонии миометрия в нем содержится до 800 - 1000 мл крови, что надо учитывать при удалении атоничной матки для адекватного и своевременного восполнения кровопотери.
При сокращении послеродовой матки в миометральный кровоток поступает определенное количество тромбопластических субстанций, в результате чего резко повышается (вплоть до тромбообразования) свертываемость крови. При нормальном (адекватном) сокращении матки тромбопластические и плазменные факторы вызывают образование тромбов только в сосудах плацентарной площадки, которая по существу является источником послеродового кровотечения. При резком снижении тонуса миометрия (гипотоническая слабость родовой деятельности) или дискоординированном сокращении отдельных участков (зон) миометрия активных тромбопластических субстанций может быть недостаточно или слишком много, в результате чего нарушается адекватность послеродового гемостаза и возникает либо гипотоническое кровотечение, либо регионарный (маточный) тромбогеморрагический синдром, являющиеся, по мнению В. Н. Серова, шоковыми изменениями ткани миометрия. Изменение гемостаза на так называемом органнотканевом уровне приводит к нарушению биохимизма мышечной ткани и дефициту энергетики матки, в результате чего ухудшается течение патологического процесса. Для сохранения нормального тонуса миометрия следует избегать грубого массажа матки.
Ведение последового периода. Необходимо неотступно наблюдать за признаками отделения последа, основными из которых являются: изменение контуров матки, опускание отрезка пуповины, отсутствие втягивания пуповины при глубоком вдохе или искусственной потуге, отсутствие флюктуационной волны в пупочном канатике при легком поколачивании пальцами по дну матки и, наконец, наличие признака Кюстнера - Чукалова, при котором надавливание ребром ладони над лоном при отделившемся последе также не вызывает втягивания пуповины.
После отделения последа необходимо применять методы его выделения. Для этого либо собирают всю переднюю брюшную стенку в складку, либо надавливают ладонью на дно матки, заставляя роженицу потужиться. Допустимо легкое подтягивание за пуповину соответственно проводной оси таза, для чего пупочный канатик фиксируют вокруг руки акушера.
Если послед самостоятельно не отделился в течение 30 мин или появилось кровотечение, достигшее 250 мл, которое не удается остановить, приступают к ручному отделению и выделению последа под наркозом.
Последовый период самый короткий и самый опасный из всех периодов родов, так как возникает опасность патологической кровопотери. В связи с этим в настоящее время последовый и ранний послеродовой периоды у всех женщин ведут активно-выжидательно, что означает применение медикаментозной профилактики кровотечения, создание полной готовности к инфузионно-трансфузионной терапии и ручному вхождению в матку. У женщин группы риска в отношении развития кровотечения эти периоды ведут с предварительно начатой внутривенной инфузией. Для медикаментозной профилактики применяют только внутривенный способ введения медикаментов, чтобы действие препарата было максимально быстрым и совпало с моментом опорожнения матки (рождение ребенка). При ином способе введения (внутримышечно или под кожу) действие препарата является отсроченным и зависит от скорости его всасывания.
Для медикаментозной профилактики кровотечения в послеродовом или раннем послеродовом периодах наиболее часто применяют следующие препараты: метилэргометрин (1 мл), сочетание метилэргометрина с окситоцином (по 0,5 мл в одном шприце) или окситоцин (10 ЕД в 300 мл изотонического раствора хлорида натрия со скоростью 40 капель в минуту). Окситоцин вводят внутривенно капельно, так как он быстро разрушается окситоциназой и по существу через 20 - 50 с окситоцина в крови уже нет. Задней долей гипофиза окситоцин вырабатывается тоже импульсивно (пульсаторно). Для повышения энергии сокращения матки 1 мл метилэргометрина разводят в 20 - 40 мл 40% раствора глюкозы или 10 мл 10% раствора глюконата кальция.
После выделения последа тщательно проверяют его целость, измеряют сантиметровой лентой по двум наибольшим размерам и взвешивают, чтобы оценить соответствие массы новорожденного и плаценты. Всю излившуюся кровь собирают в мерный цилиндр для оценки кровопотери.
Общепринято считать кровопотерю в последовом и раннем послеродовом периоде до 250 мл (до 0,5% от массы тела) физиологической, так как она легко компенсируется организмом. Кровопотерю от 250 до 400 мл относят к пограничной и принимают все меры для предупреждения ее увеличения. Кровопотерю более 400 мл считают патологической. Медикаментозную профилактику кровотечения с помощью метилэргометрина в последовом и раннем послеродовом периодах целесообразно производить даже у здоровых женщин при абсолютно нормальном течении родов.
Внутриматочное давление, которое после родов повышается до 300 мм рт. ст. (в 3 раза выше, чем во втором периоде родов), быстро снижается, преимущественно в течение первых 2 ч, до 100 мм рт. ст. Сокращения матки через 2 - 4 ч после родов становятся некоординированными. Тонус матки постепенно снижается, однако процессы тромбообразования в сосудах плацентарной площадки, развившиеся в раннем послеродовом периоде, предотвращают кровотечение из матки. Постепенно в течение первых суток восстанавливается тонус мышц тазового дна и передней брюшной стенки, в результате чего дно матки располагается выше, чем сразу после родов.
Раннее прикладывание ребенка к груди родильницы либо введение окситоцина с но-шпой способствует восстановлению координированного сокращения матки.
В раннем послеродовом периоде скорость распространения волны сокращения уменьшается до 0,1 - 0,2 см/с, т. е. она становится в 10 раз меньшей по сравнению со скоростью распространения волны сокращения во время родов. В этот период дискоординированные сокращения отдельных участков, отделов и слоев матки являются нормой.
Ниже приведена схема ведения физиологических родов у рожениц, отнесенных к группе риска в отношении развития дискоординированной родовой деятельности.
В латентной фазе первого периода родов назначают свечи с папаверином, но-шпой, баралгином, белладонной (по 1 свече ректально через час 3 раза), 30 мл линетола или 20 капель арахидена внутрь.
В активной фазе при раскрытии шейки матки на 4 - 5 см внутривенно вводят 20 - 40 мл 40% раствора глюкозы, 4 мл но-шпы, 6 мл 5% раствора аскорбиновой кислоты, 2 - 4 мл 1% раствора сигетина (одномоментно) или внутривенно капельно 5 мл баралгина с 200 - 150 мл 20% раствора глюкозы в течение 1 ч.
Если не произошло самопроизвольного излития вод при раскрытии шейки матки на 5 - 6 см, то производят амниотомию; по показаниям применяют закисно-кисло- родную аналгезию или электроаналгезию.
В фазе замедления повторно вводят препараты спазмолитического действия (растворы папаверина, но-шпы), 2 - 4 мл 1% раствора АТФ внутримышечно.
Во втором периоде родов осуществляют мониторное наблюдение за сердечной деятельностью плода. По показаниям производят пудендальную анестезию или рассечение промежности; при прорезывании переднего плечика или сразу после рождения плода применяют средства, позволяющие предотвратить развитие кровотечения (внутривенно 1 мл 0,02% раствора метилэргометрина или 0,5 мл метилэргометрина и 0,5 мл окситоцина в одном шприце).
В третьем периоде родов осуществляют тщательное наблюдение за признаками отделения последа и при необходимости применяют методы, способствующие его выделению; производят учет кровопотери; при угрозе гипотонического кровотечения внутривенно вводят глюкозо-витаминно-энергетический комплекс (100 - 150 мл 40% раствора глюкозы, 12 - 15 ед. инсулина подкожно, 10 мл 5% раствора аскорбиновой кислоты, 10 мл 10% раствора глюконата кальция, 2 - 4 мл АТФ, 100 мг кокарбоксилазы); по показаниям (частый пульс) назначают коргликон (0,5 - 1 мл 0,06% раствора). Все препараты вводят внутривенно капельно со скоростью 40 - 60 капель в мин или одномоментно медленно.
Наблюдение за родильницей осуществляют в родовом блоке в течение 2 - 4 ч после родов.
|
ПОИСК:
|
© ROGHDENIEREBENKA.RU, 2010-2019
При копировании материалов активная ссылка обязательна:
http://roghdenierebenka.ru/ 'Беременность, рождение и первые годы жизни ребёнка'
При копировании материалов активная ссылка обязательна:
http://roghdenierebenka.ru/ 'Беременность, рождение и первые годы жизни ребёнка'