
Глава IV. Профилактика и лечение дискоординированной родовой деятельности
Профилактика ДСММ в женской консультации. Мероприятия, направленные на предотвращение ДСММ, начинают проводить с 36-й недели беременности, когда повышается функциональная активность органов и систем плода, гормонов фетоплацентарного комплекса, усиливается сократительная деятельность матки. Основные положения этой профилактики учитывают при ведении всех беременных, однако целенаправленную медикаментозную терапию проводят лишь тем из них, у кого наиболее высок риск развития ДСММ. Показаниями к проведению такого лечения являются: юный и пожилой возраст первородящих; наличие признаков инфантилизма внутренних половых органов; отягощенный акушерско-гинекологический анамнез (бесплодие, мертворождения, патологическое течение предыдущих родов, рождение больных травмированных детей, аборты, самопроизвольные выкидыши, воспаления матки и придатков); наличие психоневрологической патологии, вегетативно-сосудистых нарушений, преобладание функционирования - парасимпатической системы (нейроциркуляторная дистония), вегетативно-обменных нарушений (ожирение); различные нейроэндокринные заболевания (диабет, болезни щитовидной железы и коры надпочечников); структурная неполноценность миометрия (миома матки, воспалительные, дистрофические и рубцовые изменения миометрия и шейки матки); крупный или небольшой плод (несоответствие массы тела плода гестационному возрасту); аномальные формы таза и его анатомическое сужение.
Снижение функциональной активности и резервных возможностей симпатико-адреналовой системы, нарушение вегетативного равновесия наиболее часто наблюдаются у женщины с неврастенией, различными формами неврозов, симпатико-адреналовыми кризами, гипертензией и гипотонией, язвенной болезнью (даже в стадии ремиссии), длительно текущей нефропатией.
Следует учитывать профессию женщин, так как производственная деятельность некоторых из них (врачи, педагоги, операторы, диспетчеры, телеграфисты и телетайписты) нередко связана с хроническим переутомлением и нарушением функционального равновесия между симпатико-адреналовой и гипофизарно-адренокортикальной системами.
При физиологически протекающей беременности функция симпатико-адреналовой системы существенно не отличается от таковой у здоровых небеременных женщин.
На протяжении суток в конце беременности фазовые колебания, выражающиеся в смене симпатической и парасимпатической активности, не выходят за пределы гомеостаза, поэтому клинически не проявляются. При нарушении гомеостаза эти колебания выходят за пределы нормы вследствие недостаточности компенсаторных сдвигов. В этих случаях обычно возникают выраженные клинические проявления. Для оценки реактивности и функциональных возможностей симпатико-адреналовой системы предложено много функциональных проб (инсулиновая, адреналиновая, холодовая, мезатоновая и др.), большинство из которых нельзя применять у беременных женщин, поэтому в диагностике нарушения вегетативного равновесия лучше основываться на клинических признаках.
Беременные жалуются на плохой сон, повышенную возбудимость, плаксивость, тревожное настроение. При объективном обследовании выявляют мраморность кожных покровов, сосудистую лабильность, асимметрию артериального давления, тахикардию или брадикардию, повышенную потливость, красный стойкий дермографизм.
В зависимости от особенностей эмоционально-психического состояния, секреции катехоламинов и некоторых гематологических показателей Н. В. Васильев и В. С. Чугунов (1985) предлагают различать норадреналиновую, адреналовую и смешанную реакции организма на стрессовую ситуацию. При этом авторы основываются на данных о существовании связи катехоламинов с нервно-эмоциональным напряжением. Согласно гипотезе, выдвинутой D. H. Funkenstein (1956), а затем подтвержденной S. J. Cohen и A. J. Silverman (1959) и L. Levi (1980), эмоциональное состояние, вегетативные сдвиги и реакция на стресс обусловлены преобладанием секреции адреналина или норадреналина: страх, тревога, депрессия возникают при повышенной секреции адреналина, агрессивное состояние, гнев, ярость - при повышении выброса в кровь норадреналина. Для обоснования гипотезы привлечена концепция "льва" (в надпочечниках много НА) и "кролика" (в надпочечниках преимущественно адреналин). По мнению авторов, причиной дифференциальных сдвигов является возбуждение специфических зон гипоталамуса, приводящее к избирательной секреции адреналина либо норадреналина. Подтверждением правильности этой концепции послужили результаты проведенного авторами обследования более 6500 лиц с гиперэкскрецией катехоламинов.
У женщин с норадреналиновым типом функционирования симпатико-адреналовой системы диагностировано увеличение содержания в крови и экскреции с мочой норадреналина. В стрессовой ситуации отмечаются выброс норадреналина и внешние проявления агрессии, гнева. В крови количество эритроцитов снижено до нижней граници нормы, уменьшено количество моноцитов, остаточного азота, глюкозы, увеличено (до верхней граници нормы) содержание β-липопротеидов. Адреналовый тип характеризуется "реакцией кролика". В стрессовой ситуации появляются тревога, депрессия, страх. В крови увеличено содержание адреналина, количество лейкоцитов (за счет увеличения доли моноцитов), эритроцитов, глюкозы, остаточного азота (на верхней границе нормы), количество p-липопротеидов снижено. Для смешанного типа характерны и те, и другие признаки.
Разделение больных по типам функционирования симпатико-адреналовой системы может помочь врачу в проведении дифференцированной психопрофилактической подготовки, рационального психотерапевтического воздействия, аутогенной тренировки беременной. Все указанные методы доступны современному врачу женской консультации.
В последние годы из психогигиенических мероприятий по сохранению психического здоровья все шире применяют аутогенную тренировку (АТ). Курс обучения АТ проводят в три этапа [Чугунов В. С., 1980; Cogan R., 1980]. Занятия на первом этапе АТ заключаются в обучении больных произвольной мышечной релаксации, контролю за тонусом мышечной и скелетной мускулатуры. Подобные занятия, с одной стороны, помогают снять повышенную нервную возбудимость, активизируют внимание, с другой - подготавливают больных к выполнению основных упражнений АТ.
На занятиях второго этапа (АТ-2) пациенты осваивают основные упражнения аутотренинга: "тяжесть", "тепло". Цель занятий на третьем этапе (АТ-3) - укрепление волевых процессов, корреляция характерологических особенностей, овладение собственными эмоциями. Лечебные формулы, применяемые на этой ступени, строго индивидуальны. Продолжительность занятия 30 мин.
АТ позволяет значительно улучшить самочувствие и состояние пациентов. Доказано [Васильев В. Н., Чугунов В. С., 1985], что АТ разных ступеней оказывает выраженное нормализующее действие на симпатико-адреналовую активность, которое объясняется изменением ферментативной активности ДОФА-декарбоксилазы и уменьшением экскреции адреналина.
Для нормализации функции симпатико-адреналовой системы и восстановления вегетативного равновесия в последние годы широко применяют центральную электроаналгезию по методике, разработанной Л. С. Персианиновым и Э. М. Каструбиным (1978), а также рефлексотерапию.
Из медикаментозных препаратов с 36-й недели беременности назначают пиридоксин (витамин B6), фолиевую и аскорбиновую кислоты, которые являются активаторами ферментов синтеза катехоламинов, в частности ДОФА-декарбокилазы, дофамин-β-гидроксилазы и др.
Пиридоксин играет важную роль в обмене веществ в нервной ткани головного, спинного мозга и периферической нервной системы, участвует в обмене белков и жиров. Переход линолевой кислоты в арахидоновую происходит только в присутствии пиридоксина. Недостаток его может сопровождаться повышением возбудимости коры полушарий головного мозга с развитием "судорожной готовности" в виде эпилептиформных припадков, а также к жировой инфильтрации печени [Шилов П. И., Яковлев Т. Н., 1974; Машковский М. Д., 180].
Пиридоксин назначают внутрь в порошках или таблетках по 0,002 - 0,005 г 2 раза в день либо внутримышечно вводят 1% или 5% раствор по 1 мл 1 раз в день в течение 2 нед.
Фолиевая кислота относится к витаминам группы B. Ее назначают в порошках или таблетках по 400 мкг в день. Целесообразно применять препараты, включающие фолиевую (0,0008 г) и аскорбиновую кислоту (0,1 г).
Аскорбиновая кислота не только оказывает влияние на стенки сосудов, снижает проницаемость капилляров, участвует в окислительно-восстановительных процессах, белковом обмене, регенеративных процессах, но и оказывает определенное воздействие на эндокринную и центральную нервную системы. Аскорбиновую кислоту назначают в таблетках (по 0,1 г), драже по 0,05 г и инъекциях (1 мл 5% раствора) в течение 2 - 4 нед перед родами.
Как этиотропное средство для профилактики ДСМ с 36-й недели беременности вплоть до родов регулярно применяют спазмолитики (но-шпа, папаверин, метацин, спазмольгин) по 1 - 2 таблетки (или в свечах) 2 раза в день. Очень важно обеспечить пролонгированный ночной сон (не менее 8 - 10 ч) и дневной 1 - 2-часовой отдых. Беременным рекомендуют находиться на свежем воздухе не менее 4 - 6 ч в день и рационально питаться. Для накопления веществ - предшественников эндогенных простагландинов - в рацион беременной необходимо включать все сорта несоленой рыбы, растительные масла (по 30 мл внутрь 2 раза в день).
Все беременные, отнесенные в группу риска в отношении развития ДСММ, должны быть госпитализированы в дородовое отделение родительного дома не позже чем в 38 недель беременности - срок, когда уже наступили изменения, определяющие степень готовности организма матери и плода к родам.
Профилактика и лечение первичной дискоординации в дородовом отделении. У женщин, входящих в группу риска в отношении развития ДСММ, с 38-недели беременности начинают проводить комплексную подготовку организма к родам. С этой целью назначают глюкозовитаминно-энергетический комплекс (без препаратов кальция, которые возбуждают активность парасимпатической нервной системы). В зависимости от степени зрелости шейки матки комплекс применяют 1 или 2 раза в сутки на протяжении 1 - 2 нед под контролем результатов влагалищного исследования. В сутки вводят не менее 40 000 - 60 000 ЕД эстрогенов одновременно с аскорбиновой кислотой, под влиянием которой неактивные формы эстрогенов переходят в активные. При наличии плохо выраженных вен глюкозу и аскорбиновую кислоту можно заменить стаканом крепкого сладкого чая с 1 столовой ложкой меда и соком одного лимона.
В рацион беременной необходимо включить все сорта несоленой рыбы и растительное масло (подсолнечное, оливковое, кукурузное), которое назначают по 30 мл (1 столовая ложка) 2 раза в день. По нашим данным, высокой терапевтической активностью обладают линетол (по 30 мл 1 раз в день) и арахиден (по 20 капель 2 раза в день).
Особое значение следует уделять сну беременной. Продолжительность его должна быть не менее 8 - 10 ч ночью и 1 - 2 ч днем. При тревожном сне больным назначают седуксен, димедрол, пипольфен.
С целью спазмолитического воздействия применяют но-шпу, папаверин или баралгин 1 - 2 раза в день.
Лечение продолжают до полного "созревания" шейки матки и нормализации тонуса миометрия. Необходимо точно установить предполагаемый срок родов и в 40 недель беременности, если родовая деятельность не развилась, оценить акушерскую ситуацию для решения вопроса о возможности провести родовозбуждение путем амниотомии или родоразрешения с помощью кесарева сечения.
Это принципиальное положение об оценке акушерской ситуации в 40 нед беременности обусловлено тем, что иногда своевременно не ставят вопрос о родоразрешении, допуская перенашивания беременности, которое всегда неблагоприятно отражается на здоровье плода и новорожденного.
Если после 2-недельной комплексной медикаментозной подготовки к 40-й неделе беременности шейка остается незрелой, то план ведения родов необходимо пересмотреть и принять решение о проведении кесарева сечения, учитывая другие осложняющие факторы, которые позволяют отнести беременную в группу риска в отношении развития ДСММ. При достаточной зрелости шейки матки можно применять выжидательную тактику в течение не более 3 - 5 дней.
У женщин, у которых уменьшено регулирующее влияние коры головного мозга на функциональное равновесие вегетативной нервной системы, при наличии разнообразных сосудистых нарушений, а также патологического прелиминарного периода целесообразно использовать нейротропное воздействие импульсными токами (центральная электроаналгезия), а также рефлексотерапию, предложенную Г. М. Воронцовой (1982), Р. А. Дуринян (1982) и др.
Метод центральной электроаналгезии прост, его может использовать даже средний медицинский персонал; для овладения же методикой рефлексотерапии нужна специальная подготовка врача. Безмедикаментозные методы лечения ДСММ расширяют возможности профилактики этой патологии и борьбы с ней.
Лечение ДСММ I степени. Поскольку причины развития ДСММ многочисленны и она обусловлена разнообразными нейроэндокринными нарушениями, морфологической и структурной неполноценностью матки, нарушением функции фетоплацентарной системы, то профилактика и лечение этой патологии должны быть многокомпонентными.
Для регуляции СДМ при дискоординированных сокращениях I степени применяют препараты аналгезирующего, спазмолитического и антигистаминного действия. Аналгезирующие препараты выбирают по принципу их полной безвредности для матери и плода и способности давать обезболивающий, холинолитический и спазмолитический эффект. Из наркотических средств рекомендуют применять промедол (1% раствор по 1 - 2 мл или 20 - 40 мг), который оказывает сильное аналгезирующее действие. Промедол уменьшает восприятие болевых импульсов центральной нервной системы, дает снотворный эффект. По сравнению с морфином препарат меньше угнетает дыхательный центр, меньше возбуждает центр блуждающего нерва и рвотный центр. Он оказывает спазмолитическое действие на гладкую мускулатуру и вместе с тем усиливает сокращения мускулатуры матки, по-видимому, за счет восстановления функционального равновесия симпатической и парасимпатической нервной системы, не оказывает побочного действия на организм матери и плода.
При лечении ДСММ промедол вводят подкожно, внутримышечно, внутривенно. Действие его наступает через 10 - 15 мин и продолжается в течение 3 - 4 ч. Промедол вводят при выраженной болевой реакции, утомлении роженицы, необходимости предоставить ей "медикаментозный" отдых.
Однако основными средствами, регулирующими СДМ при дискоординации I степени, являются спазмолитики, холинолитики, антигистаминные препараты. Наиболее часто применяют следующие спазмолитики и холинолитики: но-шпу, папаверин, дибазол, эуфиллин, теофиллин, тифен, дипрофен, апрофен, тропацин, метацин, ганглерон, галидор, баралгин, воздействующие на М- и Н- холинорецепторы (блокада рецепторов, трентал).
По данным С. В. Аничкова, различают два класса холинорецепторов (медиаторы парасимпатической нервной системы): мускариночувствительные (М-холинорецепторы) и никотиночувствительные (Н-холинорецепторы). При фармакологической стимуляции М-холинорецепторов наблюдаются эффекты, аналогичные таковым при возбуждении парасимпатических нервов.
М-холиномимитеки вызывают брадикардию, уменьшение минутного объема сердца, снижение артериального давления, сокращение радиальных и продольных мышечных волокон бронхов и бронхиол, в связи с чем происходит сужение и укорочение бронхов, повышение секреции бронхиальных желез и затруднение дыхания; эти препараты также повышают тонус и усиливают перистальтику кишечника, оказывают сильное потогонное действие, повышают тонус и усиливают сокращения мочевого пузыря, вызывают гипертонус матки.
Стимуляцию Н-холинорецепторов обусловливают многообразные эффекты, связанные с возбуждением ганглиев, что сопровождается усилением импульсации в холинергических и адренергических волокнах. Повышается артериальное давление, учащается дыхание, усиливаются перистальтика кишечника и секреция желез пищеварительного тракта, возникают спазмы.
М-холинорецепторы расположены во всех отделах мозга, однако наиболее важную роль они играют в сетчатом образовании (ретикулярная формация) мозга. Н-холинорецепторы находятся преимущественно в лимбических структурах, где они имеют особое значение в формировании судорожной активности при эклампсии. Предполагают, что функции М- и Н-холинорецепторов мозга имеют реципрокный характер.
Вещества, воздействующие на вегетативную нервную систему, могут возбуждать (миметики) и ослаблять (токолитики) деятельность симпатико-адреналовой и холинергической нервной системы. При этом одни вещества разрушают симпатические и парасимпатические медиаторы, другие блокируют рецепторы и эффекторы в тканях и органах, третьи препятствуют передаче нервного возбуждения в синапсах периферического и центрального нервного аппарата. Ряд химических соединений действуют только на периферии и не проникают через гематоэнцефалический барьер, некоторые вещества оказывают центральное действие.
Ниже приведены препараты, наиболее часто используемые в акушерской практике.
Но-шпа (2% раствор) оказывает сильное и продолжительное спазмолитическое действие. Препарат применяют для профилактики и лечения ДСММ, вводят его внутримышечно или внутривенно, одномоментно (по 2 - 4 мл) либо капельно (6 - 8 мл препарата в 300 - 500 мл изотонического раствора натрия хлорида или 5% раствора глюкозы) на протяжении 3 - 4 ч со скоростью 30 капель в минуту.
Папаверин (1 - 2% раствор) характеризуется высокой миотропной спазмолитической активностью, понижает базальный тонус миометрия, оказывает сосудорасширяющее действие, что особенно важно при ДСММ. Механизм действия папаверина, по-видимому обусловлен внутриклеточным накоплением циклического 3-, 5- аденозинмонофосфата (циклический АМФ), который снижает способность миозина соединяться с актином и уменьшает скручивание белковых цепочек (миофилламенты). Кроме того, папаверин ингибирует агрегацию тромбоцитов и улучшает кровообращение в миометрии и маточно-плацентарном контуре. Папаверин вводят внутримышечно одномоментно (по 20 - 40 мл) или внутривенно капельно (8 мл препарата в 500 - 300 мл изотонического раствора натрия хлорида или 5% раствора глюкозы) со скоростью 30 капель в минуту в течение 3 - 4 ч. Вводить папаверин следует всегда медленно из-за опасности развития атриовентрикулярной блокады сердца [Вотчал В. Е., 1965].
Дибазол оказывает судорасширяющее, спазмолитическое и гипотензивное действие, стимулирует функцию спинных ганглиев. Препарат применяют для лечения ДСММ у женщин с гипертензией, вводят 2 - 3 мл 1% раствора внутримышечно или внутривенно одномоментно либо капельно.
Эуфеллин (теофеллин) применяют в виде свечей (по 0,2 г в одной свече) или микроклизм (0,2 г растворяют в 20 мл теплой воды и вводят ректально).
Тифен - сильнодействующий спазмолитический миотропный препарат, оказывающий атропиноподобное и местноанестезирующее действие. Препарат применяют в драже по 0,03 г через каждые 4 - 5 ч в родах.
Дипрофен по действию сходен с тифеном, однако менее токсичен, а по холинолитической активности уступает тифену. Препарат применяют в таблетках по 0,05 г 2 раза в день.
Ганглерон - мощный холинолитический, спазмолитический и местноанестезирующий препарат. Блокирует Н-холинореактивные рецепторы вегетативных ганглиев и центральной нервной системы. Для лечения ДСММ в родах применяют 1,5% раствор по 2 - 3 мл внутримышечно через 3 - 4 ч 2 - 3 раза в сутки.
Галидор оказывает миотропное спазмолитическое и сосудорасширяющее действие. Препарат применяют в виде 2,5% раствора по 2 мл (5 мг) внутримышечно или внутривенно очень медленно.
Баралгин - анальгетик и спазмолитик, применяют его в свечах, а также вводят внутримышечно или внутривенно капельно по 5 г препарата, растворенного в 300 мл изотонического раствора натрия хлорида. Баралгин относится к ненаркотическим анальгетикам, его используют в родах из-за выраженного спазмолитического эффекта.
Для регуляции СДМ необходимо применять сочетания препаратов аналгезирующего действия (20 - 40 мг промедола) со спазмолитиками, холинолитиками и антигистаминными средствами (димедрол, пипольфен, дипразин). Спазмолитики следует вводить через 21/2 - 3 ч в течение первого периода и в конце активной фазы (открытие шейки матки на 8 см), т. е. перед вторым периодом родов.
При ДСММ показана ранняя амниотомия с предварительным (за 5 - 10 мин до вскрытия плодного пузыря) внутривенным введением но-шпы с глюкозой, аскорбиновой кислоты, сигетина или других перечисленных выше препаратов.
Эстрогены целесообразно применять во всех стадиях дискоординации сокращений матки в дозе 40 000 - 60 000 ЕД каждые 4 - 5 ч в родах. Кроме того, регламентирование (2 - 3 раза на протяжении родов) назначают линетол или арахиден, ускоряющий образование эндогенных простагландинов.
Поскольку ДСММ сопровождаются снижением перфузионного давления в миометрии и нарушением маточно-плацентарного кровотока, что может привести к асфиксии плода, в комплекс медикаментозной терапии включаются препараты вазоактивного действия (трентал, компламин).
Ниже приведены некоторые принципиальные положения, которых следует придерживаться при лечении дискоординации родовой деятельности.
1. Прежде чем вести роды через естественные родовые пути и применять корригирующую терапию, необходимо сопоставить факторы риска для матери и плода, данные анамнеза, оценить соразмерность головки плода и таза матери, а также состояние плода, для того чтобы решить вопрос о целесообразности расширения показаний к родоразрешению путем кесарева сечения.
2. Раннюю амниотомию можно проводить только при наличии соответствующих условий (зрелая шейка матки, раскрытие не менее чем на 4 см).
3. Функционально неполноценный плодный пузырь должен быть устранен сразу при его диагностировании (плотные плодные оболочки разведены).
4. Амниотомию производят после применения препаратов спазмолитического действия и средств, улучшающих маточно-плацентарный кровоток.
5. Препараты спазмолитического и холинолитического действия необходимо применять в ранние сроки (в латентной фазе первого периода родов).
6. Медикаментозная терапия должна быть регламентирована по часам, в частности необходимо уменьшить интервал между первой и второй инъекцией спазмолитиков до 21/2 ч.
7. При несвоевременном излитии околоплодных вод спазмолитики следует вводить как можно раньше, сразу после поступления роженицы в родильный дом.
8. Рождение ребенка и плаценты должно проходить на фоне восстановленных координированных сокращений матки; с этой целью в случае необходимости применяют но-шпу и папаверин во втором периоде родов (после полного раскрытия шейки матки).
Роды проводят в интенсивном родовом блоке при постоянной внутривенной инфузии (катетер в вене). Вводят главным образом реополиглюкин, улучшающий реологические свойства крови и маточно-плацентарный кровоток, изотонический раствор натрия хлорида, раствор Рингера - Локка, 5% раствор глюкозы. Наличие катетера в вене позволяет осуществлять регламентированную медикаментозную терапию и в случае необходимости гемотрансфузию.
Для контроля за течением родов при ДСММ осуществляют общеклиническое наблюдение, а также используют наружную гистерографию, внутреннюю токографию, тонусометрию по Хасину, партограмму и регистрацию КТГ плода. Характер схваток (частота, продолжительность, интервалы между схватками) определяют по часам (!).
На партограмме (рис. 17) на оси абсцисс откладывают время в часах с указанием патологического прелиминарного периода или безводного промежутка, на оси ординат указывают степень раскрытия шеечного канала или зева. Отмечают артериальное давление, пульс, сердцебиение плода, продвижение предлежащей части (по отношению к плоскости узкой части малого таза).
По степени наклона кривой можно судить о стадии ДСММ, темпе раскрытия зева, прогнозировать течение родов, оценивать эффект от проводимой терапии, а также быстро провести анализ завершившихся родов. Кривая, идущая под углом 45°, свидетельствует о нормальной СДМ, под углом менее 45° - о снижении скорости раскрытия шейки матки вследствие аномалий родовой деятельности - слабости или дискоординации. Дифференциальная диагностика этих видов патологии основана на определении базального тонуса матки (сниженный или повышенный), а также частоты, силы (амплитуда), продолжительности и болезненности сокращений матки.
В случае эффективности проводимой терапии дискоординации родовой деятельности схватки становятся менее частыми (3 - 5 за 10 мин), тонус матки снижается, амплитуда схватки увеличивается. Поведение женщины более спокойное. Матка между схватками хорошо расслабляется, болезненность отсутствует, края шейки матки тонкие, легко растяжимы, раскрытие маточного зева соответствует фазе периода раскрытия и происходит со скоростью в среднем 1 - 2 см/ч.
У рожениц с ожирением, гипертонической болезнью, поздним токсикозом беременности промедол в сочетании со спазмолитическими или холинолитическими веществами целесообразнее вводить в вену до разрыва плоского плодного пузыря. Это обеспечивает более быстрое раскрытие зева и продвижение плода.
Для лечения первичной и начальной стадии вторичной дискоординации сокращений матки широко применяют центральную аналгезию импульсными токами. Опыт применения поверхностного фармакологического наркоза в акушерской практике показывает, что механизмы общей анестезии могут быть использованы для центральной регуляции процесса родов при возникшей ДСММ.
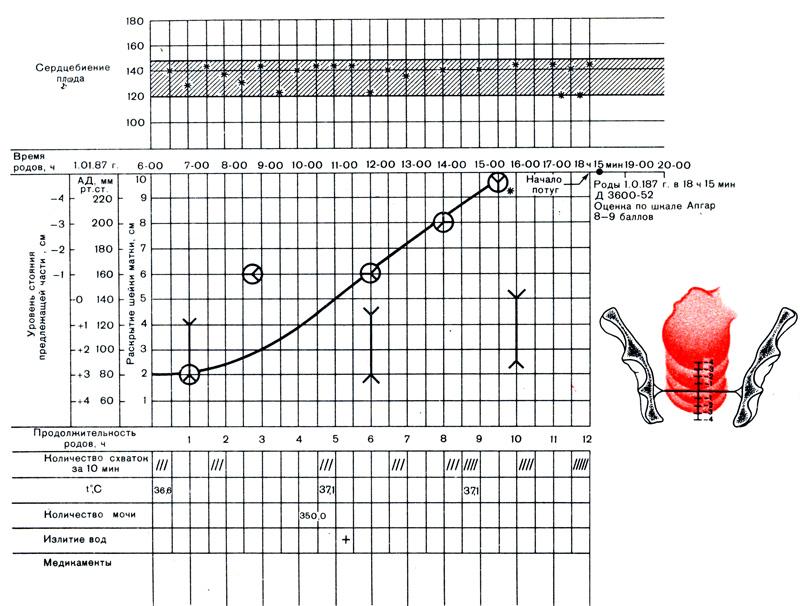
Рис. 17. Партограмма при нормальных родах
Для физиологически протекающих родов характерно образование единой для обеих полушарий мозга корковой структуры с сильными связями. При аномалиях родовой деятельности отмечается функциональная разобщенность различных зон коры. При этом на электроэнцефалограмме отсутствует доминирующий ритм, наблюдается низкоамплитудная полиморфная активность, плоские осцилляции. Явления десинхронизации вследствие нарушения процессов саморегуляции приводят к изменению функционального состояния центральной нервной системы, в результате чего происходит срыв вегетативного равновесия, а, следовательно, и нарушения сократительной деятельности матки, в частности дискоординация разных типов.
Применение в родах центральной электроаналгезии позволяет добиться синхронизации электрической активности мозга и улучшения межцентральных связей, в результате чего возникает эффект обезболивания, появляется гиперсинхронизированный a-ритм, нормализуется родовая деятельность.
По данным Э. М. Каструбина (1975), у женщин, у которых выявлена дискоординация родовой деятельности, через час после воздействия импульсными токами наступала пауза длительностью 20 - 30 мин (дремотное состояние). После этого происходило плавное увеличение интенсивности (амплитуда) и частоты сокращений. Полное раскрытие шейки матки после прекращения центральной электроаналгезии наблюдалось через 3 ч 09 мин, роды происходили через 3 ч 30 мин (210,1±3,58 мин).
Таким образом, длительность активной фазы родов составила 38,29% от продолжительности первого периода родов, что соответствует показателям, полученным при физиологическом течении родов.
При наличии дискоординации родовой деятельности может понадобиться повторное воздействие импульсными токами после устранения дискоординированных схваток и появления координированных, но характеризующихся более низкой амплитудой и частотой. При проведении повторного сеанса аналгезии у большинства рожениц усиливается сократительная деятельность матки.
Центральная электроаналгезия не только способствует регуляции сократительной деятельности матки, но и позволяет устранить утомление роженицы. Этот метод с успехом применяют при дифференциальной диагностике между длительным прелиминарным периодом и первичной слабостью родовой деятельности. По данным Э. М. Каструбина (1976), после применения центральной электроаналгезии при отсутствии готовности организма беременных к родам прелиминарные схватки прекращаются, родовая деятельность развивается самопроизвольно через 2 - 3 дня.
При проведении рефлексотерапии у рожениц, у которых выявлена дискоординация родовой деятельности, необходимо соблюдать ряд условий.
Диагноз нарушения сократительной активности матки должен быть установлен на основе убедительных объективных данных, в частности клинических признаков (частота, ритмичность, болезненность, продолжительность схваток и пауз между ними, скорость раскрытия шейки матки, асимметрия сокращений мышц матки, определяемая пальпаторно или с помощью наружной гистерографии и внутренней токографии). По возможности должна быть выявлена и устранена причина дискоординации (вскрыт плоский плодный пузырь).
На основе результатов вегатативных тестов желательно установить особенности нейроциркуляторной дистонии в гипогастральных сегментах, обращая особое внимание на величину порога возбудимости вегатативных рефлексов, определяемых по продолжительности скрытых периодов ответных реакций в дозированных нагрузочных пробах (штриховая, кожно-сосудистая и др.), а также степень выраженности и длительность видимой реакции, преобладание тонуса адренергических или холинергических систем. Комплекс точек акупунктуры следует определять, основываясь на особенностях нарушения деятельности вегатативной нервной системы.
У здоровых рожениц при нормально развивающейся родовой деятельности в штриховой пробе на дермографизм продолжительность скрытого периода реакции равняется 8,0±0,3 с, характер проявления реакции - красный цвет штриха, длительность его сохранения - 17,9±2,11 мин.
Кожно-сосудистую пробу выполняют с применением дозированного электрофореза адреналина и карбахолина (дериват ацетилхолина). Ниже приведена методика выполнения пробы по Жаркину.
На два станиолевых электрода площадью до 1 см2 каждый, подсоединенных к положительному полюсу аппарата для гальванизации типа "Поток-1", накладывают фильтровальные бумажки, смоченные 0,1% раствором адреналина (на первый электрод) и 0,1% раствором карбахолина (на второй). Электроды накладывают на кожу передней брюшной стенки справа или слева ниже пупка. Пассивный электрод с прокладкой, смоченной изотоническим раствором натрия хлорида, накладывают на кожу поясницы. Сила тока на электродах 1 мА, продолжительность действия электрического тока 10 с. После снятия электродов определяют длительность скрытого периода реакции по времени, прошедшему от окончания введения растворов до появления белого пятна на месте введения адреналина и красного пятна - на месте введения карбахолина. Затем определяют длительность видимой реакции до исчезновения каждого из пятен раздельно.
При нормальных родах в начале раскрытия шейки матки скрытый период реакции на адреналин равен 45±1,6 с, на карбахолин - 38,0±1,2 с. Длительность видимого периода реакции на адреналин равняется 61,0±2,1 мин, на карбахолин - 85,0±3,5 мин. Отношение длительности видимых периодов реакции равно 0,72.
На фоне дискоординированной родовой деятельности в штриховой пробе на дермографизм продолжительность скрытого периода уменьшается до 4,9±1,2 с, видимого периода красного дермографизма увеличивается до 21,3±1,8 мин.
В кожно-сосудистой пробе продолжительность скрытого периода реакции на адреналин уменьшается до 35,1±0,08 с, на карбахолин - до 16,0±0,02 с. Длительность видимого периода реакции на адреналин увеличивается до 64,0±1,1 мин, на карбахолин - до 160,0±1,2 мин. Отношение продолжительности видимых реакций уменьшается до 0,4 [Подобед Н. Д., 1985].
Результаты вегетативных проб свидетельствуют о существенных нарушениях вегетативной регуляции в гипогастральных сегментах: уменьшении порога возбудимости, усилении рефлекторной активности с выраженным преобладанием парасимпатического тонуса. Подобные изменения вегетативной регуляции наблюдаются при чрезмерно интенсивной родовой деятельности. На этом фоне при развитии дискоординации становятся возможными спастические сокращения отдельных групп мышц матки. Для нормализации сократительной деятельности матки при дискоординированных схватках необходимо повысить порог возбудимости вегатативной нервной системы и снизить ее холинергический тонус. Рефлексотерапия обеспечивает подобную перестройку центральной и сегментарной рефлекторной регуляции сокращений матки в родах. А. Ф. Жаркин (1985) предложил следующие методы рефлексотерапии.
1. Производят иглоукалывание в корпоральные точки акупунктуры меридианов MC7, VC4, RP6, R6. Иглы вводят с двух сторон, экспозиция 20 - 30 мин.
2. В зоне треугольной ямки ушной раковины в кожу вводят иглы в АТ (аурикулярные точки) 51 и АТ 55 на 5 - 10 мин.
3. В области треугольной ямки ушной раковины проводят аппликацию магнитных таблеток диаметром до 10 мм и толщиной 3 - 5 мм с напряженностью магнитного поля (постоянное) 20 - 50 кА/м. Таблетки крепят к поверхности кожи ушной раковины полосками липкого пластыря. Можно проводить одностороннюю аппликацию на передней или задней поверхности ушной раковины. Для усиления эффекта желательно осуществлять двустороннюю аппликацию магнитных таблеток, обращенных друг к другу разноименными полюсами, но всегда с симметричным направлением полюсов магнита (например, "север" - со стороны передней поверхности ушной раковины в зоне треугольной ямки, "юг" - со стороны задней ее поверхности). Размеры таблеток достаточны для того, чтобы охватить силовыми магнитными линиями все расположенные в зоне треугольной ямки точки акупунктуры.
Согласно исследованиям Р. А Дуриняна, зона треугольной ямки ушной раковины иннервируется преимущественно симпатическими нервными волокнами. Относительно длительное воздействие на рецепторный аппарат этой зоны обеспечивает стимуляцию адренергического тонуса, приводящую к расслаблению маточной мускулатуры.
А. Ф. Жаркин обследовал 74 роженицы, у которых выявлена дискоординированная родовая деятельность. Первородящих было 48, повторнородящих - 26. Дискоординированные сокращения матки диагностированы в процессе клинического наблюдения и подтверждены с помощью 4-канальной наружной гистерографии. Оценку эффективности рефлексотерапии проводили по результатам вегетативных проб (штриховая), графической регистрации сокращений матки, определения скорости раскрытия шейки матки и длительности родового акта в целом.
У всех рожениц рефлексотерапия была применена через 6 - 10 ч после начала родовой деятельности. Через 10 - 15 мин после введения игл или аппликации магнитных таблеток сокращения матки стали более регулярными, боли на высоте схваток были слабее. Однако на гистерограммах полной нормализации волн сокращений не наблюдалось. После извлечения игл родовые схватки были ритмичными, сила и продолжительность их увеличивались. На гистерограммах установлена нормальная сократительная активность всех отделов матки.
Через 3 ч после начала рефлексотерапии роды произошли у 14 первородящих и 5 повторнородящих, через 6 ч - соответственно у 29 и 21, через 8 ч - у 5 первородящих рожениц. Общая продолжительность родов у первородящих равна 13 ч 10 мин±9,6 мин, у повторнородящих - 9 ч 16 мин±7,4 мин. Последовый период у всех рожениц протекал без осложнений. Общая кровопотеря в родах составила 1464±3,6 мл. Оценка состояния новорожденных по шкале Апгар была 8,1±0,15 балла.
Каких-либо осложнений, связанных с применением рефлексотерапии, не выявлено. Однако для проведения рефлексотерапии необходима специальная подготовка врача.
Немедикаментозные способы лечения наиболее эффективны при первичной ДСММ (при наличии патологического прелиминарного периода) и дискоординации родовой деятельности I степени.
Лечение ДСММ II степени (спастическая сегментарная дистоция). Лечение начинают с применения лечебного акушерского наркоза. С этой целью внутривенно вводят виадрил, ГОМК, промедол с седуксеном и димедролом. Седуксен, оказывающий седативное, антигистаминное и противосудорожное действие, потенцирует влияние многих введенных лекарственных препаратов. При изучении механизма действия седуксена на организм выявлено его воздействие на β-адренорецепторы ГМК (в том числе матки и сосудов), а также структуры лимбического комплекса головного мозга [Герсамия Т. В., Корна Г. С., 1985].
Можно применить также морфин (1 мл 1% раствора внутривенно), так как схватки при дискоординации II - III степени характеризуются постоянными сильными болями и носят спастический характер. Морфин - основной представитель группы наркотических анальгетиков, обеспечивающих высокую толерантность, устойчивость к боли. Препарат снижает возбудимость болевых центров, суммационную способность центральной нервной системы, усиливает действие спазмолитических веществ. Положительное влияние морфина и холинолитиков на нейродинамические процессы и координацию сокращений матки в родах отмечают Д. Д. Мойр (1985) и К. А. Курышева (1986).
Установлено, что морфин в терапевтических дозах не вызывает угнетения центров продолговатого мозга и оказывает положительное влияние на тканевое дыхание [Волынский Б. Г. и др., 1965]. Проведенные нами исследования показали, что промедол и морфин в сочетании со спазмолитическими средствами и обязательно с холинолитиками значительно быстрее устраняют ДСММ и тем самым способствуют улучшению внутриутробного состояния плода. В экспериментах установлено, что морфин способствует восстановлению мозгового кровообращения и биоэлектрической активности мозга в 2 раза быстрее, чем другие анестетики [Батрак Г. Е., Хрусталев С. И., 1979]. По данным Г. Г. Кабак (1971), реанимация больных, которым вводят морфин, холинолитики и антигистаминные препараты, проходит более успешно.
При использовании морфина следует придерживаться следующих правил: не вводить его повторно во избежание "привыкания"; не применять большие дозы препарата, которые могут вызвать угнетение дыхания; вводить его не позже чем за 2 ч до предполагаемого срока родов из-за опасности повреждающего влияния на плод.
Кроме морфина, в последние годы предложен морфиноподобный анальгетик лексир (фортрал), который вводят внутривенно по 0,02 г.
Поиски новых современных средств, анальгетиков, спазмолитиков и транквилизаторов, несомненно, приведут к созданию таких препаратов, которые позволили бы при их одно-, двукратном использовании обеспечить необходимую релаксацию тканей родовых путей у рожениц с выраженным спазмом мышц матки. В последние годы внимание многих исследователей привлечено к изучению эндогенных нейропептидов (эндорфины и энкефалины), которые играют основную роль в центральной регуляции многих процессов.
Кроме указанных выше препаратов спазмолитического, холинолитического и антигистаминного действия, при наличии гипертонуса миометрия необходимо применять препараты токолитического действия, которые воздействуют на β-адренорецепторы циркулярно расположенных мышечных пучков, снимают их спастическое сокращение и восстанавливают координацию сокращений продольных и поперечных мышечных волокон. Токолитики улучшают маточно-плацентарный и миометральный кровоток. Из В-миметиков наиболее часто применяют партусистен, ритодрин, изадрин, фенотерол и др.
Если после применения препаратов наркотического, аналгезирующего и спазмолитического действия родовая деятельность не нормализуется и тонус матки вне схватки по-прежнему высокий (более 13 - 15 мм рт. ст.), то необходимо начать внутривенную капельную инфузию указанных выше препаратов. С этой целью 1/2 - 1/4 лечебной дозы, указанной на ампуле, растворяют в 300 мл изотонического раствора натрия хлорида, реополиглюкина или 5% раствора глюкозы и вводят внутривенно со скоростью 6 - 8 капель в мин под контролем кардиотокографии. Не следует добиваться полного прекращения родовой деятельности, как при угрозе преждевременных родов (метод токолиза), необходимо лишь снизить тонус матки до нормального уровня (вне схватки 10 мм рт. ст.), регулируя число вводимых капель.
При проведении корригирующей терапии необходимо соблюдать регламентированный порядок применения лекарственных средств: каждые 5 - 6 ч вводить глюкозовитаминно-энергетический комплекс (без глюконата кальция), каждые 21/2 - 3 ч - препараты спазмолитического или холинергического действия, сигетин, кокарбоксилазу, аскорбиновую кислоту.
Иногда после лечения токолитиками, помимо снижения базального тонуса, значительно ослабевает СДМ, снижается амплитуда сокращений матки, ДСММ переходит в гипотоническую слабость родовой деятельности. В этих случаях можно применить окситоцин или простагландины (целесообразнее их сочетание) в половинной дозе на фоне постоянного внутривенного введения препаратов спазмолитического действия.
Контроль за тонусом матки, частотой и продолжительностью схваток, а также кардиомониторное наблюдение за состоянием плода позволяют более рационально провести медикаментозную терапию.
Особое внимание следует обратить на ведение второго и третьего периодов родов. Для предупреждения рецидива ДСММ во втором периоде необходимо ввести 4 мл раствора но-шпы или продолжить внутривенное введение баралгина, для того чтобы рождение ребенка не сопровождалось спастическими сокращениями нижнего сегмента, маточного зева и мышц влагалища. Во втором периоде родов показаны пудендальная анестезия и рассечение промежности (перинео- или эпизиотомия).
Важное значение имеет профилактика гипотонического кровотечения. С этой целью при прорезывании переднего плечика плода или сразу после рождения ребенка одномоментно вводят 1 мл метилэргометрина или синтометрина (0,5 мл метилэргометрина и 0,5 мл окситоцина в одном шприце) с 40 мл 40% раствора глюкозы.
По данным нашей клиники (Сидорова И. С.), очень эффективна профилактика кровотечения с помощью ПГ F2α или ПГ E2. Препараты спазмолитического и окситотического действия продолжают вводить на протяжении часа после родов.
С помощью тонусометрии по Хасину необходимо поддерживать нормальный для третьего периода родов тонус миометрия. Вследствие быстрого, интенсивного сокращения матки после родов в кровоток матери через сосуды плаценты может поступить большое количество тромбопластических субстанций, которые в избытке образуются после отделения плаценты. При нормальном Toнусе миометрия попадающие в сосуды плацентарной площадки миометрия тромбопластические субстанции обусловливают процессы тромбообразования в сосудах плацентарной площадки, которые через 11/2 - 2 ч после родов обеспечивают надежный послеродовой гемостаз.
Избыточное поступление этих веществ при резком сокращении матки после родов, чрезмерно высоком тонусе миометрия и увеличенном внутриматочном давлении (свыше 13 - 15 мм рт. ст.) может вызвать микроэмболию околоплодными водами, нарушение системы гемостаза, синдром диссеминированного внутрисосудистого свертывания крови и развитие тромбогеморрагического синдрома. Тяжелые кровотечения у женщин с дискоординацией родовой деятельности могут быть вызваны патологией прикрепления плаценты.
При анализе патоморфологических изменений в удаленных матках в 25 из 50 препаратов обнаружена картина острого и хронического базального эндомиометрита, у 18 - глубокое врастание ворсин хориона в толщу мышечного слоя [Сосновская Н. А., Леденева Е. А., 1984].
Несомненно, что запоздалое поступление роженицы с дискоординацией родовой деятельности II степени, отягощенный акушерский анамнез (бесплодие, наличие травмированного больного ребенка), крупный плод, переношенная беременность, тазовое предлежание плода, анатомическое сужение и аномальная форма таза являются основанием к расширению показаний для родоразрешения путем кесарева сечения.
В случае рецидива ДСММ в конце первого периода или во втором периоде родов необходимо повторно ввести в вену анальгетики и холинолитики, выполнить парацервикальную, пудендальную анестезию. Для потенцирования действия введенных препаратов применяют антигистаминные средства, ингаляционные анестетики.
Корригирующая терапия при ДСММ III степени. Терапию следует проводить по общим принципам лечения, изложенным выше. Однако прежде чем начать консервативное ведение родов, необходимо оценить данные анамнеза, исключить механическую причину возникновения данного осложнения (клинически узкий таз).
Учитывая большие трудности, которые возникают при лечении конечных стадий ДСММ, и тяжесть вызываемых ими осложнений, а также необходимость ввести большое количество лекарственных препаратов, необходимо своевременно производить кесарево сечение. При ДСММ III степени часто возникают гипертермия, тахикардия, гипертензия, изменения картины крови (лейкоцитоз, сдвиг формулы влево) и мочи (лейкоциты, альбуминурия), поэтому трудно дифференцировать начавшуюся инфекцию мочеполовых путей от сдвигов, вызываемых нарушением функционального равновесия в вегетативной нервной системе. В связи с этим, учитывая факторы риска для матери и плода, при появлении начальных признаков ДСММ III степени необходимо пересмотреть план ведения родов и произвести кесарево сечение.
В тех случаях, когда имеются противопоказания к выполнению кесарева сечения (длительный безводный промежуток, мертвый или умирающий плод, инфекция), роды следует вести по определенному плану. Основными задачами являются снижение гипертонуса миометрия, ликвидация тотального спазма, восстановление нормальных координированных сокращений (сокращение продольных мышц при активном расслаблении циркулярных) и преобладания сокращений дна матки (тройной нисходящий градиент).
Лечение начинают с введения виадрила, промедола, морфина, ГОМК, седуксена и дроперидола (одного из препаратов или их сочетаний), для того чтобы предоставить роженице медикаментозный сон в течение 3 - 4 ч. После отдыха проводят токолиз до полного прекращения родовой деятельности (в течение 3 - 4 ч) по следующей методике: лечебную дозу препарата растворяют в 300 мл изотонического раствора натрия хлорида и вводят внутривенно капельно по 8 - 10 капель в минуту, прибавляя через каждые 30 мин по 4 капли. Скорость введения доводят до 18 - 20 капель в минуту.
После снижения тонуса матки до 10 мм рт. ст. в том случае, если не разовьется самостоятельная координированная регулярная родовая деятельность, необходимо приступить к осторожной родостимуляции, начиная с низких концентраций ПГЕ2 (простенон) по 1 мг на 500 мл изотонического раствора натрия хлорида, или ПГ F2α по 5 мг на 500 мл 5% раствора глюкозы, или окситоцина по 0,5 мл на 500 - 400 мл изотонического раствора натрия хлорида или раствора реополиглюкина. Скорость введения растворов не должна превышать 25 - 30 капель в минуту.
Назначение окситотических веществ и средств, стабилизирующих уровень ацетилхолина (хинин, прозерин и др.), при неустраненном гипертонусе матки является грубой ошибкой, которая может привести к усилению тетануса мышц, развитию родового шока у матери, асфиксии плода, а также к развитию последующих стадий парабиоза - гипотонуса и полной атонии миометрия.
В защите плода от родового стресса при ДСММ важная роль принадлежит улучшению маточно-плацентарного кровообращения. С этой целью внутривенно вводят трентал (100 мг препарата разводят в 400 мл раствора реополиглюкина и вводят капельно в течение 5 - 6 ч).
Восстановлению координированных сокращений матки, в том числе и во втором периоде родов, способствуют новокаиновая спинномозговая анестезия, блокада тазового сплетения - пудендальная или пудендопрекокцигеальная анестезия, которую производят во втором периоде родов в том случае, если предлежащая часть плода опустилась в полость малого таза. Рассечение промежности в конце второго периода родов облегчает прохождение плода через вульварное кольцо.
Основной принцип ведения родов при ДСММ III степени - регламентированная регуляция нарушенных нейрогуморальных процессов, обеспечивающая восстановление координированных сокращений. При выполнении этого условия роды происходят за 16 - 19 ч. В случае необходимости нужно своевременно произвести кесарево сечение.
Цель применения седативных средств, наркотиков и токолитиков - ликвидация психической напряженности и болевых ощущений, нормализация функций адренергической и холинергической вегетативной нервной системы, восстановление функционального равновесия в этой системе и устранение гипертонуса миометрия.
|
ПОИСК:
|
© ROGHDENIEREBENKA.RU, 2010-2019
При копировании материалов активная ссылка обязательна:
http://roghdenierebenka.ru/ 'Беременность, рождение и первые годы жизни ребёнка'
При копировании материалов активная ссылка обязательна:
http://roghdenierebenka.ru/ 'Беременность, рождение и первые годы жизни ребёнка'